Behandling af kronisk lymfocytisk leukæmi (CLL), en af fire almindelige typer leukæmi, kræver en individualiseret tilgang. Dit medicinske team vil præsentere en række mulige terapier for dig - medicin som kemoterapi og monoklonale antistoffer, stråling, stamcelletransplantation og andre - og diskutere hvilke resultater du kan forvente med hver. I nogle tilfælde kan en vagt- og ventetid (hvor der ikke gives nogen behandling) være passende i stedet.
Wavebreakmedia / iStockphoto
På dette tidspunkt findes der ingen kur. På trods af dette kan nogle mennesker på grund af CLLs langsomt voksende natur leve i år og endda årtier med det.
Enhver behandling for CLL er rettet mod at bremse sygdomsprogression og give symptomlindring med håb om at opnå langvarig remission og god livskvalitet.
Ifølge American Cancer Society skal dit plejeteam overveje din alder og generelle helbred samt kromosomale abnormiteter og tilstedeværelsen af visse immuncelleproteiner ved bestemmelse af det bedste forløb af CLL-behandling. Test kan bekræfte de to sidstnævnte faktorer.
Ser og venter
CLL-progression er forskellig i næsten alle patienter, så spontan remission og lange perioder uden symptomer kan forekomme.
Patienter, der ikke oplever nogen symptomer på CLL såsom nattesved, feber, vægttab, anæmi (lavt antal røde blodlegemer), trombocytopeni (lavt antal blodplader) eller hyppige infektioner har sandsynligvis ikke gavn af behandlingen. Terapi på dette stadium af sygdommen forlænger ikke dit liv og vil heller ikke bremse udviklingen af din leukæmi. Derfor er der normalt en vagt-og-vent tilgang.
I en vagt-og-vent-situation vil du blive efterfulgt af en hæmatolog eller onkolog og skal have blodarbejde og ses af din specialist hver sjette til tolv måneder (eller muligvis hyppigere).
Mellem besøg skal du være opmærksom på tegn på, at din kræft kan udvikle sig. Du bemærker muligvis:
- Hævelse i dine lymfeknuder
- Ubehag i maven eller smerter
- Tegn på anæmi, såsom bleg hud og følelse af ekstrem træthed
- Hyppige infektioner eller en infektion, der bare ikke forsvinder
- Blødningsproblemer eller let blå mærker
Mange patienter kan forblive på vagt og vente i årevis, før de behøver behandling for deres CLL. Det kan være meget vanskeligt at lære, at du har kræft, så "vent på, at det bliver værre", før du behandler det.
Mens en periode med at se og vente kan være hård, er det vigtigt at forstå, at det er standarden, når CLL ikke viser nogen symptomer. Forskning på dette har ikke vist nogen fordel ved at starte behandling tidligt.
Lægemiddelterapier
Når der opstår symptomer på CLL, er lægemiddelterapier ofte førstelinjebehandling. Der findes en række lægemidler og oral kemoterapimuligheder for CLL-patienter.
B-cellereceptorinhibitorer
Imbruvica (ibrutinib) er en oral oral medicin en gang dagligt (kapsel eller tablet), der har vist langtidseffektivitet (fem år +) for patienter, der allerede er behandlet for CLL. Ibrutinib er efterfølgende godkendt til frontlinjebrug i også nyligt diagnosticerede CLL-patienter.
Ibrutinib virker mod kræft B-lymfocytter, en type hvide blodlegemer, ved at blokere Brutons tyrosinkinase (BTK) - et enzym, der fremmer overlevelsen af B-leukocytter.
Indtil videre har stoffet været et potent våben mod CLL. I nogle undersøgelser har ibrutinib vist sig at være mere effektiv end chlorambucil, en kemoterapibehandling. En undersøgelse opnåede en samlet svarprocent på 92%.
Mens tolerance generelt er god, kan bivirkninger omfatte højere infektionsrisiko (neutropeni), hypertension, anæmi og lungebetændelse.
BCL2 målretningsagenter
Venclexta (venetoclax) er en anden oral medicin godkendt til alle voksne tilfælde af CLL. Lægemidlet har en positiv sikkerhedsprofil og lavere blodtoksicitet end andre lægemidler i sin klasse. Flere undersøgelser har vist en samlet responsprocent på mere end 70%. </s> </s> </s> </s> </s> </s> </s> </s> </s> </s> </s> </s>
Venetoclax målretter selektivt det specifikke B-celle lymfom-2 (BCL2) ved at binde med proteiner i BCL2-celler og fremme celledød.Det gør det, mens det minimalt påvirker antallet af blodplader.
Mulige toksiciteter / bivirkninger inkluderer tumorlysesyndrom, hvor hurtig død af kræftceller overvælder nyrernes evne til at rense biprodukter (urinsyre, kalium) fra blodet. Neutropeni og lungebetændelse kan også forekomme. Generelt, hvis disse problemer opstår, stoppes behandlingen og genoptages kun, når de løser problemet.
Monoklonale antistoffer
Monoklonale antistoffer er i det væsentlige kunstige antistoffer, der angriber en kræft. Mens dit immunsystem genkender unormale proteiner på overfladen af en bakterie eller virus, "genkender" disse stoffer dem på overfladen af kræftceller.
De fleste typer monoklonale antistoffer målretter mod CD20-proteinet på type B-lymfocytter. De omfatter:
- Arzerra (ofatumumab)
- Gazyva (obinutuzumab)
- Rituxan (rituximab)
Et andet monoklonalt antistof, Campath (alemtuzumab), retter sig mod CD52-proteinet og anvendes, når initialterapier er ineffektive.
Bivirkninger inkluderer allergisk reaktion, brystsmerter / væddeløb, svimmelhed, infektionsrisiko og tumorlysesyndrom.
Kemoterapi
I mange år var oral kemoterapi med Leukeran (chlorambucil) standard for behandling af CLL, når kræften begyndte at udvikle sig. Mens de fleste patienter klarede sig ganske godt med denne terapi, gav den ikke en komplet respons (CR) meget ofte.
I disse dage anvendes chlorambucil kun til patienter, der har andre sundhedsmæssige bekymringer, der forhindrer dem i at modtage stærkere, mere giftig kemoterapi.
Bortset fra Leukeran (chlorambucil) inkluderer andre almindelige kemoterapi-typer:
- Fludara (fludarabin)
- Nipent (pentostatin)
- Leustatin (cladribin)
- Treanda (bendamustin)
- Cytoxan (cyclophosphamid)
- Kortikosteroider som prednison
Bivirkninger af kemoterapi inkluderer hårtab, kvalme, sår i munden og øget infektionsrisiko. Tumorlysesyndrom kan også forekomme.
I nogle tilfælde kan CLL-celler være for koncentreret i blodbanen og forårsage cirkulationsproblemer (leukostase). Læger kan bruge en procedure kendt som leukaferese for at sænke antallet af kræftceller umiddelbart før kemoterapi udføres. I denne procedure fjernes blod fra patienten, og kræftceller filtreres ud. Blodet genindføres derefter til patienten. Dette kan være et effektivt stopgap-mål, indtil kemoterapi har en chance for at arbejde.
Kombinationsterapier
Det er almindeligt for onkologer at kombinere terapier afhængigt af en patients individuelle tilfælde.
En kombinationsterapi, der har vist sig effektiv, er kemoimmunterapi. Til CLL-behandling involverer det en blanding af kemoterapierne fludarabin og cyclophosphamid sammen med det monoklonale antistof rituximab (samlet kendt som FCR).
Eksperimentering er i gang for at se, om nye kombinationer måske fungerer bedre end etablerede behandlinger.
F.eksNew England Journal of Medicineundersøgelse af mere end 500 CLL-patienter viste, at kombinationsbehandling med ibrutinib og rituximab kan være mere effektiv end FCR (en progressionsfri overlevelsesrate på 89% versus 73% efter tre år og samlet overlevelse ved 99% versus 92% efter tre år ).
Din onkolog skal have kendskab til etablerede og nye kombinationsbehandlinger, der kan fungere for din sag.
Operationer og specialdrevne procedurer
Mens nogle procedurer for CLL kan hjælpe med at nedsætte sygdomsprogressionen, er de fleste gennemgået for at give symptomlindring.
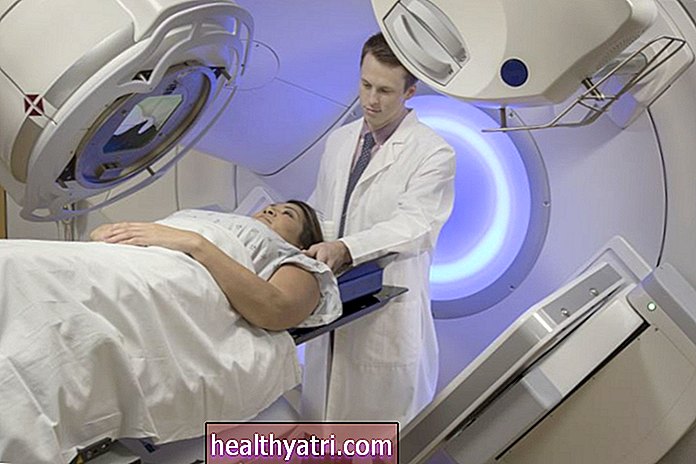
Strålebehandling
Hos patienter med CLL er brugen af strålebehandling begrænset til at give symptomlindring. Det kan bruges til at behandle lokaliserede områder med hævede lymfeknuder, der forårsager ubehag eller forstyrrer bevægelse eller funktion af nærliggende organer.
Stamcelletransplantation
I tilfælde af andre former for blodkræft er der foretaget meget forskning for at sammenligne overlevelsesresultater hos patienter, der får kemoterapi mod stamcelletransplantation. Da gennemsnitsalderen for en nydiagnosticeret CLL-patient er mellem 65 og 70 år, typisk for gammel til at blive betragtet som en transplantationskandidat, er denne type undersøgelser ikke blevet udført på denne population. I mellemtiden er 40% af CLL-patienter under 60 år og 12% er under 50 år.
Stamcelletransplantation kan være en mulighed for yngre CLL-patienter med dårlig prognose.
Allogen stamcelletransplantation (transplantation ved hjælp af donorstamceller) bruger ekstremt høje doser kemoterapi til behandling af leukæmi og donerede stamceller til at genbefolke patientens immunsystem. Fordelen ved en allogen stamcelletransplantation er, at selvom den kan være mere giftig, kan den forårsage en "graft-versus-leukæmi" -effekt. Det vil sige, de donerede stamceller genkender leukæmicellerne som unormale og angriber dem.
Selvom disse teknikker forbedres dramatisk, er der stadig nogle store komplikationer hos 15% til 25% af patienterne, hvoraf den ene er transplantat vs. værtssygdom, hvor donorvævet genkender patientens egne sunde celler som fremmede og starter et angreb.
I øjeblikket er forskning for at bestemme rollen som ikke-myeloablativ (også kaldet "mini" transplantationer) i CLL i gang. Ikke-myeloablative transplantationer er mindre afhængige af kemoterapiens toksicitet og mere af "graft-versus-leukæmi" -effekten til behandling af kræft. Denne type terapi kan give en behandlingsmulighed for ældre personer, der ikke ville være i stand til at tolerere en standard allogen transplantation.
Splenektomi
For patienter, der oplever en forstørret milt som et resultat af akkumulering af CLL-celler, kan splenektomi (kirurgisk fjernelse af milten) oprindeligt hjælpe med at forbedre blodtalene og lindre ubehag. Imidlertid er splenektomier for CLL generelt meget sjældne.
En alvorlig komplikation hos færre end 10% af CLL-patienterne: Leukæmi omdannes til en mere aggressiv variation af sygdommen. I disse sjældne tilfælde kan behandlingsplaner forblive svarende til CLL-behandling eller revideres fuldstændigt for at angribe den mere aggressive form. Din onkolog vil guide dig.
Et ord fra Verywell
På dette tidspunkt, mens behandling for CLL muligvis kan give patienter symptomlindring og kontrol med deres leukæmi, kan den ikke give en kur, og sygdomsforløbet er ekstremt varierende mellem forskellige mennesker. Imidlertid udvides vores forståelse af denne unikke type leukæmi konstant. Forskningsundersøgelser vil fortsætte med at udvikle sig og muligvis give terapier langsigtet kontrol eller helbredelse af CLL.
Vejledning til leukæmidoktor
Få vores udskrivningsguide til din næste læges aftale for at hjælpe dig med at stille de rigtige spørgsmål.
-is-treated_2.jpg)
Send til dig selv eller en elsket.
TilmeldeDenne læge diskussionsvejledning er sendt til {{form.email}}.
Der opstod en fejl. Prøv igen.

-for-breast-cancer.jpg)






-can-tell-you.jpg)









.jpg)


