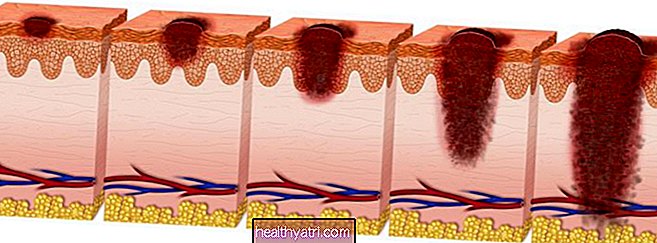
Storcellet lungecarcinom (LCLC) er en af flere former for ikke-småcellet lungecancer.LCLC udvikler sig ofte i de ydre områder af lungerne og har tendens til at vokse hurtigt og spredes mere aggressivt end nogle andre former for lungekræft. I modsætning til nogle lungekræft, der typisk er hoste eller lungeinfektioner, er de tidlige symptomer på storcellelunge carcinom inkluderer hovedsageligt en vag følelse af åndenød og træthed.
Ikke-småcellet lungekræft tegner sig for omkring 85% af alle lungekræftformer, hvoraf ca. 10% er storcellecarcinomer. Storcellelungecarcinomer, også kaldet storcellelungecancer, kaldes på grund af den fremtrædende størrelse af kræftcellerne (i modsætning til tumorstørrelsen, som også har tendens til at være ret stor).
PEIR Digital Library / Wikimedia Commons / Public DomainStore celle lungekræft symptomer
Fordi LCLC typisk udvikler sig i de ydre periferier af lungerne, er velkendte symptomer på lungekræft (såsom kronisk hoste og hoste op blod) mindre almindelige indtil senere i sygdommen.
Tidlige symptomer på LCLC kan let gå glip af og tilskrives andre mindre alvorlige tilstande, inklusive alder. Sådanne symptomer inkluderer:
- Træthed
- Mild dyspnø (åndenød)
- Achiness i ryggen, skulderen eller brystet
LCLC kan forårsage andre symptomer efterhånden som sygdommen skrider frem. En tumors placering på kanten af lungerne kan få væsker til at ophobes i rummet mellem lungerne og brystvæggen (pleurahulrum). Dette kan føre til pleural effusion, en tilstand karakteriseret ved dyspnø og udbrud af smerter i brystet eller siderne, der forværres med en dyb indånding.
LCLC kan også udskille hormonlignende stoffer, der udløser et sæt betingelser kendt som paraneoplastiske syndromer. Disse er sjældne lidelser, hvor immunsystemet reagerer unormalt på en kræft tumor.
Et paraneoplastisk syndrom kan forårsage symptomer som sløret tale, tab af finmotorik og vanskeligheder med at gå eller synke. Hos mænd kan det også forårsage forstørrelse af brysterne, kendt som gynækomasti.
Paraneoplastiske syndromer forekommer hos 5% til 10% af alle lungekræftformer og kan udvikle sig i de tidlige stadier af malignitet. Anerkendelse af tegn på paraneoplastiske syndromer kan hjælpe med at diagnosticere lungekræft tidligt, mens den stadig kan behandles meget.
Årsager
Forskere er stadig ikke sikre på, hvad der forårsager LCLC. Forskning tyder på, at visse genmutationer kan bidrage til risikoen for sygdommen, herunder mutationer af RUNX1-, ERBB4-, BRCA1- og EPHA3-generne.
Andre risikofaktorer for LCLA er de samme som for alle andre former for lungekræft. Hoved blandt dem ryger. Rygning er generelt den største enkeltstående risikofaktor for lungekræft generelt, og LCLC er ingen undtagelse. Selv at bo sammen med en person, der ryger, øger risikoen for ikke-ryger for lungekræft med 20% til 30%.
Eksponering for radon i hjemmet er den næstledende risikofaktor for lungekræft. Forårsaget af nedbrydning af naturligt uran i jord kan radon findes i for høje niveauer i mange huse.
Selvom småcellet lungecancer er mere almindeligt forbundet med radoneksponering, kan radon stadig bidrage væsentligt til udviklingen af LCLC og andre ikke-småcellet lungekræft Radon-test kan detektere det, og afbødningstjenester kan fjerne det.
Diagnose
Lungekræft mistænkes ofte først, når abnormiteter ses ved røntgen af brystet. Når det er sagt, kan en "normal" røntgenundersøgelse ikke udelukke kræft, da mindre tumorer ofte savnes med denne type billeddannelse.
Hvis der er et symptom på LCLC, skal yderligere test forfølges - selvom en røntgenbillede af brystet er normal. Dette kan omfatte:
- Computertomografi (CT) -scanning, der bruger flere røntgenbilleder til at skabe et tredimensionelt billede
- Magnetisk resonansbilleddannelse (MRI), der bruger kraftige magnetiske og radiobølger til at skabe meget detaljerede billeder af blødt væv
- Bronkoskopi, hvor et oplyst omfang, der indsættes gennem munden og trækkes ned for direkte at visualisere luftvejsvæv
- Positronemissionstomografi (PET) -scanning, der ser efter metaboliske ændringer, der ofte opstår med udviklingen af maligne tumorer
Blodprøver bruges ikke til at diagnosticere lungekræft.
Hvis de første billeddannelsesresultater antyder kræft, vil din læge bestille en lungebiopsi for at give endelige beviser for maligniteten. Dette kan involvere fin nål aspiration (FNA), hvor en nål indsættes gennem brystvæggen og ind i tumoren for at udtrække en lille prøve af celler. En biopsi kan også udføres under bronkoskopi, hvis der er synlige tegn på mulig kræft i luftvejene.
Den endelige diagnose af LCLC kan stilles i laboratoriet ved at undersøge de biopsierede celler under et mikroskop. Med LCLC vil cellerne blive forstørret og udifferentieret (hvilket betyder, at de har ringe eller ingen lighed med normale celler).
Udifferentierede kræftceller som LCLC (også kaldet anaplastiske celler) har tendens til at opdele og sprede sig hurtigt.
Niveauer
Omfanget og sværhedsgraden af alle lungekræft opdeles i fire faser, hvor hvert trin repræsenterer en progression af sygdommen.
De spænder fra trin 1, hvor kræften er lokaliseret i lungen og ikke har spredt sig til nogen lymfeknuder, til trin 4, hvor kræften har spredt sig (metastaseret) til fjerne dele af kroppen.
Behandling
Afhængigt af kræftstadiet inkluderer behandlingsmuligheder for LCLC kirurgi, kemoterapi, strålebehandling, målrettet terapi, immunterapi eller en kombination af disse. Kliniske forsøg tilbyder også tilgængelige for dem, der måske ikke reagerer på terapi.
Kirurgi
Lungekræftkirurgi giver den bedste chance for en kur, når LCLC fanges i de tidlige stadier. Kirurgiske muligheder inkluderer:
- Kile resektion, fjernelse af tumoren sammen med en kile af omgivende væv
- Lobektomi, fjernelse af lungens lap
- Pneumonektomi, fjernelse af en hel lunge
En nyere, minimalt invasiv procedure, kaldet videoassisteret thoracoscopic surgery (VATS), er nu tilgængelig på nogle kræftcentre. Det involverer at lave flere små snit i brystet og bruge et lille kamera (thoracoscope) og instrumenter til at udføre kirurgi uden at skulle fjerne eller adskille ribben.
Kemoterapi
Kemoterapi kan bruges alene eller sammen med kirurgi. Det kan også bruges inden operationen for at reducere størrelsen af tumoren (neoadjuvant kemoterapi) eller efter operationen for at sikre, at der ikke er nogen kræftceller tilbage (adjuverende kemoterapi).
Ligeledes kan kemo anvendes med eller uden strålebehandling. Kemoterapimedicin, der almindeligvis anvendes til behandling af LCLC, inkluderer Altima (pemetrexed) og Platinol (cisplatin).
Målrettede terapier
Målrettede terapier er medicin, der er designet til at angribe kræftceller og efterlade normale celler stort set uberørt. På grund af dette har bivirkningerne en tendens til at være mindre alvorlige end med kemoterapimedicin.
Molekylær profilering, som identificerer specifikke DNA-mutationer i tumorceller, kan afgøre, om en person har en behandlingsmutation og er en kandidat til terapi.
Molekylær profilering anbefales til alle med avanceret ikke-småcellet lungekræft, inklusive LCLC. Når der findes en behandlingsmutation, er der en god chance for, at et målrettet lægemiddel er i stand til at kontrollere tumoren i en periode.
Mens målrettede lægemidler ikke kurerer lungekræft, kan de holde maligniteten i skak, indtil resistens udvikler sig, og stoffet ikke længere virker. Når det sker, er der anden generation og i nogle tilfælde tredjegenerationsmedicin, der kan bruges.
Strålebehandling
Strålebehandling kan anvendes på en række forskellige måder med lungekræft. Det kan bruges før operation for at reducere størrelsen af en tumor og efter operationen for at udrydde resterende kræftceller.
Med små kræftformer kan stråling anvendes alene ved hjælp af en specialiseret form for stråling kaldet stereotaktisk legemsstrålebehandling (SBRT). SBRT leverer en meget høj dosis stråling til et lokaliseret vævsområde med det formål at helbrede maligniteten. SBRT kan også bruges til at behandle isolerede metastaser på grund af lungekræft, herunder dem i hjernen.
Strålebehandling kan også bruges som en palliativ behandling for mennesker med avanceret lungekræft til at kontrollere symptomer og forbedre livskvaliteten.
Immunterapi
Immunterapi er et spændende felt inden for lungekræftbehandling, der har resulteret i langvarig kontrol af sygdommen for nogle mennesker, selv dem med kræft i fase 4. Disse stoffer virker ved at udnytte kroppens eget immunsystem i kampen mod kræft.
Fra 2020 er der fem immunterapilægemidler godkendt af U.S. Food and Drug Administration (FDA) til behandling af lungekræft:
- Imfinzi (durvalumab): Godkendt til både avanceret ikke-småcellet lungekræft og småcellet lungekræft, herunder anvendelse i førstelinjeterapi
- Keytruda (pembrolizumab): Godkendt til avanceret ikke-småcellet lungekræft, herunder brug i førstelinjeterapi, og til nogle patienter med småcellet lungekræft
- Opdivo (nivolumab): Godkendt til både avanceret ikke-småcellet lungekræft og småcellet lungekræft efter platinbaseret kemoterapi, og mindst en anden behandlingslinje har mislykkedes
- Tecentriq (atezolizumab): Godkendt til både avanceret ikke-småcellet lungekræft og småcellet lungekræft, herunder anvendelse i førstelinjeterapi
- Tecentriq (atezolizumab): Godkendt til brug sammen med Opdivo til førstelinjebehandling (med eller uden kemo) hos mennesker med avanceret ikke-småcellet lungekræft
Prognose
Stadiet af lungekræft kan hjælpe med at forudsige en patients langsigtede resultat, kaldet prognosen. Prognosen er typisk beskrevet af den femårige overlevelsesrate, der estimerer procentdelen af mennesker, der vil overleve ii det mindstefem år efter diagnosen.
Fordi udifferentierede kræftformer som LCLC kan være aggressive, har overlevelsesrater tendens til at være dårligere end med andre former for kræft. Med det sagt er nyere terapier begyndt at forbedre overlevelsestiderne selv hos dem med avanceret sygdom.
Ifølge American Cancer Society og fra januar 2020 er de fem-årige overlevelsesrater for mennesker med LCLC og andre ikke-småcellet lungecancer som adenocarcinom og pladecellecarcinom:
- Lokaliseret (trin 1): 61%
- Regional (trin 2 til 3): 35%
- Fjern (trin 4): 6%
En variant af LCLC, kaldet neuroendokrin carcinom med stor celle, har generelt en dårligere prognose med en median overlevelsestid på ca. seks måneder.
Håndtering
En diagnose af lungekræft kan være skræmmende og få dig til at føle dig meget alene. Lad dine kære støtte dig.
Mange mennesker har ingen idé om, hvordan de skal reagere på en person, der er blevet diagnosticeret med kræft. At lade folk vide specifikke ting, de kan gøre, kan hjælpe med at lindre den angst og give dig ekstra støtte, når du har brug for det.
Du kan bedre klare LCLC ved at lære så meget som muligt om sygdommen og stille spørgsmål. Overvej at deltage i en lungekræftstøttegruppe enten gennem dit behandlingscenter eller online.
Vigtigst er det, husk at du er kaptajn på denne rejse. Uanset hvad andre har oplevet eller anbefalet, ved du i sidste ende, hvad der er bedst for dig.
Et ord fra Verywell
Selvom mennesker med lungekræft historisk har haft mindre end gunstige prognoser, forbedres behandlinger og overlevelsestider hvert år. Det er derfor vigtigt, at dit onkologiske team holder øje med den nyeste forskning. Når videnskaben udvikler sig så hurtigt, kan dette nogle gange være svært.
Hvis du er i tvivl om en anbefalet behandlingsplan, tøv ikke med at søge en anden udtalelse, ideelt fra et større National Cancer Institute-udpeget behandlingscenter. Teamet af onkologer der vil sandsynligvis være vidende om den nyeste udvikling og kan arbejde sammen med dit team for at give dig de mest aktuelle og effektive behandlingsmetoder.