xavierarnau / Getty Images
Vigtigste takeaways
- Test, behandling og restitution for COVID-19-patienter varierer meget i USA
- Pandemien afslørede eksisterende forskelle i adgangen til og behandlingen af sundhedsvæsenet.
- Mens behandlingsregimer er i gang med FDA-godkendelse, inkluderer den bedste beskyttelse mod COVID-19 social afstand, iført en maske og karantæne derhjemme.
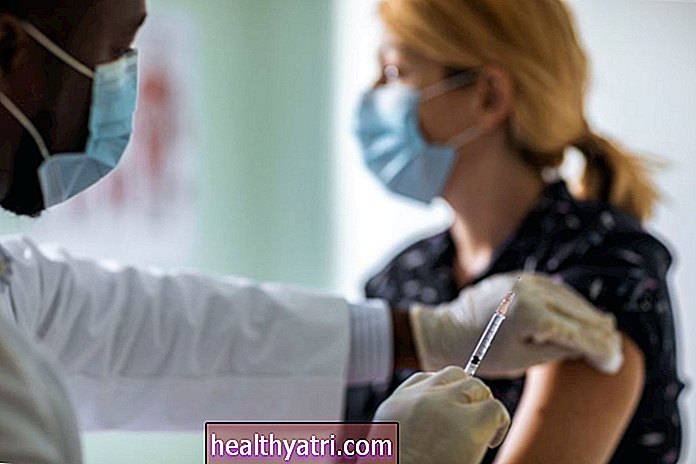
Den 2. oktober, omkring syv måneder efter pandemiens start, annoncerede præsident Donald Trump sin COVID-19-diagnose via Twitter. Hans efterfølgende behandling var i topklasse: pleje døgnet rundt på Walter Reed National Military Medical Center, supplerende ilt og eksperimentelle lægemidler, der ikke var tilgængelige for offentligheden - et regime bestående af en antiviral terapi kendt som remdesivir og Regenerons antistofcocktail. Food and Drug Administration har siden godkendt remdesivir til behandling af COVID-19, der kræver hospitalsindlæggelser - bliver den første FDA-godkendte behandling af virussen.
Præsidentens egen behandling kom i skarp kontrast til nyheden fra hospitaler rundt om i landet: overvældede hospitaler, genanvendt PPE, og patienter fik besked på at tage Tylenol efter at være blevet afvist fra skadestuen. Mens præsident Trump modtog hurtig og effektiv behandling, inkluderer virkeligheden for mange i USA ofte en kamp for at forblive forsikret og sund under pandemien. Siden september 2020 har 12,6 millioner mennesker været arbejdsløse i USA og efterladt millioner uforsikrede.
”Hvis præsidenten får en effektiv behandling, er det sikkert, skal alle andre tilbydes det samme,” fortæller Leo Nissola, MD, medicinsk rådgiver for COVID Act Now og National Convalescence Plasma Project, Verywell.
Hvad det betyder for dig
Da vaccineforsøg, der i øjeblikket er under udvikling og behandlingsregimer utilgængelige for offentligheden, er dit bedste forsvar mod COVID-19 stadig socialt distanceret, iført masker og karantæne derhjemme.
Hvordan COVID-19 påvirker amerikanerne
Siden marts er over 225.000 mennesker døde af COVID-19 i USA, og over 8,5 millioner mennesker er blevet smittet. Virussen, der hurtigt sprang gennem landet, afslørede eksisterende forskelle i adgangen til og behandlingen af sundhedsvæsenet.
Symptomer og test
Test er nu mere tilgængeligt i USA, end det var i starten af pandemien. Tilgængelighed og omløb for resultater varierer efter stat og amt, men gratis COVID-19-test er tilgængelig for dem med og uden forsikring.
I slutningen af april, næsten to måneder efter starten på lockdowns i USA, begyndte Alicia Martinez, en kontorist i Markham, Illinois, at opleve COVID-19 symptomer. ”Mandag kom, og halsen gjorde ondt,” fortæller Martinez Verywell. Hoste, kropssmerter, nysen og feber ledsagede hendes ondt i halsen - alle almindelige symptomer på COVID-19.
Den 1. maj led Martinez til et drive-through COVID-19 teststed. Tre dage senere modtog hun sine resultater. Hun testede positivt.
Ifølge Julita Mir, MD, praktiserende infektionssygdomslæge og Chief Medical Officer hos Community Care Cooperative, er gennemkørsler en almindelig måde at blive testet på. ”Gennemkørsler er sandsynligvis den nemmeste måde,” fortæller Mir Verywell. "Du er bare i din bil og får testet udført."
Hvad er dine COVID-19 testmuligheder?
- Antigen test: en nasal vatpindeprøve, der kontrollerer for aktiv virus i menneskekroppen
- Antistof test: en blodprøve, der kontrollerer for tilstedeværelsen af antistoffer
- PCR-test: en nasal vatpindetest, der detekterer RNA fra coronavirus
Quinn Johnson *, en tekstildesigner i New Jersey, viste ingen symptomer. Som mor til to testede Johnson regelmæssigt to gange om ugen, fordi hendes børn var involveret i en bælg - en socialiseringsgruppe i baghaven, hvor et lille, selvstændigt netværk af forældre og børn begrænsede deres sociale interaktion til hinanden.
På samme måde som Martinez tog Johnson også en antigentest ved en Walgreens-gennemkørsel i New Jersey den 2. oktober. Inden for 15 minutter modtog Johnson sine positive resultater. ”Jeg flippede ud,” fortæller hun Verywell. "Jeg fik straks min mand og to børn til at blive testet."
Tidligt i pandemien var denne hurtige udbredte test ikke tilgængelig. I et forsøg på at bevare testressourcer var tests udelukkende tilgængelige for personer, der viste tidlige symptomer, personer med høj risiko og sundhedsarbejdere i frontlinjen. I juli godkendte FDA sin første test til bredbaseret screening. I løbet af ugen den 19. oktober blev der ifølge data indsamlet af COVID Tracking Project i gennemsnit udført 1.048.000 tests om dagen - hvilket er under det nuværende landsdækkende mål af 1,8 millioner daglige tests udviklet af forskere ved Harvard Global Health Institute. Kun ni stater opfylder dette mål, mens seks stater er tæt ,, og 36 sttes er langt under målet.
Ifølge Mir kan resultaterne tage alt fra to dage til en uge. ”Da vi var i toppen, maj eller slutningen af april, var det sværere at få test tilbage,” siger Mir. "Folk ventede en uge på at få deres testresultater."
En forsinkelse i modtagelse af resultater, som i spidsbelastningstilfælde efter sigende kan være op til 10 dage eller mere, sætter ofte patienter i vanskelige situationer. Uden testresultater kan mange ikke træffe beslutninger om, hvorvidt de skal ændre deres adfærd, gå glip af arbejde og mere.
Mens medicinske fagfolk råder folk til at handle som om de har COVID-19, mens de venter på resultater, er det måske ikke realistisk i længere ventetider. I løbet af september og august bølger, ventede den gennemsnitlige respondent 6,2 dage mellem at søge en test og modtage testresultater. Gennemsnitlige testtider er faldet siden, fra 4 dage i april til 2,7 dage i september. Men når sagerne begynder at stige igen, kan dette antal svinge.
Diagnose og behandling
Fem dage efter Martinez testede positivt besvimede hun og blev indlagt på skadestuen sammen med sin far på Rush Medical Center i Chicago. ”Jeg vågnede på gulvet, og mit hoved ramte kanten af døren i mit badeværelse,” husker hun.
Martinez ventede kun 30 minutter, før hun blev indlagt på hospitalet. Overraskende faldt akutafdelingens ventetider med 50% under pandemien, da mange mennesker så dem som meget smitsomme områder og styrede fri.
For at finde ud af, hvorfor Martinez besvimede, foretog læger en røntgen-, elektrokardiogram- og kreatinfosfokinase-test på brystet.
I de tidlige stadier af pandemien var lægerne afhængige af andre tests for at diagnosticere coronavirus og sundhedsproblemer, der blev forværret af COVID-19, fordi testmulighederne var begrænsede. Daniel Davis, MD, medicinsk direktør for Knowledge to Practice, fortæller, at læger i Verywell ofte foretog tests i brystområdet, fordi virussen overvejende påvirker det øvre åndedrætssystem.
”Manglen på test var en af de ting, der gjorde det sværere at finde ud af, hvordan vi skulle reagere på pandemien," siger Davis. "Så tidligt brugte vi sekundære indikationer som røntgenbilleder af brystet eller CAT-scanninger af brystet. "
Martinez blev udskrevet samme dag uden nogen egentlig forklaring på sin besvimelse. Mens hendes sag var mindre alvorlig, var hendes fars ikke det. Før Martinez forlod hospitalet, blev hendes far indlagt på skadestuen. ”Han havde brug for mere ilt,” siger hun. Han endte med at tilbringe en uge på intensivafdelingen.
Mange COVID-19 patienter med mindre alvorlige symptomer rapporterer, at de blev vendt væk fra hospitaler for at udrydde virussen derhjemme. Martinez fik Tylenol og sendt hjem. Dette er et typisk behandlingsforløb for COVID-19-patienter sammen med væsker og hvile.
Quinn Johnson, COVID-patient i New Jersey
Regeringen har i det væsentlige opgivet sit ansvar for at tage sig af mennesker, der bliver syge.
- Quinn Johnson, New Jersey-baseret COVID-patientEn tirsdag fik Martinez et opkald fra lægen. ”Jeg fik opkaldet og sagde, at han [hendes far] ikke havde det godt længere, og hans nyrer begyndte at svigte,” siger hun. ”Lungebetændelse var kommet værre tilbage. Den 28. maj siger de, at der ikke er noget, de kan gøre. ”
Martinez var frustreret over, hvordan hospitalet håndterede sin fars pleje. "Da de ønskede at intubere ham, spurgte de ikke, om jeg ville tale med ham," siger hun. "Det var meget forhastet, og det skete så hurtigt." Martinezs far døde af COVID-19 kort tid efter.
Finansielle virkninger
Selvom Martinez blev udskrevet samme dag, kostede hendes hospitalbesøg 8.000 dollars. Heldigvis var hun forsikret og betalte en kopi på 75 dollars. Hendes fars hospitalregning kom tæt på en million dollars.
I de senere år er omkostningerne ved besøg i beredskabsrum steget kraftigt. I 2018 var de gennemsnitlige udgifter til akutbesøg $ 2096. Høje lægehjælpsomkostninger og mangel på sundhedsforsikring kan forhindre folk i at søge pleje.
Indgåelse af COVID-19 udgjorde også økonomiske udfordringer for Johnson. ”Vi var nødt til at annullere vores baghavepude i to uger og måtte stadig betale vores babysitter for den,” siger Johnson. På grund af pandemien har Johnson været arbejdsløs i året. "Pandemien dræbte mig økonomisk, fordi jeg ikke har tid til at arbejde med mine børn derhjemme," siger hun. "Min mand blev fældet og mistede derefter sit job permanent for et par måneder siden, så vi har ikke råd til børnepasning."
I New Jersey, hvor hun bor, koster de gennemsnitlige omkostninger til børnepasning af en 4-årig $ 10.855 $ årligt ifølge Economic Policy Institute. Og ifølge data fra september forlader kvinder arbejdsstyrken fire gange især mænd. Familier og kvinder bærer tyngden af at tage sig af børn og lede en husstand under pandemien, når mange børn ikke er vendt tilbage til personlig undervisning.
Selvom Johnson var asymptomatisk, forårsagede presset for at være uforsikret under pandemien hendes stress. "Hvis vi var blevet syge, ville vi have været nødt til at skynde os for at få en sundhedsforsikring eller evaluere, hvor meget behandling ville koste og afveje vores muligheder," siger hun. En sundhedsforsikringsplan med Cobra Medical Insurance ville koste hende 3.200 $ om måneden.
”Regeringen har i det væsentlige forladt sit ansvar for at tage sig af mennesker, der bliver syge,” siger Johnson. ”Så mange mennesker har mistet deres job, har ingen indkomst eller udsigter, og sundhedsforsikringen er stadig super dyr.”
Genopretning
Efter at Martinez blev udskrevet fra skadestuen, tilbragte hun sin tid i sengen og drak væsker som te og vand. Hun begyndte langsomt at føle sig bedre efter sit besøg på hospitalet. "Jeg tror, jeg var bare rigtig dehydreret," siger hun. "Efter at jeg kom hjem, begyndte jeg bare at drikke mere væske."
Selvom Johnson var asymptomatisk, fejlede hun ved siden af forsigtighed ved at drikke væsker, hvile så meget som muligt og tage C-vitamin og zink.
Mens restitution kan se anderledes ud for alle, anbefales træning, regelmæssig spisning og hydrering ofte genopretningstrin ifølge Davis. "Når du ikke længere er smitsom, vil vi virkelig have dig til at prøve at få din muskelmasse tilbage og få den styrke op," siger han. COVID-19 kan belaste forskellige dele af kroppen, så motion og at spise sundt kan hjælpe med at komme sig.
Ifølge data fra Corona Tracker kommer omkring 65% af COVID-19-patienterne i USA sig. Men selv efter at have testet negativt for virussen betragtes tusinder af mennesker nu som "langtransportere", hvor de fortsætter med at udvise symptomer og komplikationer fra virussen mange måneder senere. Offentliggjorte undersøgelser og undersøgelser foretaget af patientgrupper indikerer, at 50% til 80% af patienterne fortsat har symptomer tre måneder efter starten af COVID-19.
I USA forbliver millioner uforsikrede og arbejdsløse. Da vaccineforsøg, der i øjeblikket er under udvikling og behandlingsregimer utilgængelige for offentligheden, er den bedste forsvar for den gennemsnitlige amerikaner mod COVID-19 stadig social afstand, iført masker og karantæne derhjemme.
* For at respektere deres privatliv er Quinn Johnsons navn blevet ændret.
Hvordan ser COVID-19 Care ud for den gennemsnitlige amerikaner?









.jpg)






.jpg)