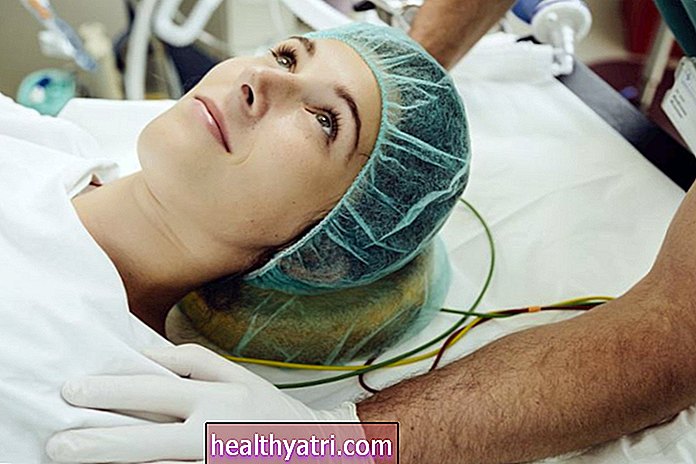
Forebyggende kraniel bestråling (PCI) er en type strålebehandling, der bruges til at forhindre spredning (metastase) af lungekræft fra lungerne til hjernen. Hjernen er blandt det mest almindelige sted for metastaser hos mennesker med fremskreden lungekræft sammen med leveren, knoglerne, binyrerne og andre dele af lungen.
Siden 2007 var PCI blevet bredt accepteret som standard for pleje af mennesker med småcellet lungecancer (SCLC), en usædvanlig og aggressiv form for lungekræft. I 2017 blev der rejst tvivl om procedurens værdi, da undersøgelser blev offentliggjort iLancet Onkologikonkluderede, at PCI ikke gjorde noget for at forbedre overlevelsestider hos mennesker med omfattende SCLC, en avanceret form for SCLC.
Selvom profylaktisk kraniel bestråling stadig bruges med succes hos mennesker med SCLC med begrænset trin, er brugen af den faldet markant i de senere år.
Formålet med proceduren
Småcellet lungekræft har en stærk tendens til at sprede sig til hjernen. Selvom kemoterapi normalt er god til at kontrollere sygdommen (i det mindste et stykke tid), har stofferne svært ved at trænge ind i blod-hjerne-barrieren, der omgiver og beskytter hjernen. På grund af dette har kræftceller, der kommer ind i hjernen, en mulighed for at sprede sig.
Ca. 10% af mennesker med SCLC har hjernemetastaser på diagnosetidspunktet, mens 50% vil udvikle hjernemetastaser i løbet af deres sygdom, ifølge en gennemgang fra 2017 iNuværende onkologi.
Profylaktisk kraniel bestråling ("profylaktisk", der betyder forebyggende) er beregnet til at reducere oddsen for spredning af hjernemetastase ved at forhindre vækst af kræftcellerFørder er tegn eller tegn på metastase.
PCI bruges ofte til personer med SCLC i begrænset fase, der har reageret på den indledende behandling med kemoterapi og strålebehandling. Nogle gange ordineres det også til mennesker med omfattende SCLC, hvis der ikke er tegn på hjernemetastaser.
Bevis og kontrovers
I en undersøgelse fra 2007 rapporterede den hollandske forsker Ben Slotman og kolleger, at PCI øgede et års overlevelsesrate hos mennesker med SCLC i begrænset fase fra 13,3% til 27,1% - en næsten dobbelt så høj stigning - samtidig med at risikoen for hjernemetastaser blev reduceret med næsten tredobbelt.
Alligevel steg medianoverlevelsestiden fra 5,4 måneder til kun 6,4 måneder, en betydelig forbedring, men en, der er tempereret af sværhedsgraden af bivirkninger, som mange mennesker oplever.
I de senere år har nogle forskere stillet spørgsmålstegn ved, om den udbredte anvendelse af PCI, især hos mennesker med omfattende stadium sygdom, endda er passende.
I 2017 demonstrerede den japanske videnskabsmand Toshiashi Takahashi og kolleger, at folk med omfattende SCLC faktisk har detnedersteoverlevelsestider, når de behandles med PCI sammenlignet med dem, der ikke behandles. Efterforskerne konkluderede, at PCI ikke er "vigtigt" for personer med omfattende SCLC, og at rutinemæssig overvågning af hjernemetastaser med magnetisk resonansbilleddannelse (MRI) er mere passende.
I kølvandet på resultaterne er brugen af PCI faldet betydeligt, ifølge en undersøgelse fra 2019 fra University of Texas MD Anderson Cancer Center i Houston. Ifølge efterforskerne tilbød 78% af onkologer PCI til patienter med omfattende SCLC før Takahashi-undersøgelsen, og dette antal faldt til 38% efter offentliggørelse af forskningen.
Risici og kontraindikationer
Forebyggende kraniel bestråling kan spille en vigtig rolle i forebyggelsen af hjernemetastaser ved at dræbe metastatiske kræftceller i hjernen.
Strålingsdosen er langt lavere end den, der blev brugt til at kurere solide tumorer, men væsentligt højere end den, der blev brugt til billeddannelsestest som computertomografi (CT). Gentagen eksponering for stråling på dette niveau kan føre til neurotoksicitet, hvor hjerneceller enten forstyrres eller permanent ødelægges.
PCI forårsager ikke kun kortvarige bivirkninger, men kan føre til langvarig skade, hvoraf nogle måske ikke er synlige før måneder eller år efter behandlingen.
De mest almindelige kortvarige bivirkninger inkluderer:
- Hovedpine
- Træthed
- Hårtab (ofte permanent og komplet)
- Kvalme og opkast
- Hudrødme, afskalning eller blærer
- Mistet appetiten
- Vægttab
- Problemer med at synke
De langsigtede effekter kan være mere dybtgående.
Forskning tyder på, at mellem 30% og 60% af mennesker, der gennemgår PCI, vil opleve neurokognitiv tilbagegang, der manifesterer sig med hukommelsestab, forvirring, ændringer i synet, en manglende evne til at koncentrere sig, ustabilitet og en nedsat evne til at udføre daglige opgaver.
Risikoen har tendens til at være størst hos seniorer, mennesker, der tager medicin mod epilepsi, og dem med diabetes eller en historie med slagtilfælde.
Hos nogle mennesker kan PCI forstyrre blodkar i hjernen og forårsage "mikroblødninger" og øge risikoen for et iskæmisk slagtilfælde.
Kontraindikationer
På trods af dette har PCI relativt få kontraindikationer. Fordi PCI kan svække blodkar i hjernen, bruges det aldrig til mennesker med cerebrovaskulære tilstande såsom slagtilfælde, aneurismer og vaskulære misdannelser. Det bruges heller ikke til personer med epilepsi, da det kan øge hyppigheden og sværhedsgraden af anfald.
PCI bør også undgås hos mennesker med dårlig præstationsstatus, hvilket betyder dem, der ikke er i stand til at tage sig af sig selv. Folk, der har en kort forventet levetid, bør også undgå PCI, da det sandsynligvis vil forårsage mere skade end godt.
PCI bruges ikke til mennesker med ikke-småcellet lungekræft (NSCLC), den mere almindelige form for sygdommen, og det undgås i stigende grad hos mennesker med omfattende SCLC.
Før proceduren
Beslutningen om at bruge profylaktisk kraniel bestråling er meget personlig. På grund af den øgede risiko for neurotoksicitet og neurokognitiv svækkelse, skal fordele og risici nøje afvejes sammen med din langsigtede prognose.
Derudover skal din læge vurdere din præstationsstatus - normalt vurderet på en skala fra 0 (fuldstændig aktiv) til 4 (fuldstændig deaktiveret) - for at afgøre, om du kan tåle behandling.
Hvis du er kandidat til PCI, vil du blive planlagt til at mødes med en specialist, der er kendt som en strålingsonkolog, der vil begynde tidlige forberedelser og lede dig gennem proceduren.
Timing
PCI leveres i en række behandlinger, der gives en eller to gange dagligt i fem dage om ugen i op til tre uger. Hver strålebehandling varer kun et par minutter, men medregning under forberedelse og ventetid bør du forvente at være der i 45 minutter til en time.
Hvis der kræves mere end en strålingsdosis, skal du vente fire timer mellem doserne. Så ubelejligt som dette kan synes, er der tegn på, at fremgangsmåden er mere effektiv.
Beliggenhed
Forebyggende kraniel bestråling udføres oftest i radiologienheden på et hospital, selvom der er specialiserede radiologienheder i visse kræftbehandlingscentre.
PCI udføres med en maskine kaldet en CT-simulator, der ligner en normal CT-scanner, men leverer en højere dosis af fokuseret stråling.Maskinen er sammensat af en flatbed, der glider ind og ud af en donutformet portal, der leverer stråledosis.
Hvad skal jeg tage på
Da du måske skifter til en hospitalskjole, skal du bære behageligt tøj, som du let kan tage af og tage på igen. Lad smykker og andre værdigenstande være hjemme. Briller og hårstykker skal også fjernes.
Mad og drikke
Der er ingen mad- eller drikkerestriktioner forbundet med PCI.
Omkostnings- og sundhedsforsikring
Omkostningerne ved PCI kan variere alt efter placering og facilitet, men kan let løbe op i titusindvis af dollars. I dag er sundhedsforsikringsselskaber mindre tilbøjelige til at godkende PCI til personer med omfattende SCLC og vil næsten altid afvise anmodninger om brug hos mennesker med NSCLC.
For at beregne dine out-of-pocket udgifter skal du bede om et omkostningsestimat fra radiologienheden og kontrollere, hvilken del du er ansvarlig for baseret på tidsplanen for copay / coinsurance i din forsikringsplan (både før og efter egenandel). Du bør også kontrollere, hvad dit maksimale ude af lommen er; dette er det maksimale beløb, du skal betale ud af lommen for forsikringsåret.
Hvis omkostningerne uden for lommen er ublu, skal du spørge radiologienheden, om de tilbyder en plan uden rentesatser eller programmer for økonomisk bistand. Større hospitaler er mere tilbøjelige til at gøre det.
Hvad man skal medbringe
Sørg for at medbringe dit kørekort eller regerings-id, dit sygesikringskort og en godkendt betalingsform, hvis der kræves kopierings- eller samforsikringsomkostninger på forhånd.
Simulation
Før din første behandling er planlagt, skal du deltage i en planlægningssession kaldet en simulering. Dette bruges til at beregne den korrekte strålingsdosis og kortlægge behandlingsområdet med både strålings onkolog og stråle terapeut.
For at sikre, at dit hoved er i den rigtige position til hver behandling, oprettes en form af dit ansigt ved hjælp af et gitterlignende termoplastisk materiale, der hurtigt hærder, når det opvarmes. Når dit hoved er placeret korrekt på flatbedet, vil strålebehandleren udglatte materialet i ansigtets linjer og vente på, at det hærder. Hele processen tager ca. 30 minutter.
Mænd med ansigtshår skal barbere deres ansigter helt for at sikre, at formen er nøjagtig.
I modsætning til andre former for hoved- og halsstråling, som dirigerer en fokuseret stråle på den nøjagtige placering af en tumor, leverer PCI en mere generaliseret række stråling. Alligevel vil strålingsteamet tage nøjagtige målinger og markere ansigtsmasken for at sikre, at andet væv forbliver uberørt.
Som en del af simuleringen kan strålingsteamet udføre en CT-scanning for at bekræfte, hvad der kaldes det informerede behandlingsfelt. Røntgenstråler med lav dosis (strålefilm) kan hjælpe med at registrere din hovedposition, når den er korrekt placeret.
Under proceduren
På dagen for proceduren skal du ankomme mindst 15 minutter på forhånd for at registrere dig og bosætte dig i. PCI overvåges typisk af strålebehandleren ved hjælp af en sygeplejerske.
Forberedelse
Når du er registreret, føres du bagpå, og du kan blive bedt om at klæde dig fra taljen og op. En hospitalskjole får du til at skifte til. Du vil sandsynligvis være i stand til at forlade dine bukser og sokker, men du skal muligvis tage dine sko af.
Sygeplejersken tager derefter din vægt og vitale tegn, som overvåges i løbet af PCI-behandlingen. Efter din første session vil sygeplejersken også kontrollere, om du oplever bivirkninger fra den foregående session.
Gennem hele proceduren
Forebyggende kraniel bestråling er relativt ligetil. Når du er lagt i liggende stilling (med forsiden opad) på flatbedet, vil strålebehandleren placere dit hoved korrekt og dække det med den præformede ansigtsmaske.
Med de forudindstillede koordinater og strålingsdosis kan strålebehandleren gennemføre hele proceduren bag en beskyttende skærm. En tovejs intercom giver dig mulighed for at kommunikere frem og tilbage.
Flatbedet flyttes derefter eksternt ind i CT-portalen, hvor der anvendes strålingsdoser på mellem 12 og 18 grå enheder (Gy). (Til sammenligning behandles solide tumorcancer med 60 til 80 Gy, mens lymfomer behandles med 20 til 40 Gy.)
Du vil høre hvirvlende lyde under proceduren, men ellers føler du intet.
Efterbehandling
Når proceduren er afsluttet, fjernes ansigtsmasken, og du kan sætte dit tøj på igen. Hvis du oplever bivirkninger af nogen art, så lad sygeplejersken eller strålebehandleren vide det.
De fleste mennesker kan køre sig hjem efter at have gennemgået PCI.
Efter proceduren
Det er ikke ualmindeligt at opleve bivirkninger ved PCI-behandling, hvoraf nogle kan blive værre efterhånden som behandlingen skrider frem. Der er visse ting, du kan gøre for at styre dem.
- Hovedpine: Tylenol (acetaminophen) er normalt den bedste løsning til behandling af hovedpine. Aspirin og andre ikke-steroide antiinflammatoriske lægemidler kan derimod forårsage blødning og fremme mikroblødninger. Fordi hjernens bestråling inducerer encephalitis (hjernebetændelse), kan steroidmedicinet dexamethason ordineres for at lindre betændelse.
- Træthed: Strålingsinduceret træthed behandles bedst ved at få masser af hvile. En lille øvelse eller en tur rundt om blokken kan også hjælpe både fysisk og mentalt.
- Hudirritation: Strålingsinduceret erytem (hudrødme) kan være skærpende og føre til afskalning og blærer, især hos mennesker med lys hud. Du kan bedre klare dette ved at tage kølige brusere, undgå barske sæber og dufte, fugter regelmæssigt og støver den påvirkende hud med majsstivelse (ikke talkum) for at holde huden tør.
- Spiseproblemer: PCI kan undertiden forårsage dysfagi (synkebesvær) samt halsbrand og kvalme. Spis blødere mad eller supper for at hjælpe med at overvinde dette. Du kan også mødes med en diætist for at diskutere diætstrategier under og efter PCI-behandling. For at reducere kvalme kan din læge ordinere et lægemiddel mod kvalme som Zofran (ondansetron) eller prøve at nippe til ingefærte eller ingefærøl.
- Hårtab: Behandlingsinduceret alopeci (hårtab) kan være meget foruroligende. Der er ikke meget, du kan gøre, hvis dette sker som et resultat af PCI, men det er vigtigt at huske, at ikke alle oplever hårtab. Hvis det opstår, er der virksomheder, du kan kontakte, der fremstiller parykker specielt til mennesker med kræft og andre måder du kan klare både fysisk og følelsesmæssigt.
Opfølgning
Fordi profylaktisk kraniel stråling er forebyggende, er det eneste mål for succes fraværet af hjernemetastaser i billeddannelsesstudier. Din onkolog planlægger rutinemæssige CT-, MR- eller positronemissionstomografi (PET) -scanninger for at overvåge for tegn på metastase, ikke kun i hjernen, men også i andre organer og dine knogler.
Din læge vil også overvåge eventuelle neurokognitive problemer, der måtte opstå.
Lægemidler som Aricept (donepezil), der anvendes til behandling af henholdsvis Alzheimers og Ritalin (methylphenidat) og Provigil (modafinil), der anvendes til henholdsvis ADHD og narkolepsi, bruges undertiden off-label hos mennesker med kognitiv svækkelse på grund af hjernebestråling.
Et ord fra Verywell
Forebyggende kraniel bestråling kan hjælpe med at forlænge livet og forhindre sygdomsprogression hos mennesker med visse typer småcellet lungekræft, men det medfører risici. Hvis din læge anbefaler PCI, kan du diskutere fordelene ved behandling og de potentielle risici for at træffe det valg, der er bedst for dig som person.
Tal med medlemmer af dit supportnetværk, herunder læger, rådgivere, venner og familie. Deltag i en online eller personlig supportgruppe for at møde andre, der selv har gennemgået PCI.
Der er hverken et "rigtigt" eller "forkert" valg. Der er kun informeret valg, og det begynder og slutter med dig.





-and-alcohol.jpg)