Obstruktiv søvnapnø (OSA) er en tilstand, der negativt påvirker søvn og sundhed, forårsaget af fysisk forstyrrelse af normal vejrtrækning. Det kan være forbundet med snorken og andre symptomer. Den øverste luftvej kan forhindres under søvn på grund af en række årsager, hvoraf mange er indbyrdes forbundne. De ansvarlige placeringer i næse, mund eller hals, hvor vejrtrækningen bliver begrænset, kan variere meget fra et tilfælde af obstruktiv søvnapnø til et andet.
Vigtige årsager til og risikofaktorer for obstruktiv søvnapnø inkluderer anatomi, såsom strukturer, der ville indsnævre luftvejen som et afvigende septum eller potentiel forstørrelse af tungen og mandlerne, såvel som genetiske faktorer eller syndromer, som yderligere påvirker luftvejsformen.
Andre faktorer inkluderer hormonelle ændringer, fedme og adfærd som at sove på ryggen, drikke alkohol sent eller ryge, som alle gør normal vejrtrækning under søvn vanskeligere. Lad os undersøge disse årsager yderligere.
Bambu Productions / Getty Images
Almindelige årsager
Hovedmekanismen ved OSA er det periodiske sammenbrud af den bløde gane og tungenes bund i den øvre luftvej under søvn.
Anatomiske træk
Anatomiske træk i næse, mund eller hals kan påvirke den normale luftstrøm. Bidragydere kan omfatte abnormiteter såsom:
- Indsnævring af næsen
- Næsen ventil kollaps
- Næse septum afvigelse
- Turbinathypertrofi
- Langstrakt blød gane
- Forstørret drøvel
- Tonsilforstørrelse
- Indsnævring af halsen (posterior oropharynx)
- Høj buet gane
- Mangel i overkæben eller midtfladen (maxilla)
- Tab af tænder (ømhed)
- Øget tunge størrelse (macroglossia)
- Forsænket underkæbe (micrognathia eller retrognathia af underkæben)
Andre anatomiske forskelle, der begrænser luftstrømmen og kan forårsage kronisk OSA, er arvelige egenskaber, der er drevet af genetik eller udviklingsforskelle. Disse udforskes mere detaljeret i afsnittet "Genetik" nedenfor.
Midlertidige årsager
Nogle midlertidige tilfælde af OSA kan være forårsaget af infektion eller betændelse i blødt væv, der er beklædt luftvejene, herunder forkølelse, allergier, adenoiditis, tonsillitis og hævelse i tungen.
Allergisk rhinitis, en tilstand karakteriseret ved næsestop, der ofte er relateret til husholdnings- eller miljøallergener, kan øge risikoen for at opleve OSA. Overbelastning på grund af allergi eller forkølelse kan føre til åndedræt i munden. I søvn kan dette muliggøre, at underkæben skifter tilbage, og tungen delvis eller helt lukker luftvejen.
Fedme
Den mest almindelige modificerbare risikofaktor for obstruktiv søvnapnø kan være fedme. Fedtaflejringer (også kendt som fedtvæv) ved basen på tungen og langs svælget såvel som nedsat lungekapacitet kan øge hyppigheden af luftvejskollaps under søvn.
Ud over fysisk begrænsning er fedtvæv forbundet med hormonelle ændringer og opregulering af immunsignalering. Hændelser med søvnapnø kan yderligere fremkalde frigivelse af cortisolhormon, når hjernen forsøger at vække individet under tilbagevendende episoder med iltdesaturation og forhøjelse af kuldioxidniveauer.
Metaboliske lidelser
Det er muligt, at stofskifteforstyrrelser også kan forværre vejrtrækningsbesvær. For eksempel oplever omkring 70% af diabetikere OSA til en vis grad, og cortisol frigivet af lidelsen kan forværre deres blodglukosekontrol.
Sexhormoner
Mænd har en højere risiko for at udvikle søvnapnø, muligvis relateret til virkningerne af testosteron, og kvinder synes at være beskyttet af virkningerne af progesteron og østrogen tidligt i livet.
Risikoen for søvnapnø hos kvinder øges i overgangsalderen med fjernelse af æggestokke og ved polycystisk ovariesyndrom.
Soveposition
Søvnposition kan påvirke evnen til at holde luftvejene åbne under søvn negativt. Især har liggende stilling (sove på ryggen) den største effekt, især i forbindelse med vejrtrækning i munden.
Tungen kan flop baglæns og skifte ind i halsen, hvilket gør det vanskeligere at opretholde en åben passage for at tillade den normale strøm af ilt ind og kuldioxid ud af lungerne. Ideelt set ville halsen være i en neutral til udvidet position for at optimere luftstrømmen gennem halsen.
REM-søvn
OSA er ofte værre under REM-søvn. Dette er den del af søvn, hvor du drømmer, og også den mest afslappende søvnperiode, der giver dig mulighed for at føle dig opdateret og godt udhvilet den næste dag. REM-søvn forekommer omtrent hvert 90. minut til to timer gennem natten, hvor det meste er til stede mod morgen i den sidste tredjedel af den typiske søvn.
REM inkluderer afslapning af skeletmuskler for at forhindre handling ud af drømme. Tab af muskeltonus påvirker også luftvejsmuskulaturen, hvilket fører til yderligere sammenbrud.
Dette kan bidrage til længere søvnapnøhændelser og mere signifikant iltdesaturation, især i forbindelse med fedme, der kan forværre hypoventilation. Det er også en almindelig årsag til opvågninger midt om natten og tidligt om morgenen, der bidrager til søvnløshed.
Kirurgi
Kirurgi kan forværre eller bidrage til søvnapnø hos modtagelige individer. Anæstesi kan omfatte beroligende midler, muskelafslappende midler eller lammende stoffer og narkotiske smertestillende medicin, som alle øger risikoen for, at søvnapnø opstår
Desuden kan manipulation af halsens væv efter intubation i en kirurgisk indstilling føre til hævelse (øvre luftvejsødem) og komplikationer. Overdreven slimproduktion og nedsat bevidst clearance kan forårsage en ophobning, der nedsætter luftvejsdiameteren og forårsager åndedrætsbesvær. Denne begrænsning af vejrtrækningen kan forårsage eller forværre OSA.
Alder
Søvnapnø kan være en næsten livslang lidelse på grund af en genetisk disposition og forekommer hos nogle børn i hele barndommen og ind i voksenalderen.
For tidlig fødsel er en vigtig risikofaktor for at udvikle OSA i en yngre alder. Børn født inden 27 ugers svangerskab oplever søvnapnø næsten fire gange antallet af børn, der er født ved sigt, men relativ fødselsvægt synes dog ikke at være årsagssammenhængende. Kun graviditetsalderen - og derfor niveauet af ansigts- og åndedrætsudvikling - ser ud til at påvirke risikoen for søvnapnø i barndommen.
Midaldrende begynder at opleve OSA oftere, hvor mænd får en tidligere start sammenlignet med kvinder. Effekten af aldring kan være på grund af det øgede antal risikofaktorer såsom vægtøgning og andre variabler, der også bidrager til hjerte-kar-sygdomme.
Ældre mennesker kan opleve OSA i stadig højere frekvenser på grund af et fald i funktionen af områder af hjernen dedikeret til neuromuskulær handling, tab af muskeltonus langs luftvejene og højere anvendelsesgrad for tandproteser (og fjernelse under søvn, der påvirker kæbe og tunge Efterhånden som folk bliver ældre, reduceres kønsforskellen i forekomst af søvnapnø.
Genetik
Risikofaktorer for OSA kan være genetisk forbundet, undertiden forbundet med specifikke syndromer og ofte gøre tilstanden sandsynligvis køre i familier. Førstegrads slægtninge til en person med OSA er mere tilbøjelige til at snorke eller har observeret apnø efter kontrol for fedme, alder og køn.
Cirka 40% af variansen i apnø-hypopnø-indeks (AHI) har vist sig at være forklaret af genetiske faktorer. Af årsagerne og risikofaktorerne nævnt ovenfor er mange relateret til anatomi og har noget genetisk element. Der kan være en sammenhæng, men de underliggende mekanismer, der bidrager til lidelsen, kan endnu ikke være ukendte.
Gener
Genomisk forskning fortsætter med at blive udført, og kandidatgener, der øger risikoen for at udvikle OSA, er blevet identificeret, men der er behov for mere arbejde for at forstå dette forhold.
Nogle gener identificeret eller mistænkt som risikofaktorer, der kan bidrage til søvnapnø, inkluderer:
- TNF-α:bruges til at signalere celledød af betændte celler og immunrespons
- PTGER3:fremstiller en receptor til et prostaglandinlipid med endokrine lignende funktioner
- LPAR1:gør en receptor for lysophosphatidsyre, vigtig for lipidsignalering
- ANGPT2:modulerer vaskulære og inflammatoriske reaktioner, påvirker iltmætning
- GPR83:udtrykt i dele af hjernen dedikeret til kontrol af parasympatiske og autonome funktioner, herunder ikke-bevidst vejrtrækning og larynxreflekser
- ARRB1:vigtigt for udvikling af blodkar, kan øge risikoen for hypoxi
- HIF ‐ 1α:regulerer en faktor, der er vigtig for at kontrollere følsomheden over for hypoxi i halspulsåren
Genetiske lidelser
Andre tilfælde af OSA skyldes direkte de anatomiske og fysiologiske virkninger af identificerbare medfødte lidelser. Mens nogle lidelser og syndromer har et karakteristisk sæt anatomiske ændringer, har nogle mere subtile forskelle, der kan være til stede i en familie og i sidste ende forårsage OSA.
Disse kan omfatte forskelle i kraniofacial morfologi, og hvordan kroppen reagerer for at beskytte vejrtrækningen under søvn.
Nogle af de genetiske syndromer, der er forbundet med søvnapnø, inkluderer:
- Downs syndrom (trisomi 21) er en genetisk lidelse, som påvirker søvn negativt. De fleste børn med Downs syndrom oplever en form for søvnapnø fra en tidlig alder. Flere træk, herunder en ændret midtflade, der påvirker strukturen i næse og hals samt forstørrelse af tungen og mandlerne. Dette kan øge sårbarheden over for infektion og føre til problemer med åndedrætsbesvær under søvn. OSA har en tendens til at forværres med alderen.
- Pierre-Robin syndrom producerer en karakteristisk underudviklet underkæbe (mandibulær hypoplasi), kløft i ganen og bagud forskudt tunge (glossoptose). Berørte nyfødte, der har behov for åndedrætsstøtte efter fødslen, er mere tilbøjelige til at opleve OSA.
- Ehlers-Danlos syndrom er en genetisk lidelse, der forårsager problemer i kroppens bindevæv. Ansigtets struktur kan ændres på en måde, der øger hyppigheden af luftvejskollaps. Mennesker med Ehlers-Danlos syndrom oplever OSA med en hastighed fem gange højere end den generelle befolkning.
- Beckwith-Wiedemann syndrom er en genetisk lidelse, der kan forårsage en forstørret tunge (makroglossi) og unormal vejrtrækning. Børn med en forstørret tunge, der ikke har haft en reduktionsoperation, oplever ofte obstruktion af deres luftvej under søvn.
- Medfødt central hypoventilationssyndrom (CCHS) er en sjælden genetisk lidelse, der forringer nervesystemets evne til at regulere vejrtrækningen korrekt. Mange børn modtager trakeostomier, mekaniske ventilatorer og / eller membranpacemakere for at opretholde et normalt vejrtrækningsmønster. Uden effektiv behandling og korrekt kalibrering af disse hjælpende åndedrætsværn oplever børn med CCHS OSA i meget høj hastighed og kan dø under søvn.
Livsstilsrisikofaktorer
Ud over en genetisk disposition og anatomi er der specifikke livsstilsrisikofaktorer, der kan forværre tilstanden. Overvej disse potentielle bidrag, og hvordan de kan undgås:
Vægtøgning
Som nævnt ovenfor er fedme en væsentlig modificerbar risikofaktor for udvikling af søvnapnø. Det bidrager til en øget halsstørrelse, fedt afsat i bunden af tungen og nedsat lungevolumen i søvn. Vægttab kan hjælpe med at lindre det. Som hovedregel kan tab af 10% af den samlede kropsvægt have gunstige virkninger. Det er muligt for søvnapnø at løse sig helt hos nogle individer.
Alkoholforbrug
At drikke alkohol nær sengetid kan påvirke vejrtrækningen under søvn negativt. Det er et kendt muskelafslappende middel og er i stand til at slappe af luftvejens muskler. Histaminer inden for vin kan også føre til næsestop. Dette kan forværre både snorken og søvnapnø, efter at alkohol er forbrugt. Det er bedst at undgå at drikke flere timer før sengetid for at reducere disse risici.
Rygning
Rygning irriterer slimhinden, der leder luftvejene, og dette kan forværre snorken og bidrage til søvnapnø hos modtagelige individer. Nikotin kan have yderligere virkninger, der forstyrrer søvnen. Rygestop kan have gunstige virkninger og opfordres til at forhindre langsigtede sundhedsmæssige konsekvenser.
D-vitaminmangel
Det er muligt, at vitamin D-mangel kan bidrage til søvnforstyrrelser og øge sandsynligheden for søvnapnø. Yderligere forskning er nødvendig, men det kan være nyttigt at sikre tilstrækkelig sollyseksponering, at forbruge mad, der indeholder eller beriget med D-vitamin, eller at tage D-vitamin i vintermånederne for at forhindre mangel.
Medicin
Visse receptpligtige lægemidler kan føre til søvnapnø, herunder muskelafslappende midler, benzodiazepiner og opioid eller narkotisk smertestillende medicin. Det kan være vigtigt at gennemgå medicinenes rolle hos en farmaceut eller ordinerende læge.
Et ord fra Verywell
Hvis du har mistanke om, at du kan opleve symptomer på søvnapnø, skal du søge evaluering hos en bestyrelsescertificeret søvnlæge. Det vil være vigtigt at gennemgå symptomer, gennemgå en fysisk undersøgelse af den øvre luftvej og arrangere diagnostisk test. Hvis søvnapnø forbliver ubehandlet, kan det føre til betydelige kardiovaskulære bivirkninger og endda for tidlig død.
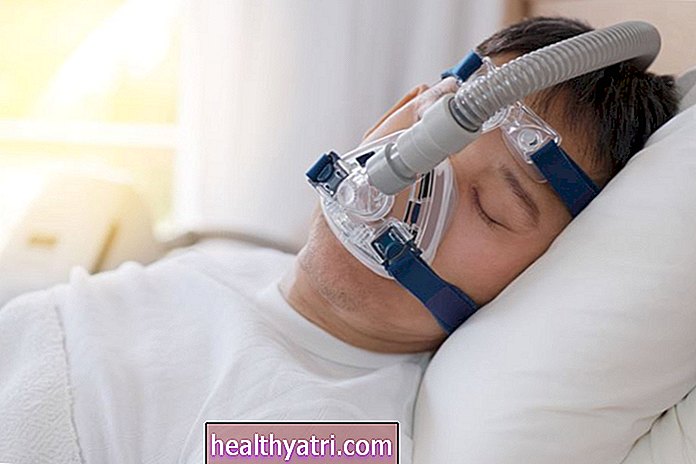
Hvis der identificeres søvnapnø, kan behandlinger som CPAP-behandling, brug af et oralt apparat, positionsterapi eller vægttab være meget nyttige. I nogle tilfælde kan ændringer i livsstil reducere sværhedsgraden og i sidste ende løse problemet.









.jpg)

.jpg)






.jpg)