Kronisk nyresygdom (CKD) defineres som den progressive og irreversible skade på nyrerne, der i løbet af måneder eller år kan føre til nyresvigt. Mens der ikke er nogen kur mod CKD, er der behandlinger, der kan nedsætte sygdommens progression betydeligt, hvis de startes tidligt.
Behandlingen kan variere afhængigt af dit stadium af sygdommen og den underliggende årsag, såsom diabetes eller forhøjet blodtryk. Behandlingsmuligheder kan omfatte en diæt med lavt proteinindhold, antihypertensiv medicin og statin, diuretika, vitamintilskud, knoglemarvstimulerende midler og calciumreducerende lægemidler.
Hvis sygdommen skrider frem, og nyrerne ikke længere fungerer - en tilstand kendt som nyresygdom i slutstadiet (ESRD) - er der enten behov for dialyse eller en nyretransplantation for at du kan overleve.
Verywell / Emily Roberts
Vejledning til diskussion af kronisk nyresygdom
Få vores udskrivningsguide til din næste læges aftale for at hjælpe dig med at stille de rigtige spørgsmål.

Send til dig selv eller en elsket.
TilmeldeDenne læge diskussionsvejledning er sendt til {{form.email}}.
Der opstod en fejl. Prøv igen.
Kost
CKD adskiller sig fra en akut nyreskade (AKI) ved, at sidstnævnte ofte er reversibel. Med CKD vil enhver skade på nyrerne være permanent. Når det er beskadiget, vil væsker og affald, der normalt udskilles fra kroppen i urinen, "tage backup" og akkumuleres til stadig mere skadelige niveauer. Meget af affaldet er resultatet af den normale metabolisme af protein.
Fordi CKD er progressiv, ville øjeblikkelige diætændringer være nødvendige for at begrænse dit indtag af protein og stoffer, selvom de ikke har nogen symptomer. Hvis sygdommen skrider frem, og nyrefunktionen er yderligere nedsat, kan der være yderligere begrænsninger for din diæt.
Diætretningslinjerne ville være baseret på sygdomsstadiet, der spænder fra trin 1 for minimal svækkelse til trin 5 for ESRD. Derudover skal du nå din ideelle vægt, mens du opretholder de anbefalede daglige ernæringsmål, der er skitseret i2020-2025 Kostretningslinjer for amerikanere.
Det er normalt bedst, især i de tidlige stadier, at arbejde med en certificeret diætist for at skræddersy en diæt, der passer til dine nyrer. Fremtidige konsultationer kan også anbefales, hvis og når din sygdom skrider frem.
Anbefalinger til alle faser af CKD
Målet med en CKD-diæt er at bremse sygdommens progression og minimere enhver skade, som ophobning af affald og væsker kan gøre på andre organer, mest overvejende hjertet og det kardiovaskulære system.
Til dette formål skal du straks justere din diæt på tre vigtige måder:
- Reducer dit natriumindtag. I henhold til de nuværende retningslinjer bør du ikke forbruge mere end 2.300 milligram (mg) natrium om dagen for voksne og ikke mere end 1.000 til 2.200 mg for børn og teenagere. Hvis du er afroamerikaner, har højt blodtryk eller er over 50 år, skal du yderligere begrænse dit indtag til 1.500 mg dagligt.
- Begræns indtagelsen af protein. Mængden kan variere afhængigt af sygdomsstadiet. Den nuværende anbefaling for mennesker med trin 1 til trin 4 CKD er 0,6 til 0,75 gram protein pr. Kg kropsvægt pr. Dag, hvilket i store træk oversættes til:
- Vælg hjerte-sunde fødevarer. Den største dødsårsag hos mennesker med ESRD er hjertestop. Til dette formål vil mange nyrespecialister (nefrologer) tilslutte sig brugen af en DASH (Dietary Approaches to Stop Hypertension) diæt, der fokuserer på portionskontrol, få den rigtige mængde daglige næringsstoffer og spise en række hjerte-sunde fødevarer.
Anbefalinger til trin 4 og 5 CKD
Efterhånden som sygdommen skrider frem, og din nyrefunktion falder til under 70 procent af, hvad den skal være, vil din nefrolog anbefale en begrænsning af fosfor og kalium, to elektrolytter, der kan skade kroppen, hvis de ophobes for meget.
Blandt overvejelserne:
- Fosfor er vigtigt for kroppen, da det hjælper med at omdanne de fødevarer, vi spiser, til energi, hjælper med knoglevækst og muskelsammentrækning og regulerer blodets surhed. Hvis du har for meget, kan det føre til en tilstand kendt som hyperfosfatæmi, som kan skade hjertet, knoglerne, skjoldbruskkirtlen og musklerne. For at undgå dette vil voksne med trin 4 til 5 CKD være nødt til at begrænse deres daglige indtag til 800 til 1.000 mg pr. Dag ved at skære ned på fosforholdige fødevarer.
- Kalium bruges af kroppen til at regulere hjertefrekvensen og balancen i vand i cellerne. At have for meget kan føre til hyperkaliæmi, en tilstand karakteriseret ved svaghed, nervesmerter, unormal hjerterytme og i nogle tilfælde hjerteanfald. For at undgå dette skal du spise på en diæt med lavt kaliumindtag og ikke indtage mere end 2.000 mg om dagen.
OTC-tilskud
Et antal over-the-counter (OTC) kosttilskud bruges ofte til at korrigere ernæringsmæssige underskud, der kan opstå i senere stadier af CKD. Blandt de anbefalede kosttilskud:
- D-vitamin og calciumtilskud er undertiden nødvendige for at forhindre blødgøring af knogler (osteomalacia) og reducere risikoen for knoglebrud forårsaget af en fosforbegrænset diæt. En aktiv form for D-vitamin, kaldet calcitriol, kan også anvendes, selvom den kun er tilgængelig på recept.
- Jerntilskud bruges til at behandle anæmi, der er almindelig i trin 3 og trin 4 CKD. I trin 4 og 5 kan parenteralt jern med receptpligtig styrke, leveret intravenøst, anvendes til mennesker, der ikke reagerer på oral behandling.
Recepter
Receptpligtig medicin bruges ofte til at håndtere symptomerne på CKD eller forhindre komplikationer på et senere tidspunkt. Nogle hjælper med at reducere anæmi og hypertension, mens andre bruges til at normalisere balancen mellem væsker og elektrolytter i blodet.
ACE-hæmmere
Angiotensin-converting enzym (ACE) -hæmmere bruges til at slappe af blodkar og reducere højt blodtryk. De kan ordineres på ethvert stadium af sygdommen og bruges løbende (kronisk) til at reducere kardiovaskulær risiko.
Almindeligt ordinerede ACE-hæmmere inkluderer:
- Accupril (quinapril)
- Aceon (perindopril)
- Altace (ramipril)
- Capoten (captopril)
- Lotensin (benazepril)
- Mavik (trandolapril)
- Monopril (fosinopril)
- Prinivil (lisinopril)
- Univasc (moexipril)
- Vasotec (enalapril)
Bivirkninger inkluderer svimmelhed, hoste, kløe, udslæt, unormal smag og ondt i halsen.
Angiotensin II-receptorblokkere
Angiotensin II-receptorblokkere (ARB'er) fungerer på samme måde som ACE-hæmmer, men målretter mod et andet enzym for at reducere blodtrykket. ARB'er bruges typisk til mennesker, der ikke tåler ACE-hæmmere.
Valgmuligheder inkluderer:
- Atacand (candesartan)
- Avapro (irbesartan)
- Benicar (olmesartan)
- Cozaar (losartan)
- Diovan (valsartan)
- Micardis (telmisartan)
- Teveten (eprosartan)
Bivirkninger inkluderer svimmelhed, diarré, muskelkramper, svaghed, bihuleinfektion, smerter i ben eller ryg, søvnløshed og uregelmæssig hjerterytme.
Statin-stoffer
Statinlægemidler bruges til at sænke kolesterol og reducere risikoen for hjerte-kar-sygdomme. Som med ARB'er og ACE-hæmmere bruges de løbende.
Statinlægemidlerne, der almindeligvis ordineres til behandling af højt kolesteroltal (hyperkolesterolæmi), inkluderer:
- Crestor (rosuvastatin)
- Lescol (fluvastatin)
- Lipitor (atorvastatin)
- Livalo (pitavastatin)
- Mevacor (lovastatin)
- Pravachol (pravastatin)
- Zocor (simvastatin)
Bivirkninger inkluderer hovedpine, forstoppelse, diarré, udslæt, muskelsmerter, svaghed, kvalme og opkastning.
Erythropoietin-stimulerende midler
Erythropoietin (EPO) er et hormon, der produceres af nyrerne, der styrer produktionen af røde blodlegemer. Når nyrerne er beskadiget, kan produktionen af EPO falde betydeligt og forårsage kronisk anæmi. Erythropoietinstimulerende midler (ESA'er) er injicerbare, menneskeskabte versioner af EPO, som hjælper med at gendanne antallet af røde blodlegemer og lindre symptomerne på anæmi.
Der er i øjeblikket to ESA'er godkendt til brug i USA:
- Aranesp (darbepoetin alfa)
- Epogen (epoetin alfa)
Bivirkninger inkluderer smerter på injektionsstedet, feber, svimmelhed, forhøjet blodtryk og kvalme.
Fosforbindemidler
Fosforbindere, også kendt som fosfatbindere, bruges ofte til mennesker med trin 5 CKD for at reducere niveauet af fosfor i blodet. De tages oralt før et måltid og forhindrer kroppen i at absorbere fosfor fra de fødevarer, du spiser. Der er forskellige former tilgængelige, hvoraf nogle bruger calcium, magnesium, jern eller aluminium som bindemiddel.
Valgmuligheder inkluderer:
- Amphogel (aluminiumhydroxid)
- Auryxia (jernnitrat)
- Fosrenol (lanthancarbonat)
- PhosLo (calciumacetat)
- Renagel (sevelamer)
- Renvela (sevelamer carbonat)
- Velphoro (sucroferrric oxyhydroxide)
Bivirkninger inkluderer tab af appetit, mavebesvær, gas, oppustethed, diarré, forstoppelse, træthed, kløe, kvalme og opkastning.
Diuretika
Diuretika, også kendt som "vandpiller", bruges til at fjerne overskydende vand og salt (natriumchlorid) fra kroppen. Deres rolle i behandling af CKD er dobbelt: at lindre ødem (den unormale ophobning af væske i væv) og forbedre hjertefunktionen ved at reducere dit blodtryk.
Ved behandling af CKD i det tidlige stadium bruger læger ofte et thiaziddiuretikum, som kan bruges sikkert løbende. Valgmuligheder inkluderer:
- Diuril (chlorthiazid)
- Lozol (indapamid)
- Microzide (hydrochlorthiazid)
- Thalitone (chlorthalidon)
- Zaroxolyn (metolazon)
En anden mere potent form af lægemidlet, kaldet loop-diuretikum, kan ordineres i trin 4 og trin 5 CKD, især hvis du er diagnosticeret med kronisk hjertesvigt (CHF). Valgmuligheder inkluderer:
- Bumex (bumetanid)
- Demadex (torsemide)
- Edecrin (ethacrynic syre)
- Lasix (furosemid)
Almindelige bivirkninger af diuretika inkluderer hovedpine, svimmelhed og muskelkramper.
Dialyse
Trin 5 CKD er det stadium, hvor nyrefunktionen er faldet til under 10 eller 15 procent. Uden aggressiv medicinsk intervention kan akkumulerede toksiner på scenen få flere organer til at svigte, hvilket fører til døden hvor som helst fra timer til uger.
En sådan intervention kaldes dialyse. Dette indebærer mekanisk eller kemisk filtrering af affald og væsker fra dit blod, når dine nyrer ikke længere er i stand til det. Der er to metoder, der almindeligvis anvendes til dette, kendt som hæmodialyse og peritonealdialyse.
Hæmodialyse
Hæmodialyse bruger en mekanisk filtreringsmaskine til at rense blod taget direkte fra et blodkar og returneres til din krop i en ren og afbalanceret tilstand. Det kan udføres på et hospital eller et dialysecenter. Nyere bærbare modeller er tilgængelige, som giver dig mulighed for at gennemgå dialyse derhjemme.
Processen begynder med en kirurgisk procedure for at skabe et adgangspunkt, hvorfra man kan trække og returnere blod fra en vene eller arterie. Der er tre måder at gøre dette på:
- Central venøs kateterisering (CVC) involverer indsættelse af et fleksibelt rør i en stor vene, såsom hals- eller lårvenen. Dette er normalt den første teknik, der anvendes, før der kan oprettes et mere permanent adgangspunkt.
- Arteriovenøs (AV) fisteloperation involverer sammenføjning af en arterie og vene, normalt i underarmen. Dette gør det muligt at indsætte nåle i adgangspunktet for samtidig at hente og returnere blod. Når du er udført, skal du vente fire til otte uger, før hæmodialyse kan begynde.
- AV-transplantater fungerer stort set på samme måde som en AV-fistel, bortset fra at der bruges et kunstigt kar til at forbinde arterien og venen. Mens et AV-transplantat heler hurtigere end en AV-fistel, er de mere tilbøjelige til infektion og koagulation.
Hæmodialyse kræver, at du besøger hospitalet eller klinikken tre gange om ugen i fire timers sessioner. Mens hjemmedialysemaskinen kan tilbyde dig privatliv og bekvemmelighed, kræver den seks behandlinger om ugen på 2-1 / 2 timer hver.
Der er en anden hjemmemulighed, kendt som natlig daglig hæmodialyse, hvor rensning af blod udføres, mens du sover. Det udføres fem til syv gange om ugen, der varer seks til otte timer, og det giver dig muligvis større spildevandsafstand i forhold til de andre versioner.
Bivirkninger af hæmodialyse inkluderer lavt blodtryk (hypotension), åndenød, mavekramper, muskelkramper, kvalme og opkastning.
Peritonealdialyse
Peritonealdialyse bruger kemikalier snarere end maskiner til at rense dit blod. Det involverer kirurgisk implantation af et kateter i din mave, hvorigennem en flydende opløsning, kaldet dialysat, tilføres for at absorbere affald og trække akkumuleret væske ud. Opløsningen ekstraheres og kasseres derefter.
Dialysatopløsningen er typisk sammensat af salt og et osmotisk middel som glukose, der hæmmer reabsorption af vand og natrium. Membranen, der leder bughulen, kaldet bughinden, fungerer som filteret, gennem hvilket væsker, elektrolytter og andre opløste stoffer kan ekstraheres fra blodet.
Når kateteret er implanteret, kan dialysen udføres derhjemme flere gange om dagen. Til hver behandling føres to til tre liter opløsning ind i din mave gennem kateteret og opbevares der i fire til seks timer. Når affaldsopløsningen er drænet, startes processen forfra med en ny dialysatopløsning.
Automatiske cykelmaskiner kan udføre denne opgave natten over, hvilket giver dig større uafhængighed og tid til at forfølge hverdagens interesser.
Komplikationer af peritonealdialyse inkluderer infektion, lavt blodtryk (hvis der ekstraheres for meget væske) og abdominal blødning. Selve proceduren kan forårsage ubehag i maven og nedsat vejrtrækning (på grund af det øgede tryk på membranen).
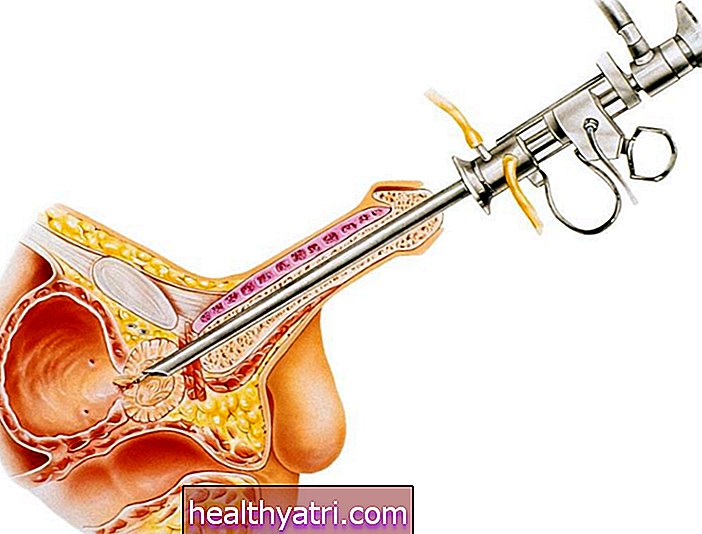
Nyretransplantation
En nyretransplantation er en procedure, hvor en sund nyre tages fra en levende eller afdød donor og implanteres kirurgisk i din krop. Mens det er en større operation fyldt med kort- og langvarige udfordringer, kan en vellykket transplantation ikke kun forlænge dit liv, men også genoprette dig til en næsten normal tilstand.
Når det er sagt, kan resultaterne variere fra person til person. Mens du ikke længere har brug for dialyse eller de samme diætbegrænsninger, bliver du nødt til at tage immundæmpende stoffer resten af dit liv for at undgå afstødning af organer. Dette kan øge risikoen for infektion, hvilket kræver, at du tager ekstra skridt for at undgå sygdom og behandle infektioner aggressivt.
Mennesker med fase 5 CKD kan få en transplantation i alle aldre, uanset om de er barn eller ældre. Du skal dog være sund nok til at modstå operationen og være fri for kræft og visse infektioner.
Hvad kan man forvente
For at vurdere din berettigelse skal du gennemgå fysisk og psykologisk evaluering. Hvis der findes et problem, skal det behandles eller rettes, inden transplantationen forbedres.
Når du er godkendt, vil du blive placeret på en venteliste, der administreres af United Network of Organ Sharing (UNOS). Af alle organtransplantationstyper har en nyretransplantation den længste venteliste med en gennemsnitlig ventetid på fem år. Du vil blive prioriteret baseret på hvor længe du har ventet, din blodtype, din nuværende sundhed og andre faktorer.
Når en donornyre er fundet, vil du blive planlagt og klargjort til operation. I de fleste tilfælde ville kun en nyre blive transplanteret uden at fjerne de gamle. Du ville generelt være godt nok til at vende hjem efter en uge.
Når det er transplanteret, kan det tage op til tre uger, før det nye organ er fuldt funktionelt. I løbet af denne tid er det nødvendigt at fortsætte dialysen.
Takket være fremskridt inden for transplantationskirurgi og -håndtering varer nyretransplantationer fra en afdød donor i gennemsnit 10 til 15 år og transplantationer fra en levende donor varer i gennemsnit 15 til 20 år.
Hvordan man kan klare og leve godt med kronisk nyresygdom





.jpg)