Den menneskelige krop reagerer på mange forskellige måder på autoimmune sygdomme - tilstande, hvor kroppens immunsystem angriber sit eget sunde væv. Afhængig af den tilstand, du måtte have, kan en autoimmun sygdom påvirke en række kropsområder, herunder led, muskler og organer. Autoimmune sygdomme påvirker også ofte huden.
Der er mange forskellige typer autoimmune hudsygdomme, og hver er unik i typen af symptomer, de forårsager, deres specifikke årsager og risikofaktorer, og hvordan de diagnosticeres og behandles. Her er hvad du har brug for at vide om typer af autoimmune hudsygdomme, symptomer, årsager og behandling.
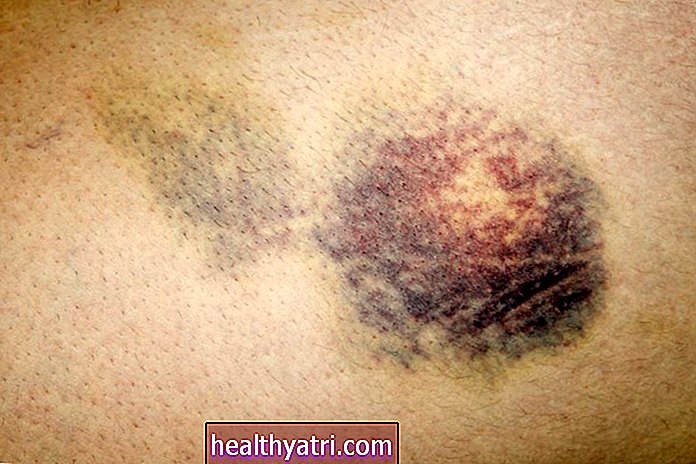
Anupong Thongchan / EyeEm / Getty ImagesTyper af autoimmune hudforhold
Der er mange forskellige typer autoimmune hudsygdomme, og de er forårsaget af immunsystemet, der angriber sunde hudceller.
Psoriasis
Psoriasis får immunforsvaret til at blive overaktivt og fremskynde væksten af hudcellerne. Hudceller vil opbygges i lag af røde plaques dækket af hvide skalaer. Plader kan opbygges hvor som helst på kroppen, men de forekommer oftest i hovedbunden, lænden, albuerne og knæene.
Tilstanden har tendens til at løbe i familier, og det er ikke usædvanligt, at flere familiemedlemmer har det. I 2013 påvirkede psoriasis 7,4 millioner amerikanske voksne, og antallet fortsætter med at vokse.
Psoriasis forekommer normalt tidligt i voksenalderen, men det kan påvirke alle uanset alder. For de fleste mennesker påvirker psoriasis kun nogle få kropsområder. Alvorlig psoriasis kan dække store områder af kroppen. Hudplader fra psoriasis vil heles og derefter komme tilbage på forskellige tidspunkter i hele dit liv.
Sklerodermi
Sklerodermi er en bindevævssygdom karakteriseret ved fortykkelse og hærdning af huden. Bindevæv er det væv, der forbinder, understøtter og adskiller alle typer kropsvæv. Sklerodermi er enten lokaliseret eller systemisk.
Med lokaliseret sklerodermi påvirker sygdommen for det meste huden, men den kan også påvirke knogler og muskler. Systemisk sklerodermi påvirker mere end hud, knogler og muskler - det kan involvere de indre organer, herunder hjerte, lunger, fordøjelseskanalen, nyrer og mere. Alvorligheden og resultatet af sklerodermi varierer fra person til person.
Ifølge Scleroderma Foundation skønnes det, at op til 300.000 amerikanere lever med sklerodermi, og en tredjedel af dem har systemisk sklerodermi. Mænd og kvinder er begge i fare, men kvinder tegner sig for 80% af tilfældene.
Mens sygdommen kan påvirke alle uanset alder, diagnosticeres systemisk sklerodermi typisk i alderen 30 til 50, og lokal sklerodermi dukker op før 40 år.
Lupus i huden
Kutan lupus - også kaldet hudlupus - er en autoimmun hudtilstand, hvor immunsystemet angriber sunde hudceller og skader huden. Hudsymptomer inkluderer rødme, kløe, smerter og ardannelse.
Ifølge The Lupus Foundation of America vil ca. to tredjedele af mennesker med systemisk lupus erythematosus (SLE lupus) udvikle kutan lupus.Kutan lupus forekommer også alene. SLE Lupus er den mest alvorlige type lupus, der påvirker led, hjerne, nyrer, hjerte, blodkar og mere.
Mens kutan lupus ikke kan helbredes, kan den behandles effektivt. Behandling inkluderer medicin, hudbeskyttelse og livsstilsændringer.
Dermatomyositis
Dermatomyositis er en autoimmun lidelse, der primært påvirker muskler, men det påvirker også huden. Det er relateret til polymyositis, en anden autoimmun lidelse, der forårsager muskelsvaghed, ømhed og stivhed. Mennesker med denne type muskelforstyrrelser kan også have svært ved at synke og åndenød.
Dermatomyositis og polymyositis har lignende symptomer, men dermatomyositis kan skelnes ved et hududslæt, der normalt forekommer i den øverste del af kroppen.Dermatomyositis forårsager også fortykkelse og stramning af huden og lilla farvede øjenlåg.
Barndomsformen for dermatomyositis er forskellig fra den voksne form. Juvenil dermatomyositis (JDM) forårsager feber, træthed, udslæt og muskelsvaghed. De fleste årsager til JDM starter mellem 5 og 10 år, og JDM påvirker dobbelt så mange piger som drenge.
Behcets sygdom
Behcets sygdom er en sjælden lidelse, der forårsager betændelse i blodkar i hele kroppen. Tilstanden forårsager sår i munden, øjenbetændelse, hududslæt og kønsskader.
Ifølge Cleveland Clinic påvirker Behcets sygdom 7 ud af 100.000 mennesker i USA. Det er meget mere udbredt over hele verden. Alle kan udvikle Behcets sygdom i alle aldre, men symptomer starter ofte mellem 20 og 30 år.
Behcets sværhedsgrad varierer fra person til person. Symptomer kan komme og gå, og mennesker med tilstanden kan opleve perioder med remission (hvor sygdommen stopper eller bremses) og perioder med opblussen (høj sygdomsaktivitet). Mens tilstanden ikke kan helbredes, kan forskellige behandlinger hjælpe med at håndtere den.
Ocular Cicatricial Pemphigoid
Ocular cicatricial pemphigoid (OCP) er en sjælden autoimmun sygdom, der påvirker både huden og slimhinden i øjnene, især bindehinden - det klare væv, der dækker den hvide del af øjnene og indersiden af øjenlågene.
Mennesker med OCP vil udvikle blærer på deres hud og ardannelse i bindehinden. Blærer er smertefulde og oser og kan udvikle sig på hud, mund, næse, tarmkanal, øjne og kønsorganer.
Med OCP angriber de hvide blodlegemer huden og slimhinderne. Personer med tilstanden kan have mere end et hudsted, og begge øjne kan blive påvirket.
OCP er en systemisk autoimmun sygdom, og den skal behandles på lang sigt. Det behandles med medicin for at berolige immunforsvaret og stoppe eller bremse den autoimmune proces. Behandling er vigtig, så tilstanden ikke forårsager konjunktiveardannelse og synstab.
Pemphigus
Pemphigus er en autoimmun hudsygdom, der forårsager blærer eller buler fyldt med pus. Disse blærer udvikler sig ofte på huden, men de kan også forekomme i slimhinderne. Pemphigus-blærer kan være smertefulde, hævede og kløende.
Pemphigus kan påvirke alle i alle aldre, men det diagnosticeres for det meste hos mennesker i alderen 40-60 år. Det er sjældent hos børn.
Pemphigus kan være livstruende, hvis den ikke behandles. Behandling, oftest med kortikosteroider, kan styre tilstanden.
Epidermolyse Bullosa
Der er mange former for epidermolyse bullosa, men kun en er autoimmun - epidermolysis bullosa acquisita (EBA). Alle former for tilstand vil få væskefyldte blærer til at udvikle sig som reaktion på skader, der normalt ikke ville forårsage en reaktion.
EBA forårsager blærer på hænder og fødder såvel som i slimhinderne. Diagnosticering af denne tilstand kan være en udfordring, men et kendetegn ved EBA er, at det påvirker voksne i 30'erne og 40'erne.
En underliggende årsag til EBA er ukendt. Forskere tror dog, at en genetisk komponent kan være involveret, fordi tilstanden kan påvirke flere familiemedlemmer.
Bulløs Pemphigoid
Bulløs pemphigoid er en sjælden autoimmun hudtilstand, der forårsager store, flydende blærer. Disse blærer udvikles ofte på arme, ben, torso og i munden.
Ifølge Cleveland Clinic påvirker bulløs pemfigoid for det meste mennesker over 60 år, men det kan også forekomme hos yngre mennesker. Det har en tendens til at være mere almindeligt i den vestlige verden og påvirker mænd og kvinder lige meget.
Bulløs pemphigoid opstår, når immunsystemet angriber det tynde lag af hudvæv lige under det ydre lag. Nogle gange forsvinder tilstanden alene, men det kan også tage mange år at løse.
Behandling kan hjælpe med at helbrede blærer, lette kløe, reducere betændelse i huden og undertrykke immunsystemet. Men bulløs pemphigoid kan være livstruende, især hos ældre mennesker, der har helbredsproblemer.
Autoimmune hudtilstands symptomer
Huden er det største organ i din krop. Det fungerer som en beskyttende barriere for kroppen mod traumer. Det hjælper også med mange kropsfunktioner som at regulere din indre kropstemperatur.
Mens huden består af fem forskellige lag hud, og de to øverste ofte påvirkes af autoimmune hudsygdomme. Det øverste lag kaldes epidermis, og det er det yderste lag. Det underliggende lag er dermis, og det indeholder vitale celler, væv og strukturer.
Disse to lag holdes sammen med proteiner og andre strukturer. Når der er en adskillelse af de to lag, kan der opstå blærer. Disse blærer kan være små eller store og indeholder væske, der indeholder død eller beskadiget hud.
Nogle vabler skyldes skade på huden. Ved autoimmune hudsygdomme dannes blærer, fordi kroppen har skabt antistoffer, der angriber proteiner, der kræves for hudens sundhed og funktion. Nogle gange kan blærer bryde åbne og blive åbne sår.
I andre autoimmune hudsygdomme kan der også dannes læsioner på slimhinder - spiserøret, halsen, indersiden af munden og næsen, kønsorganerne og anus. Blærer kan også forårsage gastrointestinal blødning og problemer med at synke og trække vejret.
Tilstande som psoriasis forårsager en tilvækst af hudceller, der hober sig op på overfladen af huden. Disse plaques kan brænde, svie og kløe.
Andre symptomer på autoimmune hudsygdomme inkluderer:
- Kronisk træthed
- Hudbetændelse (hævelse)
- Små pletter af rød, skællet hud
- Hudardannelse
- Tør, revnet hud, der kan blø eller kløe
- Tykkede, udstenede og riflede negle
- Stive og hævede led
Årsager
Autoimmune hudsygdomme opstår, fordi kroppens immunsystem angriber sit eget sunde væv. Immunsystemet producerer normalt antistoffer - proteiner, der reagerer mod bakterier, vira og toksiner.
Når disse antistoffer angriber sunde væv, kaldes de autoantistoffer.Med autoimmune hudtilstande angriber autoantistoffer hudceller eller kollagenvæv. Præcise grunde til, hvorfor immunsystemet ikke fungerer i autoimmune hudsygdomme, er ukendte.
Forskere forbinder en række udløsere til udvikling af disse tilstande, herunder ultraviolet stråling (fra solen), hormoner, infektioner og visse fødevarer. Nogle receptpligtige lægemidler kan spille en rolle i udviklingen af disse lidelser. Stress kan også udløse autoimmune hudsygdomme.
Forskere mener, at nogle mennesker har en genetisk disposition for visse autoimmune hudsygdomme.Mennesker med specifikke gener har en øget risiko for at udvikle en bestemt hudtilstand, men kun hvis der findes andre udløsende faktorer.
Diagnose
Hvis din læge mener, at du måske har en autoimmun hudtilstand, vil de bede dig om en detaljeret medicinsk og symptomhistorie og udføre en fysisk undersøgelse af din hud. En diagnose kan bekræftes med blodarbejde og / eller hudbiopsi.
Blodprøver kan afsløre autoantistoffer forbundet med en specifik autoimmun hudsygdom. Ved at afsløre, hvilket autoantistofprotein der har forårsaget hudsymptomerne, kan der foretages en nøjagtig diagnose.
En hudbiopsi involverer at tage en lille prøve af det berørte væv, der skal undersøges under et mikroskop for at lede efter specifikke fund, der indikerer en bestemt tilstand.Mange autoimmune hudsygdomme diagnosticeres ved hjælp af direkte immunfluorescens (DIF) til test af en hudbiopsiprøve.
DIF betragtes som en guldstandard til diagnosticering af flere typer autoimmune hudlidelser, herunder kutan lupus, okulær cicatricial pemphigoid, pemphigus, epidermolysis bullosa og bullous pemphigoid.
DIF bruger et specielt farvestof til at plette prøven, så autoantistoffer kan ses under en særlig type mikroskop. Ved at bekræfte det tilstedeværende specifikke antistof kan den korrekte autoimmune hudsygdom diagnosticeres.
Behandling
Behandling af autoimmune hudsygdomme involverer håndtering af symptomer, nedsættelse af immunsystemets overaktivitet og forebyggelse af komplikationer forbundet med disse tilstande. Generelt, jo mindre udbredte hudsymptomer er, jo lettere bliver det at behandle din autoimmune hudsygdom.
De mest almindeligt ordinerede behandlinger for autoimmune hudlidelser er kortikosteroider, såsom prednison. Disse stoffer efterligner virkningerne af hormoner, som din krop naturligt producerer for at undertrykke betændelse.
Kortikosteroider er effektive terapier, men de kan ikke bruges i lange perioder, fordi de kan forårsage alvorlige bivirkninger.
Yderligere terapier til autoimmune hudsygdomme inkluderer immunsuppressive lægemidler, som er designet til at undertrykke immunsystemet eller reducere virkningerne af et overaktivt immunsystem. Immunsuppressive lægemidler kan gives alene, eller de kan kombineres.
Immunsuppressive lægemidler, der anvendes til behandling af autoimmune hudsygdomme, inkluderer:
- Janus kinasehæmmere som Xeljanz (tofacitinib)
- Calcineurin-hæmmere som cyclosporin
- Cytotoksiske lægemidler som Cytoxan (cyclophosphamid), Imuran (azathioprin) og methotrexat
- Biologiske stoffer som Orencia (abatacept) og Humira (adalimumab)
- Monoklonale antistoffeterapier som Simulect (basiliximab)
Din læge kan også anbefale aktuelle salver for at lindre hudsymptomer og smerter. UV-lysterapi kan håndtere tilstande som psoriasis for at give lindring af hudsymptomer. Og fordi stress kan gøre mange af disse tilstande værre, vil stresshåndteringsteknikker sandsynligvis være en del af din behandlingsplan.
Et ord fra Verywell
At leve med autoimmune hudsygdomme kan være udfordrende, især fordi disse forhold kan være ret synlige. Derudover kan virkningerne af disse forhold have en varig effekt på både dit fysiske og mentale velbefindende.
Hvis du oplever symptomer på en autoimmun hudtilstand, skal du kontakte din læge. De kan hjælpe dig med at finde ud af, hvad der forårsager symptomer og starte dig med passende behandlinger.
Tidlig diagnose og behandling er begge afgørende for, at du fortsætter med at nyde en god livskvalitet. Og når nye behandlinger bliver tilgængelige, vil udsigterne for mennesker, der lever med autoimmune hudlidelser, fortsat blive bedre.




-side-effects.jpg)