-hyperlipidemia.jpg)
FatCamera / Getty Images
Sekundær hyperlipidæmi er en unormal stigning i blodlipider (fedtstoffer), herunder kolesterol og triglycerider. Det forårsager ikke synlige symptomer, men kan øge risikoen for hjerteanfald og slagtilfælde. Også kendt som erhvervet hyperlipidæmi, sekundær hyperlipidæmi adskiller sig fra primær hyperlipidæmi, som er en arvelig lidelse, idet den udvikler sig som et resultat af livsstil, underliggende sundhed tilstande eller medicin. Det diagnosticeres via en blodprøve kaldet et lipidpanel, der måler mængden af fedt i blodet. Sekundær hyperlipidæmi behandles ikke direkte, men styres snarere ved at ændre usund adfærd og bruge kolesterolsænkende stoffer.
Symptomer
Hyperlipidæmi forårsager ikke symptomer, som du sandsynligvis vil "føle", men du bemærker muligvis ændringer i, hvordan din krop fungerer, efterhånden som sygdommen skrider frem.
Mange af disse ændringer er relateret til opbygningen af fede aflejringer i blodkarrene (aterosklerose), hvilket kan føre til forhøjet blodtryk (hypertension), hjerteanfald, slagtilfælde og andre relaterede tilstande.
Afhængig af sværhedsgraden af åreforkalkning kan symptomer omfatte åndenød, træthed (især ved anstrengelse), muskelsvaghed, brystsmerter eller smerter i en arm, et ben eller hvor som helst et fartøj kan være blokeret.
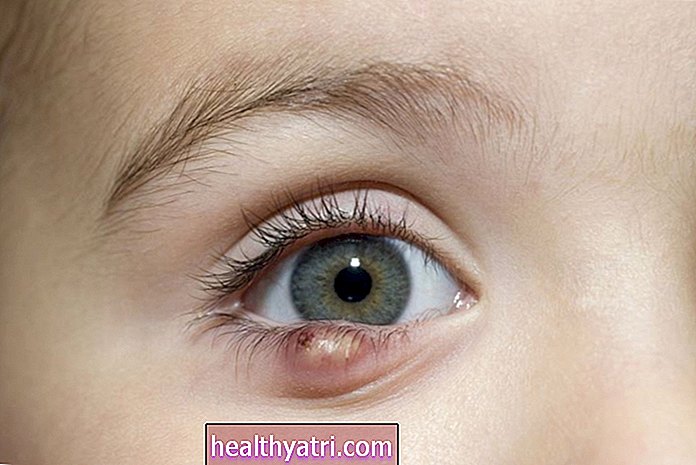
Hvis hyperlipidæmi er fremskreden, kan det forårsage gullige fede knuder under huden kaldet xanthomas, især omkring øjne, knæ og albuer. Der kan også være smerter eller en følelse af fylde i højre øvre del af maven forårsaget af forstørrelse af leversmerter eller fylde i venstre øvre del af maven forbundet med forstørrelse af milten. Udviklingen af en lys ring omkring hornhinden kaldet arcus senilis er et andet muligt symptom.
Årsager
Læger klassificerer undertiden årsagerne til sekundær hyperlipidæmi i henhold til de fire D'er: diæt, stofskifteforstyrrelser, sygdomme og stoffer.
Kost
Dette inkluderer at spise for meget "dårligt" low-density lipoprotein (HDL) kolesterol og for lidt "godt" high-density lipoprotein (HDL) cholesterol. For store mængder mættet fedt og transfedt fra rødt kød, forarbejdet kød, kommercielle bagværk og stegte fødevarer kan også bidrage til sekundær hyperlipidæmi.
Risikofaktorer såsom rygning og tung alkoholbrug kan også bidrage til udviklingen og sværhedsgraden af sekundær hyperlipidæmi.
Metaboliske lidelser og sygdomme
En stofskifteforstyrrelse opstår, når unormale kemiske reaktioner i kroppen forstyrrer processen, hvorved energi opnås fra mad. Det kan erhverves, såsom med metabolisk syndrom og insulinresistens, eller medfødt. I begge tilfælde betragtes hyperlipidæmi, der opstår som et resultat af en metabolisk lidelse, som sekundær, selvom årsagen til lidelsen er genetisk.
Flere metaboliske lidelser er forbundet med sekundær hyperlipidæmi:
- Diabetes mellitus (inklusive type 1-diabetes, type 2-diabetes og prediabetes) er forbundet med unormale stigninger i triglycerider og VLDL-cholesterol (low density lipoprotein).
- Nyresygdomme (herunder nyresvigt, skrumpelever, kronisk hepatitis C og nefrotisk syndrom) er forbundet med høje triglycerider og VLDL.
- Hypothyroidisme (lav skjoldbruskkirtelfunktion) er forbundet med høj LDL.
- Kolestatisk leversygdom (hvor galdekanaler er beskadiget) er forbundet med høj LDL.
Visse autoimmune sygdomme såsom Cushings syndrom og lupus er også forbundet med sekundær hyperlipidæmi. Selv spiseforstyrrelser som anorexia nervosa kan forårsage unormal forhøjelse af total kolesterol og LDL.
Enhver lidelse, der påvirker det endokrine system (som regulerer hormonproduktion) eller stofskifte (omdannelse af kalorier til energi) kan øge risikoen for sekundær hyperlipidæmi.
Narkotika
Kroppen bruger kolesterol til at producere hormoner som østrogen, testosteron og cortisol. Lægemidler, der øger hormonniveauerne, såsom hormonbehandling til behandling af overgangsalderen, kan få kolesterol til at ophobes, fordi kroppen ikke længere har brug for det for at syntetisere hormoner. I andre tilfælde kan et lægemiddel forringe hormonproducerende kirtler, ændre blodets kemi eller forstyrre, hvordan lipider fjernes fra kroppen.
Blandt de lægemidler, der er forbundet med sekundær hyperlipidæmi:
- Østrogen har tendens til at hæve niveauerne af triglycerider og HDL.
- P-piller kan hæve kolesterolniveauer og øge risikoen for åreforkalkning afhængigt af typen og doseringen af progestin / østrogen.
- Betablokkere, en klasse med lægemidler, der almindeligvis ordineres til forhøjet blodtryk, glaukom og migræne, hæver typisk triglycerider, mens de sænker HDL.
- Retinoider, der bruges til at håndtere psoriasis og visse typer hudkræft, kan ofte øge LDL- og triglyceridniveauer.
- Diuretika, der bruges til at reducere ophobningen af kropsvæsker, forårsager typisk en stigning i både LDL- og triglyceridniveauer.
Diagnose
Hyperlipidæmi, både primær og sekundær, diagnosticeres med en gruppe blodprøver kaldet et lipidpanel, der måler, hvor mange lipider der er i blodet efter fastende i omkring 12 timer.
Lipidpanelet måles i værdier på milligram pr. Deciliter (mg / dL). Ifølge Centers for Disease Control and Prevention (CDC) er de ønskelige værdier for cholesterol og triglycerider:
- Samlet kolesterol: mindre end 200 mg / dL
- LDL-kolesterol: mindre end 100 mg / dL
- Triglycerid: mindre end 150 mg / dL
- HDL-kolesterol: større end eller lig med 60 mg / dL
Ud over et lipidpanel overvejes familiehistorie, alder, køn, vægt, nuværende sundhed, medicinske tilstande og livsstilsfaktorer såsom rygning.
I nogle tilfælde kan en læge konkludere, at en persons lipidmål skal være lavere end dem, der er skitseret af CDC, hvis de har flere risikofaktorer for hjertesygdomme.
Behandling
Fordi sekundær hyperlipidæmi er erhvervet, er et vigtigt aspekt af behandlingen livsstilsændring. Kolesterolsænkende stoffer er også nøglen.
De fleste af de underliggende metaboliske årsager, som diabetes og hypothyroidisme, er kroniske og er ikke så "helbredt", da de kontrolleres. Andre, som hepatitis C, kan helbredes, selvom leverskader kan resultere i forhøjede lipidniveauer, selv efter behandling.
Medicin-induceret hyperlipidæmi kan ofte elimineres ved at stoppe eller skifte det involverede lægemiddel eller sænke dosis. Når dette ikke er muligt, fordi stoffet er nødvendigt til behandling af en kronisk sygdom, kan traditionelle interventioner anbefales for at reducere blodlipiderne. Det samme ville gælde for behandling af hyperlipidæmi forårsaget af sygdom eller en metabolisk lidelse.
Manglende behandling af sekundær hyperlipidæmi kan resultere i alvorlige helbredsproblemer. Forskning tyder på, at sekundær hyperlipidæmi placerer mennesker i en højere risiko for hjertesygdomme end primær hyperlipidæmi.
Kost- og livsstilsændringer
Det første skridt i håndteringen af hyperlipidæmi er at ændre livsstilsfaktorer, der bidrager til unormalt højt blodfedt - dårlig diæt, mangel på motion, rygning og overforbrug af alkohol.
Blandt livsstilsinterventioner kan en læge anbefale:
- Kost: Reducer indtagelsen af mættede fedtstoffer til mindre end 7% af de samlede daglige kalorier og det samlede fedtstof til mindre end 30%. Udskift mættede fedtstoffer med sundere flerumættede eller enumættede fedtstoffer. Øg indtagelsen af frugt og grøntsager, fuldkorn, fedtfattig mejeri og fedtet fisk rig på omega-3 fedtsyrer.
- Vægttab: Vægttab anbefales i øjeblikket til overvægtige med et body mass index (BMI) over 30 og overvægtige med et BMI mellem 25 og 29,9, der har mindst to risikofaktorer for hjerte-kar-sygdomme (såsom rygning, forhøjet blodtryk, familiehistorie eller diabetes).
- Øvelse: Den generelle konsensus er, at mindst 30 minutters træning med moderat intensitet skal udføres tre til fire gange om ugen.
- Rygning: At sparke denne vane er muligvis den mest betydningsfulde livsstilsændring, som en person kan foretage for at reducere risikoen for hjerte-kar-sygdomme. Stop med at ryge hjælpemidler som nikotinerstatningsterapi og Zyban (bupropion) kan forbedre chancerne for at holde op.
- Alkohol: American Heart Association anbefaler at begrænse alkoholindtagelsen til højst to drinks om dagen for mænd og en drink om dagen for kvinder.
Medicin
Der er en række forskellige lægemidler, som en læge kan overveje, hvis du ikke kan reducere dit kolesterol- og triglyceridniveau ved kun at ændre diæt og livsstil. Blandt dem:
- Statinlægemidler er en klasse medicin, der sænker LDL-niveauet ved at reducere mængden af kolesterol produceret i leveren.
- Galdesyresekvestranter bruges til at rydde galden fra kroppen og tvinger leveren til at producere mere galde og mindre kolesterol.
- Fibrater bruges primært til at reducere triglyceridniveauer og øge HDL-niveauer.
- Niacin (nikotinsyre) er en receptpligtig form for dette B-vitamin, der kan hjælpe med at reducere LDL og øge HDL (selvom det ikke har vist sig at være mere effektivt at gøre det, hvis det kombineres med statiner).
En nyere klasse af kolesterolsænkende lægemidler, kaldet PCSK9-hæmmere, er forbeholdt behandling af primær hyperlipidæmi (inklusive familiær hyperkolesterolæmi) snarere end sekundær hyperlipidæmi.
Et ord fra Verywell
Selvom sekundær hyperlipidæmi er noget, du får, bør det ikke antyde, at du er "skylden" for din tilstand. Nogle af årsagerne er uden for din kontrol og kræver simpelthen, at du træder ind for at forbedre din blodlipidprofil. Selvom kost, fedme, mangel på motion eller rygning er de primære årsager til hyperlipidæmi, er der skridt, du kan tage for at reducere disse risici.
Arbejd med din læge for at finde de bedste midler til at behandle din tilstand, og hold dig derefter til den. Hvis din læge ikke er i stand til at sænke dine lipider på traditionel måde, skal du bede om henvisning til en lipidolog, der kan hjælpe.