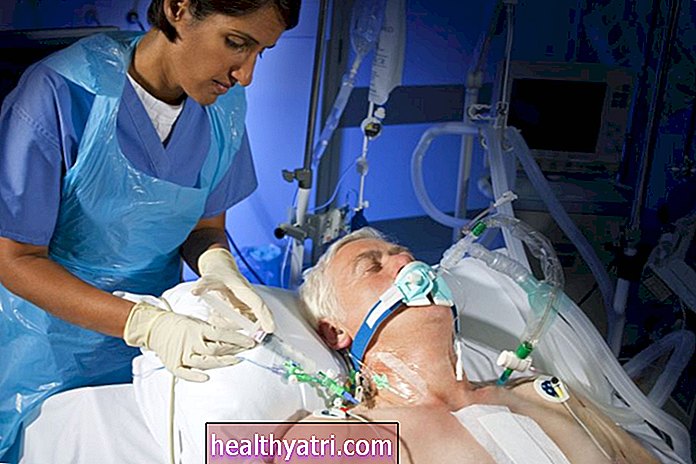
En varicocelectomy er en operation, der udføres for at behandle en varicocele, en tilstand, hvor vener inde i pungen (kaldet pampiniform plexus) forstørres unormalt. Kirurgi udføres generelt, når hævelse i venerne forårsager kronisk smerte eller mandlig infertilitet. Selvom det er effektivt til at lindre testikelsmerter, er der stadig betydelig debat om, hvor effektiv varicocele-kirurgi er til at genoprette mandlig fertilitet.
Hvad er varicocele kirurgi?
Varicocele-kirurgi, også kendt som varicocelectomy, beskriver tre forskellige kirurgiske teknikker, der typisk udføres poliklinisk.Både mænd og drenge kan være kandidater til behandling.
Hver type operation har til formål at genoprette normal blodgennemstrømning til testiklen ved at blokere eller afskære disse forstørrede vener. Ved at gendanne normal blodgennemstrømning bliver miljøet omkring testiklen også mere befordrende for testosteron- og hormonproduktion. De kirurgiske muligheder inkluderer:
- Mikrokirurgisk varikocelektomi: En åben operation, der nærmer sig obstruktionen gennem et snit i lysken. Blodgennemstrømningen omdirigeres, når de unormale vener er fastspændt eller bundet af.
- Laparoskopisk varicocelectomy: En laparoskopisk procedure svarende til mikrokirurgisk varicocelectomy, der får adgang til obstruktionen gennem en eller flere små snit i underlivet.
Perkutan embolisering: En minimalt invasiv procedure, hvor et smalt rør fødes gennem en vene i nakken eller lysken til placeringen af testikelårerne inde i maven. Ved hjælp af enten kemikalier eller små metalspoler blokeres venerne, så blodgennemstrømningen kan omdirigeres til normale vener.
Mikrokirurgisk varicocelectomy gennem en subinguinal snit (nedre del af lysken) er kendt for at have de bedste resultater og er derfor den valgte procedure til behandling af symptomatiske varicoceles. Kirurgierne udføres af urologer, og den perkutane embolisering udføres af interventionelle radiologer.
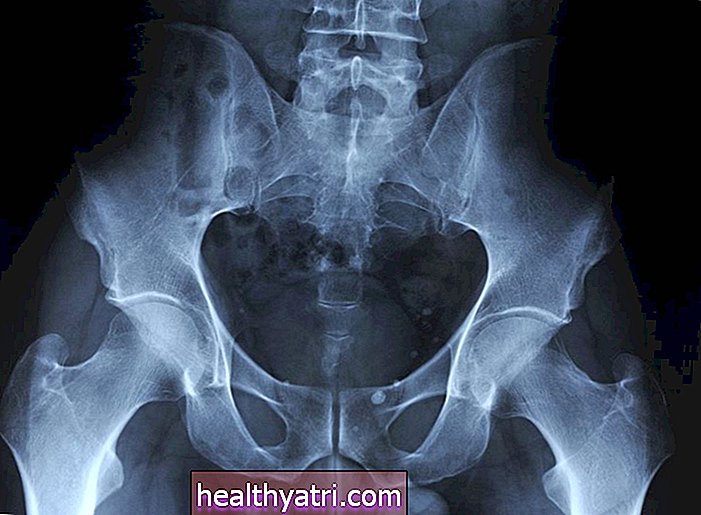
Et 3-centimeter syet subinguinal snit efter åben mikrokirurgisk varicocelectomy. Kirk / Wikimedia CommonKontraindikationer
Der er kun få absolutte kontraindikationer for varicocele-kirurgi end dem, der er forbundet med kirurgi generelt (såsom en aktuel infektion, ugunstige anæstesireaktioner eller svær underernæring).
Ikke alle varicocele kræver operation. De fleste varicoceles af lav kvalitet har ingen symptomer eller forårsager problemer med fertilitets- eller hormonniveauer. Forskning viser, at reparation af varicoceles af højere kvalitet har flere fordele for patienten.
En komitéudtalelse fra 2014, der er udstedt af American Society for Reproductive Medicine, fraråder kirurgi hos mænd med subklinisk varicocele af lav kvalitet (hvilket betyder varicocele set ved ultralyd men uden åbenlyse symptomer) eller dem med symptomer men normalt sædtal. I tilfælde som disse er der ingen klare beviser for, at kirurgi kan forbedre sædkvaliteten eller kvantiteten.
Mænd med varicocele, der beslutter at søge behandling for infertilitet, rådes ofte til at gennemgå varicocelectomy snarere end embolisering på grund af overlegne graviditetsrater.
Tilsvarende frarådes mænd med svær bilateral varicocele (hvilket betyder varicocele i begge testikler) mod embolisering på grund af signifikant højere svigtprocent.
Potentielle risici
Som med alle operationer medfører varicocele-kirurgi en risiko for skade og komplikationer. De mest almindelige inkluderer:
- Hydroceles (ophobning af væske omkring testiklerne)
- Postoperativ infektion
- Vaskulær perforering
- Tarmskade (hovedsagelig med laparoskopisk varicocelectomy)
- Skrotal følelsesløshed (forårsaget af nerveskade)
- Tromboflebitis (dannelsen af en blodprop i en vene)
- Varicocele gentagelse
Risikoen er signifikant lavere ved åben mikrokirurgi, der målretter vener mere selektivt end laparoskopi eller perkutan embolisering.
Formål
Varicocele er en almindelig tilstand, der rammer 15% til 20% af alle mænd og 40% af mænd med infertilitet. Det kan forårsage smerte og føre til azoospermi (fravær af bevægelig sæd) og testikelatrofi (svind).
Selvom årsagen til varicocele ikke er helt klar, menes det, at størrelsen eller geometrien af venerne, der servicerer testiklerne, simpelthen er utilstrækkelig hos nogle mænd, sandsynligvis fra fødslen. Det kan også skyldes svigt i den pampiniforme plexus, der er beregnet til at forhindre tilbagestrømning af blod.
Problemet med varicocele er, at pampiniform plexus fungerer som temperaturregulatoren i testiklerne og holder dem 5 grader lavere end resten af kroppen. Når venerne bliver blokeret eller blokeret, får tilbagestrømning af blod temperaturen til at stige, hvilket sænker sædproduktionen og sædtalet.
Varicocele har tendens til at påvirke venstre testikel mere end højre på grund af blodstrømningsretningen gennem pungen. Bilateral varicocele er ekstremt sjælden, men kan forekomme.
Kronisk smerte
Ikke alle åreknuder kræver behandling. Kirurgi kan overvejes, hvis en varicocele forårsager kronisk smerte, og konservative tiltag (såsom antiinflammatoriske lægemidler, skrotstøtte og aktivitetsbegrænsninger) ikke giver lindring.
Varicocele smerter begynder typisk før puberteten og vises sjældent som et nyt symptom hos ældre mænd. Smerten beskrives typisk som kedelig, bankende og konstant snarere end skarp eller stikkende.
Hvis kirurgi er indiceret, vil lægen udføre tests for at udelukke andre mulige årsager og karakterisere smertens natur. Undersøgelsen kan omfatte:
- Fysisk undersøgelse
- Urinanalyse
- Urinkultur
- Scrotal ultralyd
- Abdominal ultralyd eller CT-scanning
Hvis der forekommer varicocele sammensat med testikulær smerte hos mænd, der har gennemgået en vasektomi eller er blevet behandlet for lyskebrok eller har gennemgået andre procedurer i lysken eller testiklen, kan lægen vælge at udføre en sædstrengsblok (involverer injektion af anæstesi i ledning, der huser pampiniform plexus). Hvis der er forbedring i smerte, kan mikrokirurgisk ledning denervering og varicocelectomy forfølges i stedet for varicocele kirurgi alene for permanent at blokere smerte signaler.
Mandlig infertilitet
Behandlingen af mandlig infertilitet med varicocele-kirurgi er fortsat kontroversiel. Afhængig af den kirurgiske tilgang svarer fordelene ved behandlingen ikke altid med forbedringer i graviditetsraterne.
På grund af disse begrænsninger godkender ASRM brugen af varicocele-kirurgi, når de fleste eller alle af følgende betingelser er opfyldt:
- Et par har forsøgt og undladt at blive gravid.
- Varicocele påvises ved fysisk undersøgelse.
- Den kvindelige partner har normal fertilitet eller potentielt behandlingsbar infertilitet.
- Den mandlige partner har unormale sædparametre.
- Tid til undfangelse er ikke et problem (som for yngre par, der måske har mere tid til at blive gravid end ældre par).
Brug af varicocele-kirurgi hos mænd med ikke-obstruktiv eller subklinisk varicocele er genstand for voldsom debat. Selvom undersøgelser endnu ikke har givet konsekvente resultater, blev der i 2016 gennemgået en undersøgelse i 2016Fertilitet og sterilitetantyder, at det kan være gavnligt hos mænd, der beslutter at forfølge in vitro befrugtning (IVF) efter operationen.
Pædiatri
Fordelene ved varicocele-kirurgi hos drenge er ikke så klare som de er hos mænd. Selvom symptomernes debut ofte opdages i den tidlige ungdomsår, er der ingen garanti for, at præventiv behandling kan undgå fremtidig infertilitet.
Varicocele-operation kan forfølges hos drenge med følgende triad af betingelser:
- Kronisk testikelsmerter
- Unormale sædparametre
- Progressiv vækst i testikelstørrelse (med en forskel på mere end 20% mellem testikler)
Mens nogle kirurger behandler meget store åreknuder hos drenge på trods af mangel på smerter eller sædafvigelser, frarådes fremgangsmåden generelt.
Sådan forberedes
Hvis varicocele-kirurgi anbefales, vil du mødes med en urolog, der er kvalificeret til at udføre en varicocelectomy eller en interventionel radiolog, der er uddannet til at udføre perkutan embolisering. Specialisten leder dig gennem proceduren og fortæller dig, hvad du skal gøre før og efter operationen.
Beliggenhed
Varicocele-kirurgi udføres i operationsstuen på et hospital eller i et specialiseret kirurgisk center. De kirurgiske værktøjer varierer efter procedure og efter kirurgens præference og erfaring. Blandt dem:
- Mikrokirurgisk varicocelectomy udføres med traditionelle kirurgiske værktøjer og specialiseret mikrokirurgisk udstyr, herunder et stereoskopisk mikroskop (20X opløsning) eller Da-Vinci robotplatform og mikrovaskulære instrumenter.
- Laparoskopisk kirurgi udføres med smalt kirurgisk udstyr og et fiberoptisk omfang kaldet et laparoskop.
- Perkutan embolisering er en guidet procedure, der involverer et endovenøst kateter og levende røntgenbilleder set på en videomonitor.
Hvad skal jeg tage på
Du bliver nødt til at skifte til en hospitalskjole til varicocele-operation, så brug noget behageligt, som du nemt kan komme ud af og tilbage i. Lad smykker og andre værdigenstande være hjemme.
Du bør også være parat til at fjerne briller, proteser, høreapparater, hårstykker og læber eller tunge piercinger inden operationen, især når du får generel anæstesi.
Mad og drikke
Hvis du gennemgår generel anæstesi, regionalbedøvelse eller en form for intravenøs sedation kendt som monitored anesthesia care (MAC), skal du have en periode med faste for at undgå lungespiration og kvælning.
Læger vil normalt råde dig til at stoppe med at spise ved midnat natten før proceduren. Om morgenen kan du tage medicin, som din læge godkender, med en slurk vand. Inden for fire timer efter operationen bør intet tages gennem munden, inklusive tyggegummi eller ischips.
Fasten er muligvis ikke nødvendig, hvis kun lokalbedøvelse anvendes. Alligevel skal du dobbelttjekke med kirurgen, da MAC ofte bruges med lokalbedøvelse for at fremkalde "tusmørkesøvn." I sådanne tilfælde er det nødvendigt at faste.
Medicin
Visse medikamenter stoppes ofte før en kirurgisk procedure. Disse inkluderer medicin, der fremmer blødning, nedsætter blodpropper eller hindrer heling. De mest almindelige af disse inkluderer:
- Antikoagulantia: Blodfortyndere som Coumadin (warfarin) og blodplademedicin som Plavix (clopidogrel) stoppes typisk 48 timer før operationen.
- Ikke-steroide antiinflammatoriske lægemidler (NSAID'er): Over-the-counter og receptpligtige smertestillende medicin som Advil (ibuprofen), Aleve (naproxen), aspirin og Celebrex (celecoxib) stoppes typisk fire dage før operationen.
- Diabetesmedicin: Visse lægemidler mod diabetes som Glucophage (metformin) og insulin kan også være nødvendigt at stoppe på operationsdagen.
For at undgå komplikationer skal du rådgive din læge om medicin, du tager, hvad enten de er receptpligtige, receptfri, ernæringsmæssige, naturlægemidler eller rekreative.
Hvad man skal medbringe
På operationsdagen skal du medbringe dit kørekort, identitetskort eller andre former for regerings foto-ID. Medbring også dit forsikringskort og en godkendt betalingsform, hvis der kræves samforsikrings- eller copay-omkostninger på forhånd.
Du skal også bruge en ven eller et familiemedlem til at køre dig hjem. Selvom proceduren udføres under lokalbedøvelse, skal du undgå unødvendige bevægelser i den første eller to dage.
De fleste kirurger fraråder at køre bil eller betjene tunge maskiner i de første 24 timer. Dette er dobbelt så sandt, hvis du har gennemgået intravenøs sedation eller generel anæstesi.
Hvad man kan forvente på operationsdagen
Prøv at ankomme mindst 30 minutter før din aftale, så du har masser af tid til at tjekke ind, udfylde de nødvendige formularer og sortere eventuelle forsikringsproblemer.
Før operation
Når du har logget ind, bliver du ledet af et medlem af det kirurgiske team til et præoperativt rum og forsynet en hospitalskjole til at skifte til. De præoperative præparater kan variere, men involverer typisk:
- Vitale tegn: Inklusive blodtryk, temperatur og puls
- Blodprøver: Inkluderet et omfattende stofskiftepanel (CMP) og arterielle blodgasser (ABG)
- Elektrokardiogram (EKG): involverer placeringen af sonder på brystet for at overvåge hjertefrekvens og elektrisk aktivitet under operationen
- Pulsoximetri: involverer placeringen af en sonde på din finger for at overvåge iltniveauer i blodet
- Intravenøs (IV) linje: involvering af indsættelse af et rør i en vene i armen for at levere anæstesi, sedation, medicin og væsker
Behandlingsområdet vil også blive barberet og vasket med et antimikrobielt rengøringsmiddel før operationen.
Hvis generel anæstesi, regional anæstesi eller MAC skal bruges, vil du på forhånd mødes med en anæstesilæge for at gennemgå dine medicinske oplysninger, herunder eventuelle lægemiddelallergier eller bivirkninger ved anæstesi, du tidligere har haft.
Under kirurgi
Når du er klar til operation, køres du ind i operationsstuen og placeres i en liggende (opadvendt) position på operationsbordet.
Valget af anæstesi kan variere efter procedure. Mikroskopisk eller laparoskopisk kirurgi kan involvere generel anæstesi eller en regional blokering (såsom spinalbedøvelse). Perkutan embolisering udføres normalt under lokalbedøvelse med eller uden MAC.
Valget af operation varierer også efter målene for behandlingen. Blandt dem:
- Mikroskopisk varicocelectomy betragtes som den valgte behandling for mandlig infertilitet.
- Laparoskopisk varicocelectomy er bedre egnet til unge, men kan også bruges til at behandle varicocele smerter eller infertilitet hos mænd.
- Perkutan embolisering er mindre almindeligt anvendt til behandling af infertilitet, men kan være ideel til mænd med varicocele-smerter, som enten ikke tåler anæstesi eller ønsker at undgå mere invasive procedurer.
Mens målene med de forskellige procedurer er ens - at omdirigere blodgennemstrømningen for at reducere venøs hævelse - er midlerne meget forskellige.
Mikroskopisk åreknude
Ved mikroskopisk varicocelectomy får urologen adgang til pampiniform plexus via et snit på 3 til 5 centimeter over lyskekanalen, som huser sædstrengen. Ledningen er hævet og åbnet for at eksponere de sædceller.
Ved hjælp af et mikroskop og specialiserede kirurgiske værktøjer anvender urologen små klemmer eller suturer for at ligere (lukke) karret. Når blodgennemstrømningen er blevet omdirigeret rigeligt, vil kirurgen lukke og sy såret.
Laparoskopisk åreknude
Til laparoskopisk varicocelectomy foretages der tre "nøglehul" snit på mellem 1 og 1,5 centimeter i underlivet - en til at rumme laparoskopet og den anden til at rumme pincet, retraktorer og andet kirurgisk udstyr.
Forud for ligering er maven let oppustet med kuldioxid for at give bedre adgang til lyskekanalen. Når de unormale vener er eksponeret og ligeret (igen med klemmer eller suturer), sys såret og forstærkes med vævslim eller små klæbestrimler.
Perkutan embolisering
Før kateteret indsættes (enten gennem halsvenen eller lårbenets ven) injiceres et kontrastfarvestof i blodbanen for at hjælpe med at visualisere proceduren via en røntgenteknik i realtid kendt som fluoroskopi.
Ved hjælp af videostyring føres kateteret til behandlingsstedet. Men snarere end at ligere karene, er venerne enten sklerøs (arret) med et kemisk middel eller lukket (blokeret) med små metalspoler. Når blodgennemstrømningen er omdirigeret, fjernes kateteret, og det lille snit forsegles med klæbestrimler.
Efter operationen
Efter operationen køres du til et gendannelsesrum, indtil du er helt vågen, og dine vitale tegn er vendt tilbage til det normale. Grogginess, træthed og kvalme er ikke ualmindeligt. Der kan også være smerter i og omkring snitstedet.
Lad den behandlende sygeplejerske vide, om nogen af disse symptomer er alvorlige. En ikke-NSAID-smertestillende medicin som Tylenol (acetaminophen) eller kvalme mod kvalme som Zofran (ondansetron) kan ordineres, hvis det er nødvendigt.
Når du er stabil nok til at gå, kan du skifte tilbage til dit tøj og gå. Instruktioner om sårpleje gives.
Genopretning
Genopretning efter varicocele-kirurgi kan tage alt fra en til to dage for perkutan embolisering, to til fire uger for laparoskopisk kirurgi og tre til seks uger for åben operation.
Alligevel er de fleste i stand til at vende tilbage til arbejde inden for få dage. Hvis dit job involverer tunge løft, kan din læge råde dig til at vente længere.
Helbredelse
Når du vender hjem fra operationen, skal du lægge dig så meget som muligt i de første 24 timer. Ud over Tylenol kan du behandle lokal smerte og hævelse med en kold komprimering. Blå mærker er også almindeligt.
Undgå at få såret vådt, og skift bandagen regelmæssigt i henhold til lægens anvisninger. Når du bruser, så prøv ikke at suge såret og klapp (snarere end gnid) huden med et blødt håndklæde. Ved udskiftning af forbindingen skal du kontrollere for tegn på infektion og straks kontakte din læge, hvis der opstår symptomer.
Hvornår skal du ringe til din læge
Ring til din læge, hvis noget af følgende opstår efter varicocele-operation:
- Høj feber (over 100,4 F) med kulderystelser
- Øget smerte, hævelse, rødme, varme eller blødning fra snittet
- En mælkeagtig eller ildelugtende udledning fra såret
- Såret begynder at åbne igen
- Røde striber stammer fra snitstedet
Håndtering af genopretning
Det er vigtigt at undgå at løfte noget, der er tungere end 10 pund i den første uge. Anstrengende fysisk aktivitet (inklusive cykling eller løb) bør også undgås i omkring tre uger, eller indtil dine læger giver dig OK. Overanstrengelse af dig selv kan løsne spoler eller klemmer og fremme dannelsen af blodpropper og tromboflebitis.
Når det er sagt, anbefales regelmæssig gang at forbedre blodcirkulationen og undgå forstoppelse. Start langsomt, øg hastigheden og varigheden gradvist, når du begynder at helbrede.
De fleste mænd kan vende tilbage til normal seksuel aktivitet en til to uger efter perkutan embolisering og mellem fire og seks uger efter varicocelectomy. Sørg for at få din læge i orden, inden du deltager i seksuel aktivitet. For tidligt samleje kan føre til brud på kar, gentagelse af varicocele og andre komplikationer.
Undersøgelser tyder på, at hvor som helst fra 6% til 20% af mænd, der gennemgår varicocele-operation, vil opleve gentagelse og kræve yderligere behandling. Ofte er årsagerne til gentagelse ukendte.
Opfølgning
Din læge vil planlægge en eller flere opfølgninger for at se, hvor godt du heler, og kontrollere for eventuelle postoperative problemer. Yderligere ultralyd og fysiske undersøgelser kan være involveret.
Hvis formålet med operationen var at genoprette fertiliteten, vil din læge vente tre til seks måneder, før han udfører en sædanalyse. Dette skyldes, at spermatogenese (udvikling af nye sædceller) tager cirka 72 dage, og testning af tidligere kan føre til falske resultater.
Et ord fra Verywell
Varicocele-kirurgi betragtes generelt som sikkert hos mænd og drenge og tilbyder høje niveauer af smertelindring med relativt få bivirkninger.
Når det anvendes korrekt hos mænd med infertilitet, kan varicocele-kirurgi tredoble sandsynligheden for undfangelse fra 13,9% til 32,9%. Selv hvis sædtal ikke er fuldt genoprettet, kan varicocelectomy i høj grad forbedre effektiviteten af IVF og andre former for assisteret fertilitet.

.jpg)















-hyperlipidemia.jpg)