Power and Syred / Science Photo Library / Getty Images
Øjenvippemider er mikroskopiske leddyr, der lever på eller i nærheden af hårsækkene. På mennesker er der to typer mider - kaldetDemodex folliculorumogDemodex brevis- findes der ofte i ansigtet og især øjenvipperne.
Det meste af tiden, mennesker ogDemodexmider eksisterer uden problemer. Men lejlighedsvis kan miderne multiplicere eksponentielt, hvilket resulterer i et angreb, der kan manifestere sig med røde, irriterede øjne og kløende, skorpede øjenlåg.
Når en miderangreb er diagnosticeret, kan den behandles med receptpligtig medicin eller receptpligtig medicin i kombination med god hygiejne.
En angreb af øjenvippemider kaldes demodicosis.
Symptomer på øjenvippemider
Når der opstår demodikose, kan det føre til blefaritis (betændelse i øjenlågene), hvilket igen fører til keratitis (betændelse i hornhinden). Almindelige symptomer på demodicosis inkluderer:
- Kløe, skorpedannelse, rødme og hævelse af øjenlåget
- En brændende fornemmelse i øjet
- En følelse af at der er et fremmedlegeme i øjet
- Øjenrødme
- Våde øjne
- Sløret syn
- Ekstrem lysfølsomhed
Demodicosis er oftest bilateral (påvirker begge øjne), selvom ca. en tredjedel af alle tilfælde kun påvirker det ene øje.
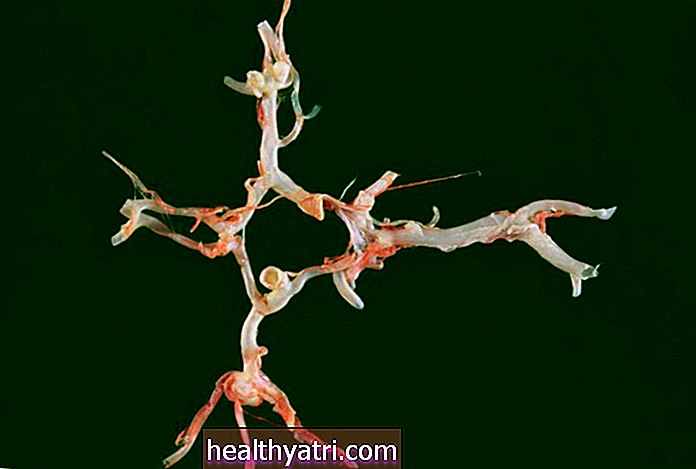
Dette foto indeholder indhold, som nogle mennesker kan finde grafisk eller foruroligende.
Se fotoDermNet / CC BY-NC-ND
Komplikationer
Demodicosis er ofte ukompliceret, men kan undertiden føre til yderligere symptomer, især hvis angrebet er alvorligt og ikke behandles. Disse inkluderer:
- Konjunktivitis: Betændelse i bindehinden (den klare membran, der dækker det hvide i øjet), også kendt som "pink eye"
- Chalazia: En bump på øjenlåget forårsaget af blokering af en oliekirtel kaldet meibomskirtlen
- Rosacea: En tilstand, der forårsager rødme i huden og ofte små pus-fyldte bump i ansigtet
- Trichiasis: En tilstand, hvor øjenvipper vokser indad og forårsager irritation og smerte
- Madarose: En tilstand, hvor øjenvipper bliver sprøde og falder ud
Årsager
Demodexmider er mest udbredte i ansigtet og overføres let fra person til person med tæt fysisk kontakt. Miderne er normalt godartede og gennemfører deres normale livscyklus og lægger æg nær kanalerne i talgkirtlerne uden nogen varsel.
Selvom miderne ofte er godt kontrolleret af immunsystemet, kan de undertiden overproliferere, hvis mikrobiomet i øjenlåget ændres. Når dette sker, kan det øgede antal mider (og øget ophobning af æg og larver) udløse et inflammatorisk respons, hvilket resulterer i blokering af talgkirtlerne.
Demodexkval overføres ofte først fra mødre til nyfødte, især dem der ammer. Men fordi miderne lever af hudceller og talg (hudolie) - hvoraf babyer og småbørn producerer i små mængder - er angreb sjældne, indtil barnet bliver ældre.
Demodexmider bliver mere udbredte i puberteten, efterhånden som antallet af talgkirtler øges. Risikoen øges yderligere, hvis øjenlågene ikke er en del af den daglige hygiejnepraksis.
Der er flere risikofaktorer for demodicosis:
- Alder: Demodicose er mest almindelig hos voksne i alderen 20 til 30 år, hvis talgproduktion er højest, og voksne over 60 år, hvis immunsystem i stigende grad er i stand til at kontrollere mideovervækst.
- Køn: Mænd er næsten dobbelt så tilbøjelige til at opleve demodicosis end kvinder. Dette kan til dels skyldes brugen af øjenmakeup hos kvinder og den regelmæssige udrensning af øjenlågene med makeupfjerner.
- Svækket immunsystem: Immunkompromitterede mennesker (inklusive organtransplantatmodtagere, personer med avanceret hiv og dem, der gennemgår kemoterapi) er mere tilbøjelige til at opleve angreb.
Demodexmider overføres ikke fra kæledyr til ejere eller ved at bo hos ældre voksne. Brug af delte genstande ser ikke ud til at øge risikoen for demodicose, selvom deling af øjenmakeup helt sikkert kan overføre kvalerne fra den ene person til den næste. </s> </s> </s> </s> </s> </s> </s> </s> </s> </s> </s> </s>
Diagnose
En øjenlæge eller optiker kan diagnosticere demodicosis ved hjælp af en spaltelampe til at belyse og forstørre strukturer i og omkring øjet og øjenlåget. Cylindrisk skæl på øjenvipperne er et klassisk tegn påDemodexangreb.
Lægen kan også få øjenvipper til undersøgelse under mikroskopet. Et fluorescerende farvestof, kaldet fluorescein, kan give større kontrast og hjælpe med at identificereDemodexæg, larver og voksne mider.
Demodikose savnes ofte i den indledende diagnose, fordi den efterligner andre almindelige øjenlidelser, såsom konjunktivitis, infektiøs keratitis og tør øjensyndrom. I nogle tilfælde diagnosticeres det muligvis ikke, før symptomerne ikke reagerer på en ordineret behandling.
Behandling
Målet med demodicosis behandling for at reducere antallet afDemodexmider og forhindre gentagelse af angreb. Behandlingen kan omfatte topiske eller orale lægemidler, der anvendes alene eller i kombination.
OTC-terapier
Der er flere OTC-topiske lægemidler, der ofte bruges til behandling af mild demodicose:
- Nix (permethrin): Denne almindelige medicin mod lus er tilgængelig i håndkøb og kan bruges til børn helt ned til to. Det påføres øjenlåget en gang dagligt i 14 dage. Hvis mider vedvarer efter behandlingen, kan et andet og tredje kursus anvendes.
- Benzylbenzoat: Fås som en creme, dette topiske insekticid bruges ofte sammen med receptpligtige lægemidler til sværere at behandle tilfælde. Det kan bruges i en længere periode med relativt få bivirkninger (hovedsagelig kløe eller mild brændende fornemmelse).
- Cliradex: Cliradex er en naturlig medicin fremstillet med en komponent af tea tree olie kaldet terpinen-4-ol. Clindarex påføres øjenlåget to gange dagligt i seks til otte uger (ca. to livscyklusser i skumrens eller som fugtige håndklæder til engangsbrug)Demodexmide).
En 2020-undersøgelse iEuropean Journal of Ophthalmologyfandt ud af, at topisk T40 var sikker og effektiv til løsning af enDemodexinfestation, skønt tilbagefald inden for 12 måneder var almindelig.
Tea tree olie, et almindeligt husmiddel, bør aldrig påføres øjenlåget eller i nærheden af øjet, da det kan forårsage irritation, rødme og hævelse.
Recepter
Fordi tilbagefald er almindeligt hos mennesker med moderat til svær demodicose, kan det være nødvendigt med receptpligtig medicin. Disse inkluderer:
- Eurax (crotamiton): Eurax påføres som en 10% creme og påføres huden i syv til ti dage. Et andet kursus kan ordineres, hvis angrebet vedvarer. Almindelige bivirkninger inkluderer kløe og udslæt.
- Flagyl (metronidazol): Denne antibiotiske medicin kan ordineres topisk eller oralt i 14 dage. Når det tages gennem munden, kan Flagyl forårsage hovedpine, maveforstyrrelser, kvalme, diarré, forstoppelse eller en metallisk smag. Aktuel metronidazol kan forårsage stikkende eller forbrænding.
- Ivermectin: Dette antiparasitiske lægemiddel bruges til alvorlige tilfælde, især hos mennesker med nedsat immunforsvar. Det orale lægemiddel, kendt under navnet Stromectol og andre, kræver muligvis kun en til to doser. Svimmelhed, kvalme, maveforstyrrelser, diarré og forstoppelse er almindelige bivirkninger.
Håndtering
Ud over medicin er der andre ting, du kan gøre for at lette symptomer på demodicosis og gøre behandlingerne mere effektive. Blandt dem:
- Undgå at gnide eller ridse øjnene.
- Anbring en varm vaskeklud oven på øjenlåget for at hjælpe med at fjerne skorpen. Dab snarere end at tørre.
- Rengør huden omkring øjnene to gange dagligt med et blidt rengøringsmiddel, der ikke er sæbe, som Cetaphil.
- Undgå at bære øjenmakeup, indtil symptomerne er helt løst.
- Skift fra kontaktlinser til briller, indtil behandlingen er afsluttet.
For at undgå tilbagefald efter behandling skal du undgå fedtet øjenmakeup og oliebaserede rengøringsmidler, der kan fremmeDemodextilvækst. Brug aldrig andres øjenmakeup.
Et ord fra Verywell
Så modbydeligt som det måske lyder, er en angreb af øjenvippemider almindelig og relativt let at behandle.
En af de bedste måder at forhindre demodicose er at vaske dine øjenlåg regelmæssigt (noget som mænd ofte savner, når de vasker deres ansigter). Ved at tage et ekstra sekund eller to til forsigtigt at tørre øjnene af med en fugtig ansigtsduk, kan du undgå ophobning af talg eller hudceller, derDemodexmider fodrer med.

.jpg)






-for-ear-pain.jpg)





-works-to-lower-your-cholesterol.jpg)