Behandlingsmulighederne for prostatakræft kan variere baseret på mange faktorer, herunder tumorens aggressivitet, sygdomsstadiet, personlige præferencer og mere. Kurative muligheder kan omfatte kirurgi eller strålebehandling. Med mindre aggressive tumorer kan opmærksom ventetid (aktiv overvågning) med behandling kun påbegyndes, hvis kræften skrider frem, være en mulighed. Der er også en række forskellige terapier, der kan bruges til at kontrollere væksten af disse kræftformer, herunder hormonterapier, kemoterapi og nyere behandlinger såsom immunterapi. Derudover evalueres mange alternative behandlinger i kliniske forsøg.
IMM-GARO / PHANIE / Getty ImagesForstå dine muligheder
Mange kræftformer i prostata er ikke-aggressive, og hvis de, alene, ikke ville udgøre et problem på lang sigt. Med disse tumorer kan det være en mulighed at observere tumoren (aktiv overvågning) og kun behandle tumoren, hvis den viser tegn på fremgang.
Med tidlig prostatakræft, der viser tegn på at være aggressiv, og hos mennesker, der er i stand til at tolerere behandlinger såsom kirurgi, er formålet med terapi normalt en kur. Kirurgi og stråling betragtes som standardbehandlingsmuligheder, skønt alternativer - såsom protonbehandling, kryoablation og højintensitetsfokuseret ultralyd - evalueres.
Med mere avancerede prostatacancer (inklusive metastaserende tumorer) eller hos dem, der ikke er i stand til at tolerere helbredende behandlinger, er målet normalt at kontrollere væksten af kræften så længe som muligt. Systemiske behandlinger kan omfatte hormonbehandling, kemoterapi, immunterapi eller et klinisk forsøg. Husk at, i modsætning til mange kræftformer, kan avanceret prostatacancer ofte kontrolleres i lang tid med disse behandlinger (ofte årtier).
At vide, om din kræft er lav, intermitterende eller høj kvalitet, er afgørende for at træffe de bedste valg om behandling.
Mange mænd er mere tilbøjelige til at dømedprostatakræft endfraprostatacancer, og i mange tilfælde er målet at behandle sygdommen og samtidig bevare den bedste livskvalitet.
Guide til prostatacancerlæge
Få vores udskrivningsguide til din næste læges aftale for at hjælpe dig med at stille de rigtige spørgsmål.

Send til dig selv eller en elsket.
TilmeldeDenne læge diskussionsvejledning er sendt til {{form.email}}.
Der opstod en fejl. Prøv igen.
Aktiv overvågning
Aktiv overvågning kaldes ofte opmærksom ventetid, selvom nogle bruger disse udtryk til at beskrive lidt forskellige tilgange.
Med aktiv overvågning vælger en mand ikke at få sin kræft aktivt behandletpå det aktuelle tidspunkt.PSA-niveauer kontrolleres med specifikke intervaller (for eksempel hver sjette måned) med en digital rektalundersøgelse udført årligt, og anden og tredje biopsi udføres seks til 12 måneder og to til fem år efter påbegyndt overvågning. (Timingen kan variere afhængigt af kræftens karakteristika.) Hvis kræften på noget tidspunkt ser ud til at udvikle sig, startes aktiv behandling.
Aktiv overvågning bruges oftest med tidlige, langsomt voksende tumorer, hvor bivirkningerne af behandlingen (såsom erektil dysfunktion og inkontinens) opvejer de potentielle fordele ved behandlingen.
Det bruges oftest sammen med Gleason 6-tumorer, men kan også bruges til mænd med tumorer, der har højere Gleason-scorer, der kan bestemme bivirkningerne af behandlingen opvejer fordelene af personlige årsager eller på grund af andre sundhedsmæssige forhold.
Det er ekstremt vigtigt at bemærke, at aktiv overvågning betragtes som en standardbehandlingsmetode af mange af kræftorganisationerne. Det antages, at omkring en tredjedel af mændene, der "behandles" med aktiv overvågning, vil kræve aktiv behandling på et eller andet tidspunkt i fremtiden, men venter på at se, om en person falder i denne kategori, bærer ikke risikoen for, at sygdommen pludselig metastaserer og forårsager død.
Når en læge skelner mellem dette og opmærksom ventetid, bruger han eller hun typisk sidstnævnte udtryk for at henvise til en lignende tilgang uden nogen eller mindre hyppig testning. Dette kan f.eks. Være en mulighed for behandling for dem, der forventes at leve mindre end fem år. I dette tilfælde udføres normalt ikke opfølgningstest, medmindre symptomerne udvikler sig, og hvis dette sker, kan behandlingen påbegyndes på det tidspunkt. Der er en række andre grunde til, at denne mulighed også kan vælges.
Kirurgi
Kirurgi kan hjælpe med at helbrede prostatakræft, hvis den ikke har spredt sig ud over prostata. Stråling kan også være helbredende. Andre kirurgiske procedurer kan bruges af andre grunde, såsom symptomkontrol.
Prostatektomi
I en traditionel prostatektomi foretages et snit midtlinie i underlivet mellem navlen (navlestreng) og skambenet. En kirurg bruger dette adgangspunkt til manuelt at fjerne prostatakirtlen såvel som omgivende væv, såsom sædblærer. I en radikal retropub prostatektomi kan bækkenlymfeknuder også fjernes.
Kirurger kan også nå dette behandlingsmål med det, der kaldes en robot prostatektomi. Instrumenter indsættes i flere små snit i underlivet, som flyttes af en robot styret af en kirurg snarere end kirurgens hænder selv.
Dette er mindre invasivt end den manuelle procedure, giver kirurgen bedre synlighed og kan have flere andre fordele, herunder mindre risiko for blodtab, kortere restitutionstid og hurtigere fjernelse af kateteret (en kræves til begge procedurer).
Robot prostatektomi er en meget specialiseret procedure, og der er en stejl indlæringskurve i at lære teknikken. For dem, der vælger denne mulighed, skal du finde en kirurg, der er specielt uddannet til at udføre proceduren og har en betydelig erfaring med at gøre det.
Risikoen for seksuelle bivirkninger såvel som inkontinens er den samme blandt ovenstående muligheder.
Efter at operationen er udført, sendes prostata væv til en patolog for at afgøre, om hele tumoren blev fjernet. Med prostatakræft kan dette være udfordrende. Endetarmen og blæren ligger inden for millimeter fra prostata og kan ikke fjernes ved operation. Dette betyder, at en kirurg nogle gange vil skære igennem en tumor snarere end omkring tumoren og efterlade prostatacancerceller.
Når kræftceller efterlades (når kirurgiske margener er positive) er risikoen for, at kræften gentager sig, omkring 50 procent. Yderligere behandling vil afhænge af tumorens aggressivitet, men kan omfatte omhyggelig overvågning, strålebehandling til prostata fossa, hormonbehandling og / eller kemoterapi.
Transurethral resektion af prostata (TURP)
I denne procedure indsættes et resektoskop i urinrøret, og en elektrisk aktiveret trådsløjfe bruges til at forbrænde prostatavæv.
En TURP udføres ikke som en kurativ behandling for prostatakræft. Det anbefales undertiden som en palliativ procedure (for at hjælpe symptomer, men ikke helbrede sygdommen) til trin 4 tilfælde. Det kan også gøres for at behandle BPH (godartet prostatahyperplasi) med symptomer, der vedvarer trods behandling.
Orchiektomi
En orkiektomi er kirurgisk fjernelse af begge testikler. Da testiklerne producerer 95 procent af testosteron i kroppen, reducerer denne procedure i høj grad mængden af testosteron i kroppen. (Ligesom normale prostataceller drives af testosteron, fungerer hormonet som det brændstof, der driver væksten af prostatacancerceller.)
Postoperativ pleje
Efter en prostatektomi (enten manuel eller robot) vil mænd have et Foley-kateter på plads. Kateteret vil normalt blive på plads i mindst 24 timer, men det kan være nødvendigt at forblive på plads i op til to uger, mens hævelse og betændelse forsvinder. I løbet af de første par dage er det normalt at give blod eller små blodpropper. Din kirurg vil instruere dig i god snitpleje efter udskrivning, hvilket kan reducere din risiko for infektion eller andre komplikationer.
Generelt kan mænd vende tilbage til deres normale aktiviteter inden for fire uger efter operationen, men kan muligvis gøre det inden for en uge efter ambulante procedurer.
Som med enhver kirurgisk procedure er der risiko for bivirkninger og komplikationer efter en prostatektomi. Mulige komplikationer, som kan være midlertidige, inkluderer følgende. De fleste mænd oplever ikke alle disse:
- Vandladningsbesvær
- Urininkontinens, selvom der er en række behandlinger, der kan hjælpe dette
- Blødende
- Infektion
- Erektil dysfunktion
- Retrograd ejakulation (ejakulation i blæren snarere end ud af penis)
- Kirurgisk skade på strukturer omkring prostata
- TURP-syndrom, en ualmindelig, men potentielt alvorlig komplikation af TURP-kirurgi, der skyldes et alvorligt fald i serumnatrium på grund af skylning af væsker under proceduren
- En ændring i penisstørrelse (Ved en radikal prostatektomi vil ca. 20 procent af mænd bemærke en ændring i størrelse eller omkreds af penis på 15 procent eller mere.)
Strålebehandling
Stråling virker ved hjælp af højenergistråler til at beskadige og dræbe kræftceller og kan bruges som den primære behandling for prostatacancer som et alternativ til kirurgi (kurativ terapi); efter operation som en adjuverende terapi til behandling af eventuelle resterende kræftceller, der er tilbage; eller som en palliativ behandling for at forbedre symptomer, men ikke for at helbrede kræften. Stråling kan være meget nyttigt til behandling af områder med knoglemetastaser på grund af sygdommen.
Strålebehandling kan gives eksternt eller internt, og ofte bruges de to metoder sammen.
Ekstern strålebehandling
I denne procedure er du placeret på et eksamensbord, og stråling leveres gennem ydersiden af kroppen og fokuseres på prostata og det omgivende væv. En gel kaldet spaceOAR kan placeres mellem endetarmen og prostata for at reducere risikoen for rektal forbrændinger, men teknikker til levering af stråling er forbedret bemærkelsesværdigt i de senere år og forårsager meget mindre skade på omgivende normale væv end tidligere.
Brachyterapi (placering af radioaktivt frø)
Intern strålebehandling, også kendt som brachyterapi, radioaktiv frøplacering eller simpelthen "frøimplantat", kan bruges som den primære behandling for prostatacancer i de tidlige stadier eller i kombination med ekstern strålebehandling, når der er en øget risiko for spredning af kræft ud over prostata. I denne procedure implanteres små frø eller pellets af stråling i en tumor. Radioaktive frø kan være enten midlertidige eller permanente.
Traditionel brachyterapi bruges hovedsageligt til lavgradige eller langsomt voksende tumorer. For mænd med prostatacancer med lav til mellemrisiko kan lavdosis brachyterapi bruges alene som den primære behandling for prostatacancer i henhold til fælles retningslinjer fra 2017 fra American Society of Clinical Oncology and Cancer Care Ontario.
Højdosis brachyterapi (HDR) bruges ofte til mere avancerede tumorer. I HDR placeres et kateter i prostata mellem pungen og anus, og en nål indeholdende de radioaktive frø i risstørrelse placeres derefter inde i kateteret og holdes på plads i fem til femten minutter. Generelt gives en til fire behandlinger over to dage.
Når det bruges som helbredende terapi, resulterer radioaktiv frøimplantation i højere hærdningshastigheder end standardstrålestråling. I kombination ser disse behandlinger ud til at sænke risikoen for tilbagefald ni år efter behandling med 20 procent i forhold til mænd, der alene har ekstern strålestråling. Det antages, at for mænd med mellem- eller højrisiko prostatacancer, der vælger ekstern strålebehandling, bør der tilbydes enten en lavdosis eller højdosis brachyterapi boost.
Brachyterapi er ikke så effektiv hos mænd, der har en forstørret prostata.
Bivirkninger
Bivirkninger af begge former for stråling kan omfatte smertefuld vandladning, hyppighed og haster. inkontinens løs afføring; blødning eller smerter ved afføring. Disse symptomer er normalt milde til moderate og forbedres over tid. Erektil dysfunktion kan forekomme, men ses oftere hos ældre mænd med dette allerede eksisterende problem. Når det forekommer hos andre, har det en tendens til at løse sig hurtigt og fuldstændigt efter behandlingen.
Med ekstern stråling kan der dannes rødme, udslæt og blærer på huden, der ligger over prostata.
Når radioaktive frø efterlades på plads under brachyterapi, er der behov for forsigtighed, da andre, der er i nærheden, kan blive påvirket af strålingen. Mænd instrueres normalt i at holde sig væk fra gravide kvinder eller små børn, nogle gange i en betydelig periode. Det er også vigtigt at bemærke, at strålingen kan være stærk nok til at blive opsamlet ved screening i lufthavnen.
Andre lokale terapier
Ud over kirurgi og strålebehandling er der et par andre lokale behandlinger, der kan bruges med en helbredende hensigt.
Proton strålebehandling
Protonstrålebehandling ligner konventionel strålebehandling, idet den bruger høj energi til at ødelægge kræftceller. Strålerne - som er sammensat af accelererede protoner eller positive partikler - passerer imidlertid gennem væv direkte til en tumor og stopper i modsætning til at fortsætte forbi prostatakirtlen, hvor de kan beskadige normalt væv (som det er tilfældet med regelmæssig stråling) .
Protonbehandling ser ud til at være lige så effektiv som traditionel stråling, men menes at forårsage mindre skade på normale, sunde celler.
Protonbehandling er relativt ny sammenlignet med nogle andre behandlinger, og dens rolle som primærterapi (monoterapi) for prostatacancer er lovende, men stadig uklar.
Kryokirurgi
Kryokirurgi eller kryoablation er en teknik, hvor argon og helium bruges til at fryse prostata. Det bruges i operationsstuen, mens mænd er under anæstesi.
Brugt mindre end andre behandlinger, kan kryoterapi kun bruges på tumorer, der er indeholdt i prostata og kun findes ét sted. Det kan også bruges efter mislykket strålebehandling.
De positive fordele kan omfatte en hurtigere bedring og kortere hospitalsophold end kirurgi (prostatektomi), selvom teknikken medfører en større risiko for erektil dysfunktion.
Højintensitetsfokuseret ultralyd (HIFU)
Højintensivt fokuseret ultralyd (HIFU) bruger ultralyd til at generere varme og dræbe kræftceller. Det antages, at HIFU kan være mindre effektiv end andre almindelige behandlinger, men kirurgi eller strålebehandling kan efterfølgende bruges, hvis det ikke lykkes.
Hormonbehandling
Medicin kan bruges til at reducere mængden af testosteron, der er til stede i kroppen (ligesom orkiektomi) eller forstyrre testosterons evne til at virke på prostatacancerceller.
Hormonbehandling (androgenberøvelsesbehandling) helbreder ikke prostatakræft, men er en grundpiller til at kontrollere dens vækst - nogle gange i en længere periode.
Hormonbehandling kan bruges til mænd, der ellers ikke tolererer andre behandlinger. Det kan også bruges før stråling, for at reducere størrelsen på en prostatacancer og gøre det lettere at behandle (neoadjuvant terapi) eller efter, for at hjælpe med at "rydde op" i resterende kræftceller for at reducere risikoen for tilbagefald eller tilbagefald terapi). Endelig kan det bruges til mænd, der har prostatacancer, der er gentaget efter primær behandling, eller som har kræft, der er metastaseret (spredt) til andre områder af kroppen.
LH-RH-terapi
Luteiniserende frigivende hormon (LH-RH) analoger eller agonister blokerer signalet, der fortæller testiklerne at fremstille testosteron, hvilket reducerer den samlede produktion. Disse lægemidler er en medicinsk version af en orkiektomi, og behandlingen betegnes undertiden som medicinsk kastration. I modsætning til orkiektomi er behandlingen imidlertid reversibel.
Lægemidler i denne kategori inkluderer:
- Lupron (leuprolid)
- Zoladex (gosrelin)
- Trelstar (triptorelin)
- Vantas (histrelin)
Når først LH-RH-agonister anvendes, forårsager de ofte enøgei testosteronniveauer. For at modvirke denne effekt, og anti-androgen medicin anvendes ofte i de første uger af behandlingen.
LH-RH-antagonister reducerer også produktionen af testosteron i testiklerne, men gør det hurtigere end LH-RH-agonister.
Narkotika i denne kategori inkluderer:
- Firmagon (degarelix)
CYP17-hæmmere
I modsætning til LH-RH-agonister og antagonister forstyrrer CYP17-hæmmere produktionen af testosteron i binyrerne (små endokrine kirtler, der sidder oven på nyrerne). De gør det ved at blokere enzymet CYP17, som er nødvendigt i reaktionen, der producerer androgener.
Der er et lægemiddel i denne kategori, der er godkendt til brug i USA.
- Zytiga (abirateron)
Der er andre (såsom orteronel, galeteron, VT-464), der er i kliniske forsøg og mere under udvikling. Ketoconazol, et svampedræbende middel med CYP17-hæmmende egenskaber, bruges undertiden off-label til prostatacancer.
Zytiga (abirateron) anvendes sammen med de ovennævnte medikamenter for at blokere produktionen af alt testosteron i kroppen og bruges primært til avanceret / højrisiko og metastatisk prostatacancer. Bivirkninger er normalt milde og inkluderer problemer med kaliumniveauer i blodet. Det gives undertiden sammen med prednison for at reducere disse problemer, men kortikosteroider som prednison. Medicinen forbedrer også effekten af nogle kolesterolsænkende medicin.
Anti-androgenbehandling
Nogle anti-androgenmedicin binder til androgenreceptoren på prostatacancerceller, så testosteron ikke kan, hvilket forhindrer celledeling og vækst.
Disse inkluderer:
- Eulexin (flutamid)
- Casodex (bicalutamid)
- Nilandron (nilutamid)
Andre blokerer signalet fra receptoren til cellekernen og opnår det samme resultat.
Selvom de ikke ofte bruges af sig selv i USA, inkluderer disse:
- Xtandi (enzalutamid)
- Earleada (apalutamid)
Benign prostatahypertrofi (BPH) medicin
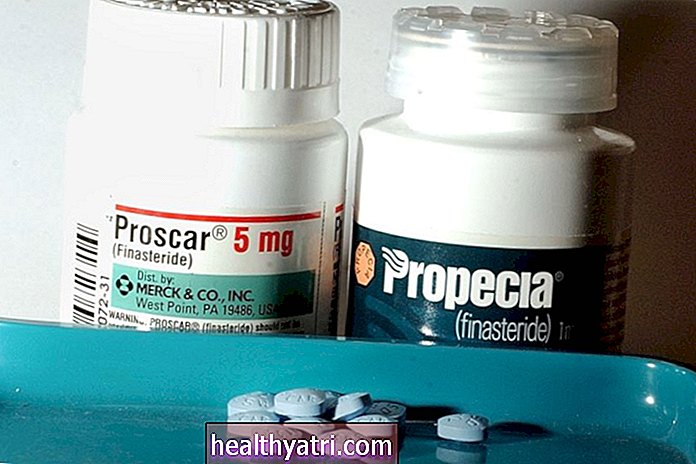
Medikamenterne Avodart (dutasterid) og Proscar (finasterid) blokerer dihydrotestosteron.
Avodart eller Proscar kan bruges i prostatakræft:
- For mænd med Gleason 6-tumorer til at undertrykke tumorer eller få dem til at trække sig tilbage
- Sammen med Lupron eller Casodex for at få disse stoffer til at fungere bedre
- For at hjælpe med at opretholde mænd under aktiv overvågning og reducere risikoen for, at de har brug for operation eller stråling
Når de anvendes til mænd, der ikke har prostatakræft, ser disse lægemidler ud til at reducere risikoen for at udvikle sygdommen, selvom der er en øget forekomst af højgradige tilfælde hos dem, der ender med at blive diagnosticeret.
Bivirkninger og overvejelser
De fleste af bivirkningerne relateret til hormonbehandling er sekundære til reduktionen af testosteron i kroppen. Det er vigtigt at bemærke, at ens fysiske udseende ikke ændres på grund af disse behandlinger, og heller ikke stemmen ændrer sig. Bivirkninger kan omfatte:
- Varmt blink
- Erektil dysfunktion
- Nedsat sexlyst
- Brystforstørrelse (gynækomasti)
- Træthed
- Vægtøgning
- Nedsat muskelstyrke
- Reduceret knogletæthed (osteopeni og osteoporose)
For at reducere disse bivirkninger kan hormonbehandling undertiden bruges intermitterende med pauser fra lægemidlet for at forbedre livskvaliteten.
Da testosteron "fodrer" prostatacancer, har nogle mennesker spekuleret på, om mænd med prostatacancer kan tage testosteron; erstatningshormon kan hjælpe med lav sexlyst, erektionsproblemer, træthed og mere. Mange mennesker vil hurtigt sige "nej", men der er nogle situationer, hvor dette er muligt:
- Med lavkvalitets eller godartede tumorer (de typer, der aldrig ville sprede sig, såsom Gleason 6-tumorer)
- For mænd, der har fået operation eller strålebehandling og føler sig helbredt efter en ventetid på to til fem år
- For mænd, der er tilbagefald efter operation eller stråling, og som får intermitterende Lupron, er eksperternes meninger dog delte
- For mænd med prostatakræft, der har meget alvorlig svaghed eller muskeltab; risikoen for ikke at behandle med testosteron kan opveje risikoen for, at kræften vokser.
Kemoterapi
Kemoterapi-lægemidler virker ved at dræbe celler, der hurtigt deler sig, såsom kræftceller, selvom normale celler også kan blive påvirket. Kemoterapi kan både forlænge levetiden og reducere symptomer hos mænd, der lever med prostatakræft. Når det er sagt, kan det ikke helbrede sygdommen.
Kemoterapimedicin, der anvendes til prostatacancer, inkluderer:
- Taxotere (docetaxel), normalt førstevalgskemoterapi
- Jevtana (cabazitaxel), en forbedret form for kemoterapi, der kan bruges hos mænd, der bliver resistente over for Taxotere
- Novantrone (mitoxantron)
- Emcyt (estramustin)
Kemoterapi bruges normalt til kræft i prostata, der har spredt sig ud over prostata og ikke længere reagerer på lægemidlerne til hormonbehandling, men dette ændrer sig.
En undersøgelse fra 2015 offentliggjort iDetNew England Journal of Medicinefandt ud af, at mænd, der havde hormonfølsomme tumorer og blev behandlet med Taxotere og Lupron, overlevede meget længere end mænd, der blev behandlet med Lupron alene. På grund af disse fund anbefales kemoterapi nu tidligere inden udviklingen af hormonresistens for mænd med signifikant metastatisk sygdom.
Bivirkninger
Nogle af de almindelige bivirkninger ved kemoterapi inkluderer:
- Hårtab
- Knoglemarvsundertrykkelse: Dette kan omfatte et lavt antal hvide blodlegemer (kemoterapi-induceret neutropeni), et lavt antal røde blodlegemer (kemoterapi-induceret anæmi) og et lavt antal blodplader (trombocytopeni).
- Perifer neuropati: følelsesløshed, prikken og smerter i hænder og fødder er almindelige, især med stoffer som Taxotere og Jevtana. Mens de fleste af bivirkningerne ved kemoterapi forsvinder kort efter afsluttet behandling, kan perifer neuropati fortsætte.
- Kvalme og opkastning: Medicin kan nu kontrollere disse symptomer, så mange mænd oplever lidt eller ingen kvalme.
Immunterapi
Biologisk terapi, også kaldet immunterapi, bruger din krops immunsystem til at bekæmpe kræftceller. En type, kaldet Provenge (sipuleucel-T), er udviklet til behandling af avanceret, tilbagevendende prostatacancer.
Provenge er en terapeutisk kræftvaccine, der er godkendt til mænd med prostatacancer, der har udviklet resistens over for hormonterapier og har enten ingen symptomer eller kun milde symptomer på sygdommen. Ligesom vacciner, der stimulerer kroppen til at bekæmpe bakterier eller vira, stimulerer Provenge en mands krop til at bekæmpe kræftceller.
Provenge består af autologe (kommer fra patienten selv) perifere mononukleære blodceller, herunder antigenpræsenterende celler (APC'er), der er blevet aktiveret i en defineret kulturperiode med et specifikt stimulerende produkt.
Provenge menes at arbejde gennem APC'er for at stimulere T-celleimmunrespons målrettet mod prostatsyrefosfatase (PAP), et antigen, der udtrykkes stærkt i de fleste prostatacancerceller, da denne behandling kan inducere rekruttering af CD4- og CD8-T-celler til tumor mikromiljø.
Med denne terapi trækkes en mands blod først ud (i en procedure kaldet plasmaferese, der ligner dialyse), og hans T-regulerende celler isoleres. Tregs udsættes derefter for prostatsyrephosphatase, et molekyle, der findes på overfladen af prostataceller, der træner Tregs til at genkende disse kræftceller som angribere. Cellerne injiceres tilbage i manden for at udføre deres arbejde.
Overvågning af fremskridt kan være udfordrende for mænd med Provenge, da PSA-niveauer og størrelse og omfang af tumorer ikke ændres. Alligevel kan dette forlænge overlevelsen med flere måneder med minimale bivirkninger.Det har mere fordel, når medicinen startes hurtigere, da effekten er kumulativ over tid.
Kombination af strålebehandling med immunterapi ser ud til at få behandlingen til at fungere bedre via en proces kaldet abscopal effect. De døende celler fra stråling hjælper immuncellerne med at identificere tumorspecifikke molekyler, så de kan jage dem i andre områder af kroppen.
Kliniske forsøg
Der er en række forskellige kliniske forsøg i gang på udkig efter nyere og bedre måder til behandling af prostatakræft (eller måder, der har færre bivirkninger). Lægemidler, der undersøges, inkluderer andre immunterapimedicin samt målrettede terapier, behandlinger, der er målrettet mod specifikke genetiske abnormiteter i kræftceller eller vækstvejen for kræftceller. PARP-hæmmere er medicin, der er blevet evalueret for mennesker med brystkræft og kan være nyttige for mænd med prostatacancer, der har BRCA-genmutationer.
Behandling af metastaser
Prostatakræft kan spredes til knogler og andre regioner i kroppen. Generelle behandlinger for prostatacancer kan også adressere metastaser, men specifikke behandlinger bruges også til tider.
Knoglemetastaser kan behandles på en række forskellige måder. Behandling kan reducere smerte og også reducere risikoen for komplikationer af knoglemetastaser såsom brud og rygmarvskompression. Valgmuligheder inkluderer:
- Strålebehandling
- Radiofarmaka: Metastron (strontium-89), Quadramet (samarium-153) og radium-223 kan injiceres og leverer stråling direkte til knogler. Disse behandlinger er især nyttige, hvis knoglemetastaser er udbredt eller findes i forskellige områder af kroppen.
- Knoglemodificerende lægemidler: Knoglemodificerende lægemidler virker ved at ændre mikromiljøet af knogler og kan bruges til både behandling og forebyggelse af knoglemetastaser. Midler inkluderer bisphosphonatlægemidlet Zometa (zoledronsyre) og Xgeva eller Prolia (denosumab).
Levermetastaser kan også undertiden behandles specifikt. Levermetastaser kan være meget alvorlige med prostatakræft og behandles oftest med generelle behandlinger for metastatisk kræft. For nogle mænd kan SIR-sfærer til behandling af levermetastaser dog være en mulighed, når andre behandlinger ikke kontrollerer sygdommen i leveren.
Supplerende behandlinger
På nuværende tidspunkt er der ingen alternative behandlinger, der kan helbrede prostatakræft eller forlænge levetiden, men undersøgelser, der ser på spørgsmål lige fra diæt til medicin, der ikke traditionelt anvendes til prostatakræft, indikerer, at sådanne muligheder kan spille en supplerende rolle i fremtiden.
Kost
En sund, afbalanceret diæt er nødvendig til heling fra de behandlinger, der anvendes til prostatakræft.
En 2016-undersøgelse foreslog, at fødevarer med højt indhold af lycopen, såsom tomatsauce, kan have en vis fordel for mænd med højrisiko prostatacancer.
Der har været nogle troede, at en diæt med højt indhold af kød og animalsk fedt kan være skadelig, men dette forstås ikke godt på nuværende tidspunkt.
Vitaminer
Der er nogle tegn på, at vitaminer, såsom at tage et multivitamin, zink eller calcium, kan øge dødeligheden fra prostatakræft. Mens det er for tidligt at vide betydningen af vitaminer med prostatakræft, kan nogle vitamin- og mineraltilskud forstyrre behandlingen. Det er vigtigt at tale med din læge ikke kun om dine receptpligtige lægemidler, men også over-the-counter medicin, vitaminer eller kosttilskud, du ønsker at tage.
Metformin
Det ser ud til, at mænd, der har diabetes og prostatacancer, lever længere, når de behandles med metformin, end med andre diabetesmedicin, men lægemidlet undersøges også for dets mulige rolle i behandlingen af nogle kræftformer selv. Dens rolle i behandlingen af prostatacancer er dog stadig usikker.
Statiner
Statiner er den kategori af kolesterolsænkende lægemidler, såsom Lipitor (atorvastatin), som mange mennesker er bekendt med. I hidtidige undersøgelser ser det ud til, at mænd behandlet med statiner har en reduceret risiko for død og en højere kurrate for prostatakræft.
Aspirin
Undersøgelser har set på den rolle, som aspirin kan have i overlevelsen fra mange kræftformer.
En stor 2014-undersøgelse offentliggjort iTidsskrift for klinisk onkologifandt ud af, at lavdosis aspirin var forbundet med en lavere risiko for at dø af prostatakræft, men kun for dem, der havde højrisikotumorer.
Fordelene ved behandling skal afvejes mod de mulige risici (såsom blødende mavesår), og det er vigtigt at tale med din læge, hvis du overvejer at bruge aspirin.
Forudgående behandling
Der er mennesker, der kan vælge at give afkald på behandling, selvom de er kandidater til det. For nogle mænd kan en kort levealder eller andre alvorlige medicinske problemer resultere i dette valg. I dette tilfælde kan en mand føle, at risikoen eller bivirkningerne ved behandlinger opvejer deres potentielle fordele.
Da hvad der vil ske, hvis prostatakræft bliver ubehandlet, vil variere afhængigt af mange faktorer, er det vigtigt at spørge din læge tydeligt om din sag. At forstå det mulige forløb for din kræft, og hvor sandsynligt progression er, kan hjælpe dig med at træffe en veluddannet beslutning om din pleje. At vælge at give afkald på behandling er bestemt rimeligt under de rigtige omstændigheder, men kræver en omhyggelig og tankevækkende diskussion med din læge og familie.
Tage beslutninger
Der er en række forskellige læger, der behandler prostatakræft, herunder urologer, strålingsonkologer, medicinske onkologer og primærplejelæger såsom internister og familielæger. Du kan få forskellige meninger om den bedste behandling for dig afhængigt af en praktiserendes kliniske fokus.
Ved at lære om din sygdom og konsultere mere end en læge kan du afveje de forskellige muligheder for dig selv og blive en aktiv stemme i din pleje.
Mange mennesker finder det nyttigt at få en anden mening på et af kræftcentre, der er udpeget af National Cancer Institute. Disse centre er ikke kun kendt for deres førende specialister inden for kræft, men tilbyder ofte flere kliniske forsøg end samfundshospitaler . Nogle specialister kan designe en behandlingsplan, som derefter kan gennemføres af din læge.
Hvordan kan du klare prostatakræft?


















-to-prevent-breast-cancer-recurrence.jpg)