Udtrykket "bloddyskrasi" bruges ofte af læger, men kan være forvirrende (og undertiden alarmerende) for patienter. Generelt er det et ikke-specifikt udtryk, der kan henvise til enhver blodrelateret sygdom. Når det er sagt, har det en tendens til at blive brugt, når en diagnose er usikker (under diagnose) eller i specifikke situationer.
Bloddyscrasier er medicinske tilstande (hæmatologiske lidelser), der kan påvirke blodets cellulære eller plasmakomponenter, knoglemarven eller lymfevævet. Eksempler på bloddyskrasier inkluderer anæmier, kræftformer såsom leukæmier og lymfomer, tilstande der får blodet til at størkne eller bløder for let og mere.
Bloddyscrasier kan være almindelige eller usædvanlige, ondartede (kræftformede) eller godartede og spænder fra tilstande, der er meget milde eller asymptomatiske, til dem, der er livstruende. Vi vil se på årsager eller mekanismer, der er ansvarlige for bloddyscrasier, de forskellige typer, almindelige symptomer og hvad du kan forvente, når det kommer til diagnose og behandling.
Andrew Brookes / Cultura / Getty Images
Definition og grundlæggende
Det medicinske udtryk bloddyskrasi betyder bogstaveligt talt "dårlig blanding" og kan spores tilbage til den græske læge Galen (A.D. 130 til 199). På det tidspunkt blev denne dårlige blanding (dyscrasia) følt som en ubalance i de fire kropshumor - blod, sort galde, gul galde og vand. Når disse humorer var i balance, var det anvendte udtryk "eucrasia".
Bloddyscrasier kan involvere:
- Blodceller, såsom røde blodlegemer, hvide blodlegemer og blodplader
- Proteiner i blodet, der er ansvarlige for koagulation og blødning
- Lymfevæv såsom lymfeknuder og milt
- Knoglemarven
- Blodårer
Den gren af medicin, der adresserer disse tilstande, kaldes hæmatologi.
Hvornår bruges udtrykket bloddyskrasi i medicin?
En del af forvirringen omkring udtrykket bloddyscrasier er, at det bruges på en række forskellige og modstridende måder.
Samlet: Sommetider bruges udtrykket til at beskrivenogenforstyrrelse i blodet, knoglemarv, koagulationsproteiner eller lymfevæv. I kliniske forsøg kan udtrykket bruges til at beskrive enhver bivirkning relateret til et undersøgelsesmedicin, der påvirker disse væv.
Når en diagnose er usikker: Ofte bruges udtrykket bloddyskrasi under diagnoseprocessen, før en præcis diagnose stilles. I dette tilfælde indebærer udtrykket, at en lidelse involverer blodet på en eller anden måde, men der er behov for yderligere oparbejdning.
Når risikofaktorer kan være til stede (især med koagulationsforstyrrelser): Udtrykket kan også bruges, når der er behov for en oparbejdning af risikofaktorer, for eksempel for at se efter underliggende årsager til blodpropper. I dette tilfælde kan det antyde, at en læge har mistanke om en underliggende tilstand (såsom faktor V Leiden) hos en person, der har blodpropper eller et slagtilfælde uden en åbenbar disponerende tilstand.
Med specifikke bekymringer: Udtrykket bloddyskrasi bruges undertiden meget specifikt. For eksempel kan det bruges til at beskrive blodtilstande relateret til en bivirkning eller en specifik diagnostisk kategori, såsom plasmacelledyscrasier.
Blodkomponenter
Før man ser på specifikke diagnoser, er det nyttigt at se på komponenterne i blod og lymfevæv. Blod består af både plasma (den flydende komponent) og celler.
Celler
Der findes tre typer blodceller (eller dele af celler), der cirkulerer i blodet.
Røde blodlegemer (RBC) er ansvarlige for at samle ilt i lungerne og transportere det til alle celler i kroppen.
Hvide blodlegemer (WBC'er) fungerer som kroppens første forsvar mod infektioner med bakterier, vira og parasitter. Der er to primære kategorier af hvide blodlegemer.
- Den lymfoide cellelinje inkluderer T- og B-lymfocytter (T-celler og B-celler) og naturlige dræberceller
- Den myeloide cellelinje inkluderer neutrofiler, basofiler og eosinofiler
Blodplader (trombocytter) er vigtige i blodpropper (sammen med koagulationsfaktorer). Blodplader akkumuleres på stedet for en skade på huden eller et blodkar og er den platform, hvorpå en blodprop dannes under koagulation.
Plasma
Plasma tegner sig for omkring 55% af blodvolumenet og indeholder et antal forskellige stoffer, herunder:
- Koagulationsproteiner, såsom fibrinogen, thrombin og koagulationsfaktorer såsom von Willebrand-faktor (vWF) og faktor VIII
- Albumin
- Immunoglobuliner (antistoffer) til bekæmpelse af infektioner
- Elektrolytter
- Hormoner
- Næringsstoffer
- Affaldsprodukter
Knoglemarv
Knoglemarv er fordelt i store knogler, såsom iliac crest og brystbenet. Det er stedet, hvor blodlegemer "fødes og opdrættes", inden de kommer ind i cirkulationen og kroppens væv.
Alle de forskellige typer blodceller stammer alle fra en enkelt type "stamfader" celle i knoglemarven kaldet en hæmatopoietisk stamcelle. I en proces kaldet hæmatopoiesis differentieres disse "pluripotentielle celler" til de forskellige typer celler.
Inden i knoglemarven er celler i alle faser af differentiering til stede (for eksempel begynder en neutrofil som en promyelocyt, bliver derefter en myelocyt, en metamyelocyt, en båndneutrofil og endelig en moden neutrofil).
Normalt ses disse yngre former for hvide blodlegemer (med undtagelse af nogle bånd) ikke i blodet andet end i nogle former for leukæmi, myelodysplastiske lidelser og svære infektioner.
Lymfoid væv
Det er vigtigt at inkludere lymfoidt væv, såsom lymfeknuder og milt, da de kan være involveret i et antal bloddyscrasier.
Årsager
Årsagerne til bloddyscrasier er ikke altid kendt. Når dette er tilfældet, bruger læger ofte udtrykket idiopatisk, hvilket i det væsentlige betyder, at årsagen er usikker eller endda helt ukendt på det tidspunkt. Årsager og risikofaktorer kan falde i flere kategorier, som nogle gange overlapper hinanden.
Maligniteter
Kræft, såsom leukæmier, lymfomer og multipelt myelom, er karakteriseret ved vækst uden for kontrol af en af de typer hvide blodlegemer. Dette kan føre til problemer relateret til den specifikke celletype, men kan også påvirke andre blodlegemer, som når leukæmiceller trænger sammen knoglemarven, hvilket resulterer i lavere produktion af andre typer blodlegemer.
Narkotikainduceret
Bivirkninger er en meget almindelig årsag til bloddyscrasier og kan forekomme med både receptpligtige og ulovlige stoffer samt vitamin- og ernæringstilskud. Disse reaktioner kan forekomme ved et antal forskellige mekanismer.
Miljøeksponering
Der er en række eksponeringer i miljøet, der kan resultere i bloddyscrasier, såsom visse kemikalier og stråling.
Infektioner
Blodceller er ikke kun vigtige i bekæmpelsen af infektioner, men kan også blive beskadiget af infektioner.
Vitamin- og mineralmangler
Mangel på essentielle næringsstoffer kan forstyrre den korrekte dannelse af blodlegemer. Eksempler inkluderer anæmier forårsaget af jern-, vitamin B12- eller folatmangler.
Autoimmun
Autoimmune tilstande kan resultere i antistoffer, der er rettet mod forskellige blodlegemer.
Genetik
Genetik kan spille en rolle i bloddyscrasier gennem enten specifikke genmutationer (såsom seglcelleanæmi) eller en arvelig disposition (såsom i nogle tilfælde af B12-mangelanæmi).
Kombination
En kombination af ovenstående årsager kan resultere i en enkelt type bloddyscrasi. For eksempel kan aplastisk anæmi forekomme på grund af virusinfektioner, medicin, eksponering for kemikalier eller stråling og mere.
Typer og klassificering
Bloddyscrasier kan opdeles i en række forskellige kategorier. Der er mange måder, hvorpå dette gøres, men det er ofte nemmest at forstå ved at se på et par specifikke celletyper og mekanismer.
Nogle tilstande påvirker kun en type blodlegemer og involverer ofte enten en stigning eller et fald i typen af blodlegemer. Hvis alle hovedtyper af blodlegemer er berørt, kaldes det pancytopeni.
Suffikset "cytose" (eller "philia") henviser til et overskud af en type blodlegemer, mens "penia" henviser til et reduceret niveau af cellen.
Disse principper kan også følges med mere specifikke celler. For eksempel vil et overskydende antal neutrofiler blive kaldt neutrofili, og et reduceret antal neutrofiler vil blive kaldt neutropeni.
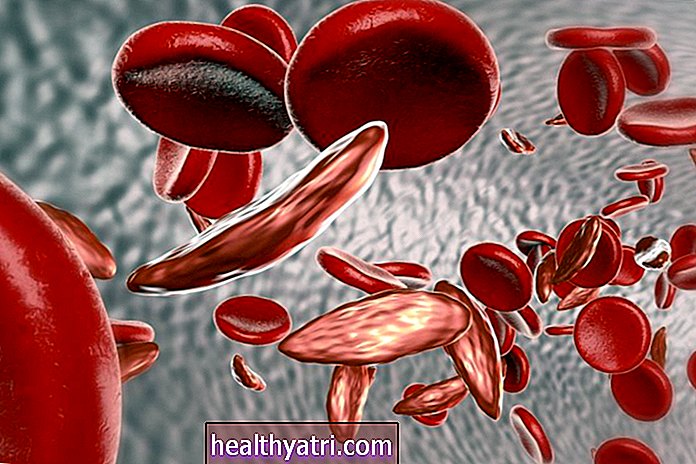
Røde blodlegemer og hæmoglobinlidelser
Røde blodlegemer kan være unormale på en række forskellige måder. Ud over et overskud eller mangel kan røde blodlegemer være strukturelt unormale eller indeholde unormale hæmoglobiner. Når der er et lavt antal røde blodlegemer (anæmi), kan det skyldes nedsat produktion, øget ødelæggelse, tab (f.eks. Med blødning) eller omfordeling.
Nogle lidelser i røde blodlegemer inkluderer:
- Ernæringsmæssige mangler: Disse inkluderer jernmangelanæmi eller makrocytiske (store celle) anæmi på grund af vitamin B12 eller folatmangel.
- Hæmoglobinopatier: Hæmoglobinlidelser (lidelser i enten hæm eller globin) kan være arvelige, såsom med seglcellesygdom eller thalassæmi, eller erhvervet, såsom med sideroblastisk anæmi.
- Aplastisk anæmi: I nogle tilfælde produceres meget få røde blodlegemer på grund af skader på knoglemarven. Udtrykket aplastisk henviser til "fravær af."
- Røde blodlegemer enzymmangler: Disse inkluderer glucose-6-phosphat dehydrogenase mangel og pyruvat kinase mangel.
- Sygdomme i røde blodlegemer (der fører til unormale former): Disse kan være arvelige eller erhvervet og inkluderer tilstande som arvelig sfærocytose og elliptocytose.
- Hæmolytiske anæmier: Under disse forhold nedbrydes røde blodlegemer, f.eks. Med kold agglutininsygdom.
- Polycytæmi: Et overskydende antal røde blodlegemer kan være arvelige eller forekomme sekundært som et svar på høj højde, lungesygdomme med mere (kroppen fremstiller flere røde blodlegemer for at kompensere for iltmangel). Et eksempel er polycythemia vera.
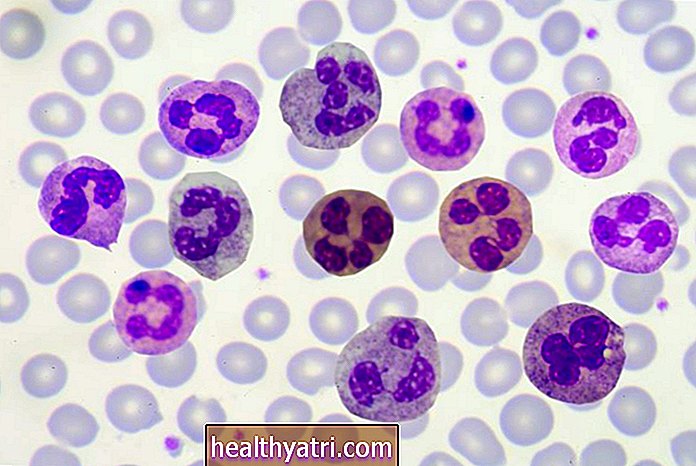
Hvide blodlegemer
Hvide blodlegemer kan også omfatte et overskud eller mangel på alle eller en type hvide blodlegemer såvel som unormal funktion af et normalt antal. Nogle lidelser i hvide blodlegemer inkluderer:
- Proliferative lidelser: Leukæmier er kræftformer, hvor kræftformede hvide blodlegemer primært findes i blodet og knoglemarven, mens lymfomer involverer de samme celler, men primært i lymfevæv (f.eks. Lymfeknuder). Leukæmi kan være akut eller kronisk og kan involvere celler på ethvert tidspunkt i udvikling fra eksplosioner til modne hvide blodlegemer.
- Leukocytose: Et forhøjet antal hvide blodlegemer er almindeligt med mange typer infektioner. En type hvide blodlegemer, eosinofiler, er ofte forhøjet med parasitære infektioner.
- Leukopeni: En mangel på hvide blodlegemer kan forekomme af mange grunde, såsom på grund af kemoterapi, andre lægemidler, der resulterer i ødelæggelse af hvide blodlegemer, og med nogle infektioner (især efter den akutte periode med infektion).
- Andet: Der er en række ikke-kræftforhold, der kan påvirke hvide blodlegemer, der er usædvanlige (og ofte arvelige på grund af en enkelt genmutation). Eksempler inkluderer MPO- og LAD-mangel, Job-syndrom og kronisk granulomatøs sygdom.
Blodpladeforstyrrelser
Blodpladeforstyrrelser kan også være relateret til et overskud (trombocytose) eller mangel (trombocytopeni) af blodplader eller unormal funktion af et normalt antal blodplader og kan enten være arvelige eller erhvervede. Da blodplader er en væsentlig del af koagulationsprocessen, er der en vis overlapning med blødningsforstyrrelser og koagulationsforstyrrelser.
Trombocytopeni (lavt antal blodplader) kan være forårsaget af:
- Nedsat produktion af blodplader (med knoglemarvsforstyrrelser, nogle medikamenter såsom kemoterapi, nogle virusinfektioner osv.)
- Øget ødelæggelse af blodplader (med immunforstyrrelser (immun trombocytopeni) såsom idiopatisk trombocytopen purpura)
- Tab (såsom med blødning)
- Sekvestrering (set med en forstørret milt på grund af alkoholisk leversygdom osv.)
Trombocytose (trombocytæmi), et forhøjet antal blodplader, kan ses med nogle kræftformer og inflammatoriske tilstande, såsom med essentiel trombocytæmi.
Blodpladeforstyrrelser, der påvirker normal funktion, kan være forårsaget af lever- eller nyresygdom såvel som arvelige tilstande som Wiskott-Aldrich syndrom. Disse forhold kan påvirke blodpladernes evne til at komme sammen (samlet) eller holde sammen (adhæsionsdefekter) såvel som andre mekanismer.
Blødningsforstyrrelser
Blødningsforstyrrelser kan opdeles i fire hovedkategorier:
- Blodpladeforstyrrelser (diskuteret ovenfor)
- Mangler ved koagulationsfaktor
- Fibrinolytiske defekter
- Vaskulære defekter
Mangel på koagulationsfaktor, såsom hæmofili, skyldes en arvelig mangel på koagulationsfaktorer, der er nødvendige for at blodet koagulerer normalt. Disse kan være sjældne eller almindelige og være milde eller livstruende. Disse kan involvere en mangel på:
- Fibrinogen (afibrogenæmi)
- Faktor V (parahemophilia)
- Faktor VII
- Faktor VIII (hæmofili A)
- Faktor IX (hæmofili B)
- Faktor X
- Faktor XI (Rosenthals syndrom)
- Faktor XII
- Faktor XIII
- von Willebrands faktor (von Willebrands sygdom), en almindelig tilstand, der rammer op til 1% af den amerikanske befolkning
Problemer med koagulationsfaktor kan også erhverves, som med leversygdom, vitamin K-mangel og brugen af blodfortyndere.
Selv når en blodprop dannes ordentligt, kan den nedbrydes for tidligt (fibrinolytiske defekter). Dette ses med medicinen streptokinase (det "koagulerende" lægemiddel, der undertiden bruges med slagtilfælde eller hjerteanfald) eller i en tilstand kendt som dissemineret intravaskulær koagulation (DIC).
DIC er en frygtet komplikation, der oftest ses hos mennesker, der er alvorligt syge. Det involverer en kombination af både blødning og koagulation på samme tid, hvilket gør det udfordrende at behandle.
Vaskulære defekter involverer blødning som følge af betændelse eller beskadigelse af blodkarrene. Disse kan ses med autoimmune tilstande eller ved anvendelse af angiogenesehæmmere, som er lægemidler, der anvendes til kræft, der interfererer med vækst og reparation af blodkar.
Koagulationsforstyrrelser (trombose)
I stedet for blødning får nogle bloddyscrasier blodet til at størkne for let. Disse tilstande kan være arvelige eller i stedet relateret til tilstande såsom kræft, nyresygdom, medicin såsom østrogen eller autoimmune tilstande, såsom antiphospholipidsyndrom.
Nogle arvelige koagulationsforstyrrelser inkluderer:
- Faktor V Leiden-mutation
- Protrombin-genmutation
- Protein C-mangel
- Protein S-mangel
- Antithrombin-mangel
- Hyperhomocysteinæmi
Knoglemarvsforstyrrelser
Sygdomme relateret til knoglemarven er en anden vigtig årsag til bloddyscrasier.
I nogle tilfælde er knoglemarven infiltreret med unormale celler, hvilket begrænser produktionen af normale blodlegemer. Dette fører ofte til en mangel på alle typer blodlegemer (pancytopeni) og kan ses med:
- Blodrelaterede kræftformer (f.eks. Leukæmi og myelodysplastiske syndromer) i knoglemarven
- Solide tumorer (såsom brystkræft), der spredes til knoglemarven
- Myelofibrose (når knoglemarven erstattes med fibrøst / arvæv)
- Nogle bindevævssygdomme
Fejl i knoglemarven på grund af medicin, miljøeksponering, alvorlige infektioner og andre årsager kan også forekomme, såsom med aplastisk anæmi.
Symptomer
Mange af symptomerne relateret til bloddyscrasier er relateret til et overskud eller mangel på de forskellige typer blodlegemer eller på grund af ophobning af disse celler i lymfeknuder eller milt.
Røde blodlegemer
De mest almindelige symptomer relateret til blodlegemer opstår, når anæmi er til stede (et reduceret antal røde blodlegemer eller et lavt hæmoglobinniveau). Symptomer på anæmi kan omfatte svimmelhed eller besvimelse (synkope), træthed, hjertebanken eller hurtig puls, åndenød og bleg hud.
Når der er misdannelse i røde blodlegemer (for eksempel med seglcelleanæmi), kan de blive "fast" i blodkarrene i forskellige væv og forårsage celledød og efterfølgende smerte (ofte svær).
En stigning i røde blodlegemer (og efterfølgende stigning i blodets viskositet) kan resultere i en rød ansigtshud og hovedpine.
Hvide blodceller
Når niveauerne i de forskellige hvide blodlegemer er lave, kan der udvikles infektioner. Symptomer er normalt relateret til infektionsstedet, såsom:
- Lunger: Hoste eller hoste blod, åndenød,
- Øvre luftveje: ondt i halsen, synkebesvær, bihulebetændelse, dræning i næsen
- Urinveje: Smerter ved vandladning, hyppighed af vandladning
- Maven: Kvalme, opkastning eller diarré, mavesmerter
- Centralnervesystemet: Hovedpine, stivhed i nakken, forvirring
Blodplader
Et lavt niveau af blodplader (trombocytopeni) kan forårsage symptomer afhængigt af sværhedsgraden. Disse kan omfatte:
- Blå mærker (ecchymosis)
- Røde prikker på huden, der ikke blancheres med tryk (petechiae)
- Næseblod
- Tunge menstruationsperioder
- Blødning fra blæren eller med afføring
Blødningsforstyrrelser
Symptomerne på blødningsforstyrrelser overlapper blodpladetilstandene og afhænger af sygdommens sværhedsgrad. Under milde forhold kan folk bemærke øget blødning efter operation eller tandbehandling. Ved mere alvorlige lidelser kan spontane blødninger, såsom i leddene, forekomme.
Koagulationsforstyrrelser
Risikofaktorer for blodpropper inkluderer sengeleje, nylig operation, kræft, rejser og mere. Når blodpropper opstår uden disse risikofaktorer, såsom hos en person, der ellers er sund og ikke har været stillesiddende, overvejes ofte muligheden for en koagulationsforstyrrelse.
Knoglemarvsforstyrrelser og maligniteter
Da knoglemarvsforstyrrelse kan påvirke alle typer blodceller, kan symptomer relateret til alle disse være til stede. Blodrelaterede kræftformer er en vigtig årsag og kan omfatte symptomer såsom:
- Forstørrede lymfeknuder
- Natsved
- Feber af ukendt oprindelse
- En forstørret milt og / eller lever
- Utilsigtet vægttab
Andre symptomer
Der er en bred vifte af symptomer, der kan ses med forskellige bloddyscrasier, og mange af disse virker måske ikke indlysende. Et par eksempler inkluderer:
- Pica: Pica oversættes som "spiser snavs", og børn, der har jernmangelanæmi, spiser faktisk undertiden snavs, formodentlig på grund af et instinktivt jernbehov.
- Pagophagia: Sammenlignelig med pica, bortset fra pagophagia er et ønske om at spise is. (Dette er faktisk et mere almindeligt symptom på jernmangel end pica.)
- Neurologiske symptomer: Med vitamin B12-mangel kan mennesker ud over at udvikle anæmi også have symptomer, der ikke kan skelnes fra multipel sklerose.
Diagnose
Diagnosen af bloddyscrasier kan involvere et antal trin afhængigt af symptomer, familiehistorie, fysiske fund og mere. Der mistænkes ofte en bloddyskrasi, når en person ser en primærplejelæge.
En oparbejdning kan startes med din huslæge eller internist, eller du kan i stedet blive henvist til en hæmatolog / onkolog. En hæmatolog er en læge, der har specialiseret sig i diagnosticering af bloddyscrasier, hvad enten de er godartede eller kræftformede.
Historie
Diagnosen af bloddyscrasier begynder med en omhyggelig historie med spørgsmål vedrørende symptomer, potentiel eksponering, medicin, tidligere medicinsk historie og familiehistorie.
Nogle gange kan tidlige symptomer på bloddyscrasier (såsom tunge menstruationsperioder) overses, og det er vigtigt at nævne noget i din historie, der synes unormalt for dig.
Fysisk undersøgelse
Der kan bemærkes symptomer på bloddyscrasier såsom bleg hud eller blå mærker. En omhyggelig evaluering af lymfeknuder (ikke kun dem i nakken, men dem under kravebenet og i dine armhuler) vil også blive udført.
Evaluering af blodceller
Den indledende evaluering af de fleste bloddyscrasier begynder med en undersøgelse af en blodprøve. En komplet blodtælling (CBC) vil give antallet af røde blodlegemer, hvide blodlegemer og blodplader til stede, og en forskel vil også indikere andelen af forskellige typer hvide blodlegemer i dit blod.
Et større antal end umodne hvide blodlegemer end normalt kan antyde en alvorlig infektion eller blodrelateret kræft.
Blodcelleindekser kan være meget nyttige til at lære mere om blodlegemer. For eksempel har små røde blodlegemer tendens til at blive set med jernmangelanæmi, mens røde blodlegemer har tendens til at være store med anæmi relateret til vitamin B12-mangel. Indeks inkluderer:
- Middel corpuscular volume (MCV)
- Gennemsnitlig corpuscular hæmoglobinkoncentration (MCHC)
- Fordeling af røde blodlegemer (RDW)
- Gennemsnitligt blodpladevolumen (MPV)
Et retikulocytantal kan være meget nyttigt ved evaluering af forskellige årsager til anæmi, for eksempel om det skyldes nedsat produktion af røde blodlegemer eller øget nedbrydning af et tilstrækkeligt antal celler.
En ekstremt vigtig test er en perifer blodudstrygning til morfologi. Denne test kan bemærke unormale fund i nogen af de typer blodceller eller tilstedeværelsen af celler, der ikke normalt findes i blodbanen.
Supplerende tests
Baseret på en CBC inkluderer andre tests, der kan anbefales:
- Hæmoglobinelektroforese for at lede efter thalassemier
- Jernundersøgelser, såsom serumjern, jernbindingsevne eller serumferritin
- Vitamin B12 og folinsyre niveauer
Evaluering af knoglemarv
En knoglemarvsbiopsi og aspiration kan give en masse information om knoglemarvets sundhed og er vigtig til diagnosticering af nogle typer leukæmi. Når der er mistanke om kræft, udføres yderligere tests (såsom biomarkørtest) på cellerne.
Koagulationsstudier
Hvis der er mistanke om en blødningsforstyrrelse, kan din læge have spor fra din historie og fysiske undersøgelse af, om du kan have en blodpladeforstyrrelse eller en anden type blødningsforstyrrelse.
Test til evaluering af blodpladefunktion kan omfatte blødningstid, et blodpladefunktionsassay og blodpladeaggregeringstest. Koagulationsundersøgelser kan omfatte protrombintid (og INR) og delvis tromboplastintid. Hvis der er mistanke om en koagulationsfaktorabnormalitet, udføres specifik test (såsom Von Willebrand-faktor-antigen).
Hvis din læge på den anden side har mistanke om, at dit blod koagulerer lettere end normalt, kan hun anbefale test såsom antiphospholipid-antistoffer, protein C-aktivitet, homocystein-niveauer og mere.
Behandling
Behandlingen af bloddykrasier afhænger af årsagen. Undertiden vil behandling af den underliggende tilstand alene være en løsning, mens andre gange skal en mangel på blodlegemer eller fravær af koagulationsfaktorer behandles direkte.
Ved svær anæmi kan en blodtransfusion være nødvendig, indtil den underliggende årsag kan løses. Blodpladetransfusioner kan være nødvendige for at stoppe eller forhindre blødning, hvis antallet af blodplader er meget lavt.
Med et meget lavt antal hvide blodlegemer kan det være nødvendigt med en medicin, der stimulerer produktionen af hvide blodlegemer (såsom Neulasta). Da de vigtigste komplikationer relateret til et lavt antal hvide er infektioner, er det afgørende at træffe foranstaltninger til at reducere infektionsrisikoen.
Bestemt er behandlinger, der hjælper blodproppen (i tilfælde af blødningsforstyrrelser) eller hjælper med at reducere risikoen for koagulation (med koagulationsforstyrrelser), vigtige. Ved blødningsforstyrrelser er der ofte brug for friskfrosset plasma og / eller erstatning for manglende koagulationsfaktorer.
Et ord fra Verywell
Hvis din læge mener, at du har bloddyskrasi, kan du føle dig ængstelig og ligefrem utålmodig. Diagnosticering af bloddyskrasi kan tage tid og ligner undertiden at sammensætte et stort puslespil (men uden billede).
Sørg for at stille mange spørgsmål, så du forstår, hvorfor der foretages anbefalede tests. Med en så forskelligartet række forhold og årsager tøver mange læger med at bringe alle muligheder op, især værste tilfælde. Alligevel udfylder vores sind nogle gange svar ved at gå direkte til disse muligheder.
At lære om din tilstand kan ikke kun hjælpe dig med at føle dig mere i kontrol over din rejse, men kan endda hjælpe dig med at huske vigtige symptomer, som ellers let kunne overses.