Pædiatrisk astma er en kronisk luftvejssygdom, hvor et barns bronkier (luftveje) bliver betændt og indsnævret, hvilket gør vejrtrækningen vanskelig. Mens det er almindeligt, kan astma hos børn være overraskende vanskeligt at diagnosticere.
Dette skyldes dels, at børn måske ikke er i stand til klart at formulere, hvordan de har det, men også fordi børn kan præsentere med både klassiske og mindre åbenlyse astmasymptomer.
KidStock / Getty ImagesTyper af pædiatrisk astma
Der er flere typer astma med forskellige symptomer og udløsere.
Nogle almindelige typer astma og astma-relaterede sygdomme diagnosticeret hos børn inkluderer:
- Allergisk astma: Klassiske astmasymptomer fremkaldes af noget, dit barn er allergisk over for, såsom pollen, støv, skimmel, skæl til kæledyr eller visse fødevarer. Allergien kan også forårsage nysen, kløende og vandige øjne, løbende næse eller nældefeber.
- Træningsinduceret bronchokonstriktion (EIB) *: Symptomer er forårsaget af dehydrering af luftvejene på grund af ændringer i vejrtrækningen under anstrengelse, især i kold luft. Symptomerne kan være klassiske eller også omfatte ondt i halsen, mavebesvær og nedsat udholdenhed.
- Host-variant astma: Nogle børns eneste astmasymptom er en tør hoste, der kan vække dem, komme op efter træning, blive værre i koldt og / eller tørt vejr eller forværres efter udsættelse for allergener. I nogle tilfælde kan dette være et tegn på tidlig astma, selvom kun ca. 30% af de personer, der er diagnosticeret med denne tilstand, fortsætter med at udvikle klassiske astmasymptomer.
Mens de er mindre almindelige hos børn, inkluderer andre mulige astmadiagnoser:
- Ikke-allergisk astma: Klassiske astmasymptomer kan udløses af ting, der irriterer luftvejene, herunder luftbårne irriterende stoffer (forurening, røg, dampe), syre refluks, koldt vejr, fugtighed, stress og luftvejsinfektioner.
- Natlig astma *: Klassiske symptomer afbryder ofte søvn og kan udløses af allergener eller ikke-allergifremkaldende stoffer i soveværelset, især når man sover med et åbent vindue. Nogle børn falder i søvn for hurtigt til at huske at vågne op, så det afslørende symptom er søvnighed i dagtimerne.
*EIB og natlig astma kan være enkeltstående diagnoser eller tilføjelser til en primær astmadiagnose.
Pædiatriske astmasymptomer
Børn oplever de samme klassiske astmasymptomer som voksne, forårsaget af indsnævring af bronchi (bronchokonstriktion) på grund af betændelse og en stigning i slimproduktion, herunder:
- Hvæsende vejrtrækning
- Hoste, der er værre med en virusinfektion, opstår under søvn eller tændes, mens de er aktive (især i koldt vejr)
- Stramhed i brystet
- Åndenød eller gispende efter ånde
Selvom det kan virke som hvæsen er ret ligetil, har mange forældre svært ved at genkende det. Jo yngre barnet er, jo sværere kan det være.
Forældre beskriver hvæsende lyd på forskellige måder:
- "Fløjtende lyd i brystet"
- "Høj lyd"
- "Raslende i brystet"
- "Lyst i brystet"
- "Knirkende"
- "Støjende vejrtrækning"
- "Kan ikke beskrive det, men jeg kan mærke det i ryggen"
Et barn kan også præsentere med mere subtile symptomer, der adskiller sig fra ovenstående, hvilket kan gøre diagnosen vanskelig.
Subtile astmasymptomer hos børn
Disse mere subtile symptomer kan være lette at overse eller tilskrive noget andet. Selvom det er rigtigt, at der er flere potentielle årsager til disse symptomer, er astma bestemt en af dem.
Hvis du bemærker disse hos dit barn, skal du gøre dem opmærksom på deres børnelæge:
- Langsom bedring fra åndedrætssygdom: Infektioner som influenza eller forkølelse kan udløse astma. Når dette sker, forstærkes hævelse og betændelse på grund af selve infektionen, hvilket gør genopretningen vanskeligere. Dette kan gøres endnu mere udfordrende, hvis lungevæv allerede er kompromitteret af astma. På grund af dette har personer med astma en højere risiko for at udvikle lungebetændelse efter en luftvejsinfektion.
- Træthed eller aktivitetsundgåelse: Du tror måske, at dit barn bare ikke er interesseret i at lege nogle gange. Men hvis de ikke ser ud til at deltage i, hvad deres jævnaldrende gør, kan det være, at de er trætte af symptomer, der forstyrrer deres søvn, eller at de har problemer med at trække vejret og ikke ved, hvordan de skal udtrykke det.
- Problemer med at spise: Hos et spædbarn kan de første symptomer på astma, du observerer, være dårlig fodring, især hvis de kæmper og griner, mens de prøver at spise. Det er let at tage fejl af dette på grund af ubesværet, manglende sult eller maveforstyrrelser.
Mens en voksen med astma måske siger: "Jeg har været hvæsende og hostet," er det mere sandsynligt, at et barn siger noget vagt som "Jeg har det ikke godt." Det betyder, at det er nødvendigt med detektivarbejde for at afgøre, om astma kan være i spil.
Hvornår skal du få hjælp
Lyt til din tarm og tal med dit barns børnelæge om alt, hvad der ikke virker helt rigtigt, selvom du eller dit barn ikke let kan give det et navn.
Hvæsen er især ikke normal og bør aldrig ignoreres. Kontakt en læge, hvis:
- Hvæsen er ny
- Hvæsen er ikke ny, men bliver værre
- Du er ellers bekymret for, hvad der sker med dit barn
Desværre kan en åndedrætssituation være den første indikation på, at dit barn har astma. Få straks behandling for dem, hvis:
- De stopper midt i sætningen for at få vejret
- Deres næsebor udvider næseborene, når de trækker vejret ind
- De bruger mavemuskler til at tvinge luft ind og ud
- Maven suges under ribbenene, når de indånder
- De er sløv
- Deres læber eller hud bliver blå
- De klager over ubehag i brystet eller vejrtrækningsbesvær, men der er ingen hvæsende lyd
Årsager
Anslået 6 millioner amerikanske børn har pædiatrisk astma. Eksperter er ikke sikre på, hvorfor nogle børn udvikler astma, når andre, der kan have de samme risikofaktorer, ikke har det. De formoder imidlertid, at flere faktorer er involveret:
- Genetik / familiehistorie, herunder forældre med astma og en genetisk tendens til at have allergi
- Eksponering for luftforurening, cigaretrøg eller andre miljøirriterende stoffer
- Luftvejsinfektioner i den tidlige barndom
Nogle eksperter har mistanke om, at visse virusinfektioner er mere tilbøjelige til at føre til astma end andre, men forskning tyder på, at det kan værenummeraf tidlige luftvejsinfektioner, et barn har - ikke selve viraerne - der øger sandsynligheden for astma hos børn.
Risikofaktorer
En bred vifte af risikofaktorer for pædiatrisk astma er blevet identificeret, men deres rolle i sygdommens udvikling forstås ikke fuldt ud. Nogle kendte risikofaktorer inkluderer:
- For tidlig / for tidlig fødsel: Babyer født før 33 ugers drægtighed er især tilbøjelige til at udvikle astma på grund af lungemodenhed. Selv dem, der er født i op til 38 ugers svangerskab, har en højere risiko for tilstanden end dem, der er født senere.
- Røgeksponering: At have en mor, der ryger eller udsættes for brugt røg under graviditeten, øger risikoen for, at et barn får astma, ligesom eksponering for brugt røg efter fødslen.
- Eksem: Børn, der har denne allergiske hudtilstand som babyer, er mere tilbøjelige til at blive diagnosticeret med astma senere.
- Allergier:Børn med allergier, der forårsager nysen eller tilstoppet eller løbende næse, er mere tilbøjelige til at få astma end børn uden næseallergi.
- Bronchiolitis: Forskning viser, at denne tilstand, som ofte skyldes for tidligt fødte babyer af respiratorisk syncytialvirus (RSV) og forkølelse, kan være forbundet med astma hos børn.
Baseret på dette, hvis du mener, at dit barn er i fare for astma, skal du være sikker på, at deres børnelæge er opmærksom på det.
Årsager og risikofaktorer for astmaDiagnose
Under dit barns udnævnelse vil lægen stille dig mange spørgsmål om din familiehistorie, barnets historie, symptomer, kendte udløsere og andre observationer, du har foretaget.
Hos børn under 4 eller 5 år er diagnostiske tests ofte til ringe hjælp; din børnelæge kan diagnosticere astma baseret på en fysisk undersøgelse og de oplysninger, du giver.
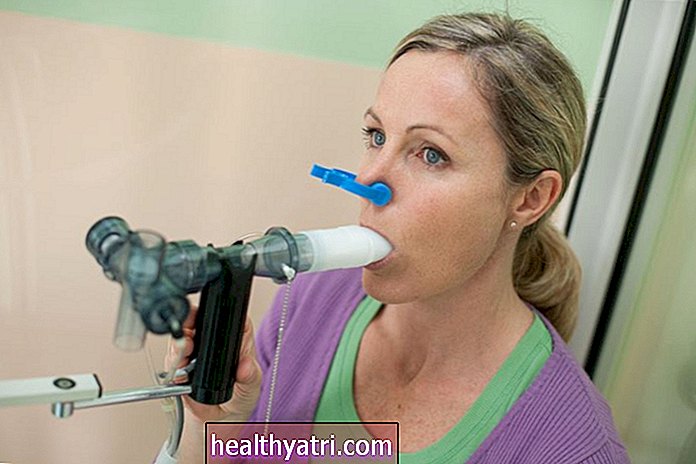
Hos børn i skolealderen kan diagnostiske tests omfatte røntgenundersøgelser på brystet og lungefunktionstest, der måler luftmængden i dit barns lunge, hvor hurtigt de kan trække vejret ud, og hvor godt ilt bevæger sig ind i blodbanen.
Dit barn kan også sendes til blodprøver og allergi-hudtest afhængigt af symptomer, mistanke om udløsere og indledende testresultater.
Nogle undersøgelser tyder på, at måling af mængden af visse organiske forbindelser, dit barn trækker vejret ud, kan være nyttigt til at stille en astmadiagnose. Dette er dog en nyere test, som din læge muligvis ikke har adgang til.
Hvordan astma diagnosticeresAstma sværhedsgrad
Astma-sværhedsgrader defineres som følger:
- Intermitterende: Symptomer to eller færre dage om ugen; ingen indflydelse på normal aktivitet
- Mild vedvarende: Symptomer mere end to dage om ugen; mindre begrænsninger på normal aktivitet
- Moderat vedvarende: Daglige symptomer; nogle begrænsninger for normal aktivitet
- Alvorlig vedvarende: Symptomer hele dagen; ekstreme begrænsninger af normal aktivitet
Den formelle diagnose inkluderer både typen og sværhedsgraden af dit barns astma. For eksempel mild vedvarende allergisk astma eller intermitterende hostevariant astma med EIB.
Din børnelæge eller astmaspecialist vil overveje begge disse faktorer, når de beslutter, hvilken behandlingsmetode der er bedst.
Hvordan astmasvigt påvirker behandlingenDifferentialdiagnoser
Mange børn, der hvæser, har ikke astma og har i stedet en virusinfektion. Dette er mere sandsynligt, hvis hvæsen ledsages af:
- Hoste
- Løbende næse
- Feber
Bronchioloitis fra RSV er især almindelig hos børn, især i det sene efterår, vinteren eller det tidlige forår.
En anden mulighed, især hos spædbørn, er reaktiv luftvejssygdom (RAD). Mange børn diagnosticeret med RAD får ikke astma. Men hvis de har flere hvæsende episoder med RAD, kan det være et tegn på, at astma har udviklet sig. Dette er mere sandsynligt, hvis de har hyppige infektioner, og forkølelse ser ud til at "gå på brystet", såvel som hvis de har en kronisk hoste, der bliver værre om natten.
Børn med cystisk fibrose kan hvæse, hoste og opleve åndenød, men de har generelt også dårlig vækst, hvilket ikke er typisk for astma.
Andre mulige årsager til hvæsen hos dit barn inkluderer:
- Gastroøsofageal reflukssygdom (GERD)
- Irritation fra brugt røg
- Fremmedlegeme i lungen (såsom et lille legetøj)
- Luftvejsinfektion
De første tests, som din læge udfører, afhænger af dit barns specifikke symptomer. Flere tests, herunder blodprøver og billeddannelse, kan udføres, da mulige årsager er udelukket.
Behandling
Målet med astmabehandling er altid at forhindre eller minimere symptomer og forværringer. Bortset fra forskelle på grund af alder er tilgangen til behandling af astma hos børn generelt den samme som for voksne astma.
At identificere og undgå udløsere, når det er muligt, er af største vigtighed; dog er det sjældent praktisk at undgå alle udløsere til enhver tid.
Den første astmabehandling, som dit barn sandsynligvis vil få, er en bronkodilatator - en redningsinhalator, der indeholder en hurtigvirkende inhalationsmedicin for at slappe af luftvejene og forbedre vejrtrækningen. Disse medikamenter er klassificeret som kortvirkende beta-agonister (SABA'er) og inkluderer:
- Albuterol, sælges under mærker som ProAir, Proventil og Ventolin
- Levalbuterol, sælges under varemærket Xopenex
Nogle mennesker tror fejlagtigt, at astmaanfald er forbeholdt dem med mere betydelige tilfælde. Det er rigtigt, at mere alvorlig astma involverer hyppigere forværringer, men børn med enhver type og sværhedsgrad kan opleve dem, når symptomerne øges. Som sådan er en redningsinhalator passende for alle med astma.
Du / dit barn skal altid have en redningsinhalator praktisk. Hvis dit barn går i skole, skal du tale med sygeplejersken om, hvorvidt der skal opbevares en sikkerhedskopi på kontoret.
Nebulisatorer og inhalatorer
Børn, der er for unge til at bruge en inhalator, især dem under 4 år, kan starte med en forstøver. Denne enhed gør medicin til en aerosol, som dit barn kan trække vejret ind gennem en maske. Du kan se tågen, så du ved, at dit barn får medicinen, hvilket er trøstende for nogle forældre.
For ældre børn vil en tørpulverinhalator (DPI) sandsynligvis blive anbefalet over en inhalator med afmålt dosis (MDI) på grund af brugervenlighed. Alligevel kan brug af en inhalator være en udfordring for børn, da det kræver dybe vejrtrækninger, der skal tages med medikamentets frigivelse.
En afstandsstykke kan hjælpe. Denne vedhæftning er placeret på inhalatoren og har et kammer, der kan fange medicinen, når den er frigivet. Dette giver barnet chancen for at aktivere inhalatoren ogdereftertræk vejret snarere end at skulle koordinere de to trin.
(Bemærk, at nogle børn under 4 år kan bruge en inhalator med ansigtsmaske i stedet for forstøverbehandlinger. Når de bliver ældre, kan de skifte til en inhalator med en afstandsstykke.)
Der er ingen bestemt alder, hvor et barn skal bruge en metode frem for en anden; det afhænger af, hvad dit barn er bedst i stand til at bruge hvornår. Alle disse muligheder er effektive, så længe de bruges korrekt.
Når dit barn er gammelt nok til at bruge en inhalator alene, skal du og din læge sørge for, at de er veluddannede om, hvordan og hvornår de skal bruge det.
Astmainhalatorer til børnLangtidsvirkende medicin
Hvis dit barn stadig har hyppige symptomer på trods af brug af en redningsmedicin, kan de også sættes på en langtidsvirkende controller. Mange af disse inhaleres, men nogle sirupper og andre formuleringer kan være tilgængelige for børn, der endnu ikke kan bruge en inhalator.
Disse medikamenter tages dagligt, uanset om der er symptomer.
Førstelinjemedicinsk medicin er inhalerede kortikosteroider. Hvis de ikke er tilstrækkelige, kan andre lægemidler tilføjes dem, eller dit barn kan blive brugt på en anden medicin eller en kombination af stoffer.
Mulige klasser af stoffer, hvis egnethed afhænger af dit barns alder og typen af astma, der behandles, inkluderer:
- Langtidsvirkende beta-agonister (LABA'er): Serevent (salmeterol), Foradil (formoterol)
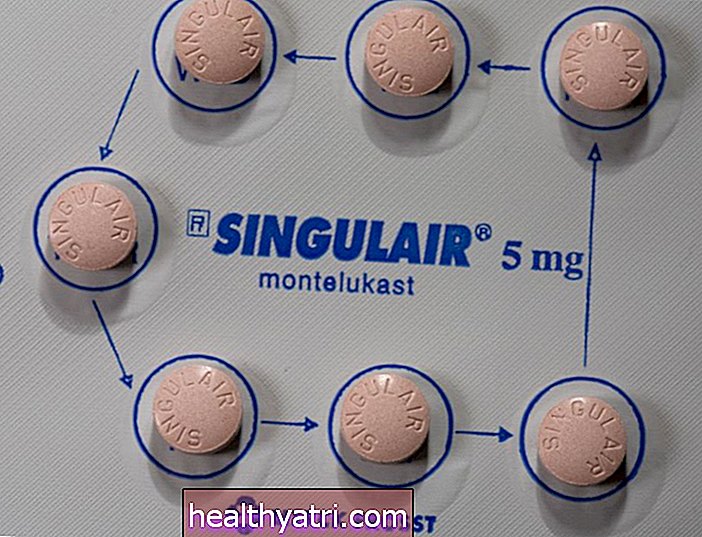
- Leukotrien-modifikatorer: Singulair (motelukast), Accolate (zafirlukast)
- Mastcellestabilisatorer: Intal / Gastocrom (cromolyn), Tilade (nedocromil)
- Biologiske / immunmodulatorer (til vanskelige kontroller): Dupixent (dupilumab), Xolair (omalizumab)
- Antihistaminer
Din læge vil også arbejde sammen med dig om en astmahandlingsplan, der giver dig instruktioner til håndtering af astmaanfald. Hvis din læge ikke tager dette emne op, skal du nævne det. Disse oplysninger skal deles med andre voksne, der er i regelmæssig kontakt med dit barn, såsom lærere, viceværter osv.
Hvis du har problemer med at få dit barns astma under kontrol ved hjælp af deres børnelæge, kan du bede om henvisning til en pædiatrisk pulmonolog eller allergolog.
En oversigt over astmabehandlingOvervågning
Et vigtigt aspekt ved behandling af astma er at overvåge, hvor effektive nuværende behandlinger er. For at dette skal fungere, skal du have åben kommunikation med både dit barn og deres læge.
Hvis dit barn er hos en allergolog eller pulmonolog, kan de få regelmæssige lungefunktionstest. Dette er dog ikke noget, som de fleste børnelæger har klar adgang til.
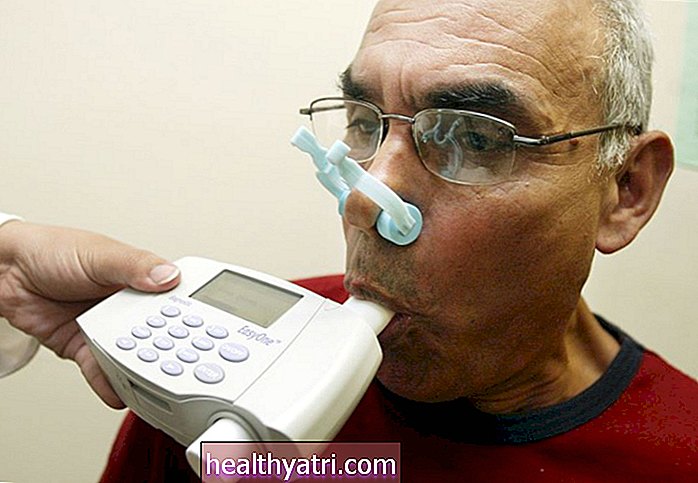
En peak flow meter kan hjælpe. Denne lille håndholdte enhed måler, hvor meget luft der udåndes, når dit barn blæser ind i det, og resultaterne kan markere, om astma i øjeblikket er godt kontrolleret.
Din læge kan give dig en måler eller anbefale, at du køber en. De er tilgængelige online, på apoteker og i medicinske forsyningsbutikker for mindre end $ 10. Monitorer med lav rækkevidde er tilgængelige for yngre børn.
Det anbefales, at måleren bruges dagligt, da den kan vise vejrtrækningsændringer i god tid, før et barn måske kan mærke dem. Registrer resultaterne og eventuelle fald i astmakontrol.
Din læge kan instruere dig om, hvornår dit barn skal bruge en redningsinhalator baseret på aflæsningerne, og hvornår de skal underrettes om ændringer. Peak flow-registreringen kan være det, der identificerer behovet for en justering i behandlingen.
Hvorfor og hvordan man måler Peak FlowTegn på dårlig astmakontrol
Tegn på, at dit barns astma ikke er velkontrolleret, inkluderer:
- Brug en redningsinhalator mere end to gange om ugen
- Vågner op med symptomer mere end to gange om måneden
- Brug for deres redningsinhalator genopfyldes mere end to gange om året
Prognose
Nogle mennesker udvikler astma i barndommen og har det i voksenalderen. Andre kan opleve symptomer i et par år og derefter "vokse ud af det." Uanset hvad kan korrekt diagnose og behandling hjælpe dem med at få en aktiv barndom og forhindre deres astma i at udvikle sig.
Selv i præemier, der mest sandsynligt har pædiatrisk astma, stopper ca. en fjerdedel af dem med symptomer efter 19 år.
Forebyggelse
Mange forældre spørger læger, om der er en måde at forhindre astma hos børn på. Der er ingen endelig måde, men et par ting kan hjælpe med at mindske deres risiko:
- Amning, muligvis på grund af indvirkning på genetisk ekspression, ændringer i mikrobiota i munden og tarmen eller immunsystemets fordele ved modermælk
- At gå i daginstitution, muligvis fordi eksponering for patogener i sådanne indstillinger hjælper med at opbygge et stærkt immunsystem
- En diæt rig på frugt og grøntsager, især en antiinflammatorisk diæt
- Omega-3 fedtsyrer i kosten, som sænker betændelsen
- D-vitamintilskud under graviditet og tidlig barndom, muligvis fordi D-vitamin spiller en rolle i lungeudvikling og immunfunktion
- Undgå tobaksrøg
- Reduktion af indendørs luftforurening
- Undgå fedme hos børn: Ekstra vægt kan fysisk begrænse vejrtrækningen og øge betændelsen, der kan påvirke astma.
- At få dem vaccineret, hvilket kan forhindre luftvejsinfektioner, der kan føre til astma
Nogle forventede mødre spekulerer på, om at spise eller undgå visse fødevarer under graviditeten kan forhindre deres babyer i at udvikle allergier og astma. Indtil videre er der nogle tidlige beviser for, at visse fødevarer i moderens kost kan påvirke risikoen. Fødevarer, der synes at være gavnlige, inkluderer:
- Kogte grønne grøntsager (moderat og højt indtag)
- Rå grøntsager (moderat og højt indtag)
- Æg (moderat indtag)
I mellemtiden ser det ud til, at et højt indtag af kød før og under graviditeten øger et barns risiko for hvæsen og allergi.
Et ord fra Verywell
Som forælder skal du vide:
- Dit barns udløsere og hvordan man undgår dem
- Hvilke lægemidler dit barn har brug for, og hvornår
- Sådan håndteres astmaanfald
- Sådan bruges en forstøver og / eller inhalator
- Sådan bruges en peak flow meter, og hvad resultaterne betyder
- Tegn på dårligt kontrolleret astma
Hvis du har brug for hjælp til at forstå dit barns behandlingsregime eller noget andet om deres tilstand, skal du spørge deres læge om undervisning i astmaundervisning i dit område. American Academy of Allergy, Asthma & Immunology tilbyder gode tip til at lære dit barn om deres tilstand.
.jpg)
















.jpg)