Immunterapi er en kræftbehandling, der bruger dit immunsystem til at bekæmpe ondartede celler. Begrebetimmunterapibruges faktisk bredt til en samling af forskellige behandlingsstrategier, der ændrer kroppens immunrespons eller bruger stoffer fremstillet af immunsystemet til at målrette kræftceller. Disse behandlinger er kendt som biologiske terapier.
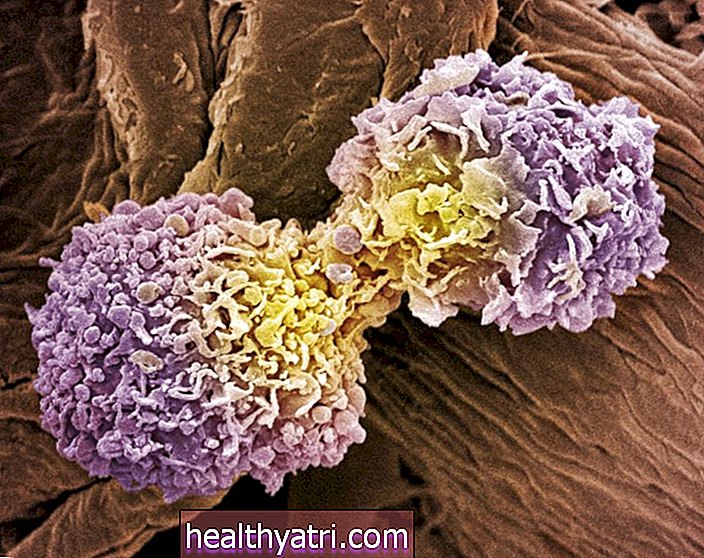
primipil / Getty ImagesSådan fungerer immunterapi
Teorien bag immunterapi er, at dit immunsystem allerede ved, hvordan man bekæmper kræft. Ligesom din krop er i stand til at identificere, mærke og montere et immunrespons mod bakterier og vira, der invaderer det, kan kræftceller også mærkes som unormale og elimineres af immunsystemet.
Begrebet immunterapi har eksisteret i lang tid. For et århundrede siden bemærkede en læge kendt som William Coley, at nogle patienter, når de var inficeret med en bakterie, syntes at bekæmpe deres kræft. En anden læge ved navn Steven Rosenberg krediteres med at stille spørgsmål om en immunsystembaseret tilgang til kræft.
I sjældne tilfælde kan kræft løse sig selv uden behandling. Denne spontane remission eller regression af kræft er blevet dokumenteret, selvom det er meget sjældent. Dr. Rosenbergs teori var, at hans patients immunsystem havde angrebet og ryddet kræften.
Mens der er mange forskellige typer immunceller og molekylære veje, der resulterer i fjernelse af kræftceller, er de "store kanoner" i kampen mod kræft T-celler (T-lymfocytter) og naturlige dræberceller.
Immunsystemet skal udføre flere opgaver for at målrette kræftceller. Enkelt sagt inkluderer disse:
- Overvågning: Immunsystemet skal først finde og identificere kræftceller. (En analogi vil være en skovbrugsarbejder, der går gennem skoven og leder efter syge træer.)
- Mærkning: Når vores immunsystem er opdaget, skal det markere eller mærke kræftceller til destruktion. (Beslægtet med skovarbejderen, der mærker problematiske træer med spraymaling.)
- Signalering: Når kræftceller er markeret, skal immunceller slå alarm og tiltrække kræftbekæmpende celler til regionen. (Tænk på den skovbrugsarbejder, der nu kalder på deres besætning.)
- Slåskamp: Når ovenstående opstår, angriber og fjerner T-celler og naturlige dræberceller kræftceller fra kroppen (ligesom arbejderne skærer ned og trækker de syge træer væk).
Naturligvis er immunceller ikke nok til at tage sig af kræft helt alene. Hvis de var, ville kræft ikke være dødelig.
Mange kræftformer er i stand til at unddrage sig eller forklæde sig, så din krop ikke genkender dem som en trussel. Kræftceller kan skjule sig ved:
- Mindsker ekspressionen af antigener på cellernes overflade
- Producerer molekyler, der undertrykker immunresponset
- Forårsager nærliggende ikke-kræftceller til at udskille stoffer, der reducerer immunsystemets effektivitet. Denne tilgang kaldes "at ændre mikromiljøet", området omkring kræftcellerne.
Immunterapi medicin bruger en række funktioner for at hjælpe immunsystemet med at finde og målrette kræftceller en gang for alle. De inkluderer:
- Hjælper immunsystemet med at genkende kræft
- Aktivering og forstærkning af immunceller
- Forstyrrer kræftcellens evne til at skjule sig (afmaskering)
- Forstyrrer mikromiljøet af kræftceller ved at ændre kræftcellesignaler
- Brug af immunsystemets principper som skabelon til design af kræftlægemidler
Hvordan immunterapi adskiller sig fra andre kræftbehandlinger
I modsætning til mange fremskridt inden for onkologi, der bygger på tidligere behandlinger, er immunterapi for det meste en helt ny måde at behandle kræft på (ikke-specifikke immunmodulatorer, såsom interferon, har eksisteret et par årtier).
Sammenlignet med mange andre behandlinger:
- Nogle immunterapibehandlinger fungerer muligvis på tværs af kræftformer (for eksempel melanom og lungekræft).
- Nogle af disse behandlinger fungerer muligvis for de mest avancerede og sværest at behandle kræftformer (f.eks. Avanceret lungekræft eller kræft i bugspytkirtlen).
- Nogle tilfælde kan have varige resultater - hvad onkologer omtaler som et holdbart svar. De fleste kræftbehandlinger til solide tumorer, såsom kemoterapi, og lægemidler, der er målrettet mod specifikke genetiske ændringer i kræftceller, er begrænsede; kræftceller bliver til sidst resistente over for behandlingen.
Et kræftgennembrud
Immunterapi blev udnævnt til årets kliniske kræftfremgang i 2016 af American Society of Clinical Oncology. For dem, der lever med kræft, er dette felt sammen med fremskridt inden for behandlinger som målrettet terapi grunde til at føle en følelse af håb - ikke bare for fremtiden, men for i dag.
Typer
Du har måske hørt immunterapi beskrevet som en behandling, der "styrker" immunsystemet. Disse behandlinger er faktisk meget mere komplekse. Metoder, der i øjeblikket er godkendt eller evalueret i kliniske forsøg, inkluderer følgende.
Monoklonale antistoffer (terapeutiske antistoffer)
Monoklonale antistoffer virker ved at gøre kræftceller til et mål og er blevet brugt i mere end 20 år, især til nogle typer lymfom.
Terapeutiske eller monoklonale antistoffer er "menneskeskabte" antistoffer designet til at angribe kræftceller snarere end mikroorganismer. De binder sig til antigener (proteinmarkører) på overfladen af kræftceller og markerer i det væsentlige dem. Når kræftcellerne er mærket så, ved andre celler i immunsystemet at ødelægge dem.
En anden type monoklonalt antistof kan i stedet binde sig til et antigen på en kræftcelle for at blokere et vækstsignal fra at nå en receptor. Når dette sker, kan vækstsignalet ikke få den adgang, det har brug for for at fortælle kræftcellen at dele sig og vokse.
Medicin, der leverer monoklonale antistoffer, inkluderer:
- Avastin (bevacizumab)
- Herceptin (trastuzumab)
- Rituxan (rituximab)
- Vectibix (panitumumab)
- Erbitux (cetuximab)
- Gazyva (obinutuzumab)
En anden type monoklonalt antistof er et bispecifikt antistof. Disse antistoffer binder til to forskellige antigener. Den ene mærker kræftcellen, og den anden arbejder på at rekruttere en T-celle og bringe de to sammen. Et eksempel er Blincyto (blinatumomab).
Konjugerede monoklonale antistoffer
De monoklonale antistoffer ovenfor fungerer alene, men antistoffer kan også være bundet til et kemoterapimedicin, et toksisk stof eller en radioaktiv partikel i en behandlingsmetode kaldet konjugerede monoklonale antistoffer.
Ordet konjugeret betyder "vedhæftet." I denne situation leveres en vedhæftet "nyttelast" direkte til en kræftcelle. Ved at have et antistof bundet til et antigen på en kræftcelle og levere behandlingen direkte til kilden, kan der være mindre skade på sundt væv.
Nogle lægemidler i denne kategori godkendt af U.S. Food and Drug Administration (FDA) inkluderer:
- Kadcyla (ado-trastuzumab)
- Adcetris (brentuximab vedotin)
- Zevalin (ibritumomab tiuxetan)
- Ontak (denileukin difitox)
Immunkontrolhæmmere
Immunsystemet har kontrol og balance, så det ikke overpresterer eller underpresterer. For at forhindre førstnævnte - som kan forårsage en autoimmun sygdom som leddegigt - er der hæmmende kontrolpunkter langs immunvejen, der fungerer som bremser for at bremse en bil.
Men som sagt kan kræftceller være vanskelige og vildledende. En måde, de gør dette på, er via kontrolpunktproteiner, de stoffer, der undertrykker eller bremser immunsystemet. Da kræftceller stammer fra normale celler, har de evnen til at fremstille disse proteiner - nogle finder bare en måde at bruge dem unormalt for at undslippe påvisning. Som et resultat ender proteinernesmækkebremserne på immunsystemet.
Immunkontrolhæmmere for at bekæmpe dette. De kan binde sig til disse kontrolpunktproteiner og frigøre bremserne, så immunsystemet kan komme tilbage i arbejde og bekæmpe kræftcellerne.
Eksempler på kontrolpunkthæmmere, der i øjeblikket anvendes, inkluderer:
- Opdivo (nivolumab)
- Keytruda (pembrolizumab)
- Yervoy (ipilimumab)
Forskning undersøger nu fordelene ved at kombinere to eller flere lægemidler i denne kategori. For eksempel viser brugen af PD-1 og CTLA-4-hæmmere (Opdivo og Yervoy) lovende.
Det er vigtigt at bemærke, at disse terapier kan overlappe hinanden. For eksempel kan en medicin, der anvendes som en kontrolpunktsinhibitor, også være et monoklonalt antistof.
Adoptiv celleoverførsel
En af grundene til, at immunsystemet ikke bekæmper store tumorer, er, at det simpelthen er overvældet. Tænk på at have 10 soldater i frontlinjen, der går mod 100.000 modstandere.
Adoptive celleoverførselsbehandlinger styrker din forsvarsstyrke. Læger fjerner først dine T-celler fra regionen omkring din tumor. Når dine T-celler er samlet, dyrkes de i laboratoriet. Efter at de har formået sig tilstrækkeligt, injiceres de derefter tilbage i din krop.
Denne behandling har resulteret i en kur mod nogle mennesker med melanom.
BIL T-celleterapi
BIL-T-cellebehandling kan opfattes som et immunsystem "tune up". CAR står for kimær antigenreceptor; kimærisk betyder "sammenføjet." I denne terapi indsamles dine egne T-celler og modificeres derefter til at udtrykke en CAR.
Denne receptor gør det muligt for dine T-celler at fæstne sig til receptorer på overfladen af kræftceller for at ødelægge dem. Med andre ord hjælper det dine T-celler med at genkende kræftcellerne.
2:35BIL T-celleterapi
To CAR T-celleterapier har fået FDA-godkendelse, Yescarta og Kymriah.
- Yescarta (axicabtagene ciloleucel) er en kimær antigenreceptor (CAR) T-cellebehandling og bruges til at behandle voksne med visse typer stort B-celle lymfom, som ikke har reageret på eller som er tilbagefald efter mindst to andre former for behandling.
- Kymriah (tisagenlecleucel) anvendes til både pædiatriske og voksne patienter med tilbagefald eller ildfast akut lymfoblastisk leukæmi og til voksne patienter med visse typer tilbagefald eller ildfast stor B-celle lymfom efter to eller flere linjer med systemisk behandling.
Kræftbehandlingsvacciner
Kræftvacciner er immuniseringer, der starter immunforsvaret mod kræft. Du kan høre om vacciner, der kan hjælpe med at forhindre kræft, såsom hepatitis B og HPV, men kræftbehandlingsvacciner bruges med et andet mål: at angribe en kræft, der allerede er til stede.
Når du er immuniseret mod f.eks. Stivkrampe, udsættes dit immunsystem for en lille mængde inaktiveret stivkrampetoksin. Når du ser dette, genkender din krop det som fremmed, introducerer det til en B-celle (B-lymfocyt), som derefter producerer antistoffer. Hvis du udsættes for stivkrampe senere, er dit immunsystem primet og klar til at angribe.
Tilgangen her er ens: Kræftvacciner kan fremstilles ved hjælp af enten tumorceller eller stoffer, de producerer.
Et eksempel på en kræftbehandlingsvaccine, der anvendes i USA, er Provenge (sipuleucel-T) til prostatacancer. Kræftvacciner testes i øjeblikket for flere kræftformer samt for at forhindre gentagelse af brystkræft.
Med lungekræft er to separate vacciner - CIMAvax EGF og Vaxira (racotumomab-alun) - undersøgt på Cuba for ikke-småcellet lungekræft. Disse vacciner, der har vist sig at øge progressionsfri overlevelse hos nogle mennesker med ikke-småcellet lungekræft, begynder også at blive undersøgt i USA.
Afhængig af behandlingen kan lægemidler til immunterapi administreres intravenøst, oralt, topisk (creme) eller intravesisk (i blæren).
Onkolytiske vira
Anvendelsen af onkolytiske vira er blevet omtalt analogt som "dynamit for kræftceller." Når mange tænker på vira, tænker de normalt på noget dårligt. Virus såsom forkølelse inficerer kroppen ved at komme ind i celler, formere sig og til sidst få cellerne til at sprænge. Onkolytiske vira bruges til at "inficere" kræftceller. I dette tilfælde kan denne progression af begivenheder være gavnlig.
Disse behandlinger ser ud til at virke på få måder. Ud over ovenstående frigiver de også antigener i blodbanen, der tiltrækker flere immunceller til at komme og angribe.
Talimogene laherparepvec (T-VEC eller Imlygic) er den første FDA-godkendte oncolytiske virus. Denne virus kan angribe både kræft og normale celler, men i modsætning til kræftcellerne er de normale celler i stand til at overleve.
Cytokiner (immunsystemmodulatorer)
Immunsystemmodulatorer er en form for immunterapi, der har været tilgængelig i mange år. Disse behandlinger kaldes ikke-specifik immunterapi. Med andre ord arbejder de for at hjælpe immunsystemet med at bekæmpe enhver indtrængende, herunder kræft.
Disse immunregulerende stoffer - cytokiner, herunder både interleukiner (IL'er) og interferoner (IFN'er) - fremhæver immuncellernes evne til at bekæmpe kræft.
Eksempler inkluderer IL-2 og IFN-alfa, der anvendes til nyrekræft og melanomer, blandt andre kræftformer.
Adjuverende immunterapi
Bacillus Calmette-Guerin (BCG) vaccinen er en form for adjuverende immunterapi, der i øjeblikket er godkendt til behandling af kræft (adjuvansbetyder noget, der styrker kroppens immunrespons på en indtrængende). Det bruges i nogle dele af verden som beskyttelse mod tuberkulose, selvom det også med succes er blevet brugt til behandling af blærekræft.
I stedet for at blive givet som en immunisering injiceres vaccinen i blæren, hvor den frembringer et kræftbekæmpende respons.
Bivirkninger
Fordi immunterapi adresserer kræft specifikt, håbede forskere, at disse behandlinger ville have færre bivirkninger end traditionelle kemoterapi-lægemidler. Som alle kræftterapier kan immunterapi medicin medføre bivirkninger, der varierer afhængigt af kategorien immunterapi såvel som de specifikke lægemidler. De kan være milde til svære.
Nogle bivirkninger inkluderer:
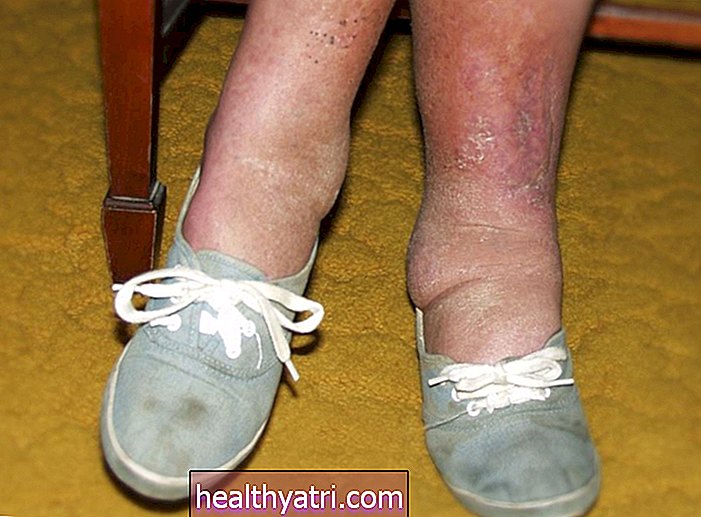
- Hudreaktioner: Hud kan være følsom over for sollys. Rødme, blærer og kløe kan være almindelig; brud på huden ved at ridse kan forårsage en infektion. Fingre er især modtagelige for irritation med blærer og revner mulig ved fingerspidserne og omkring neglene.
- Influenza-lignende symptomer: Feber, kvalme, kropssmerter
- Inflammatoriske tilstande: Tykktarmen, lungerne og hjertemusklen kan være modtagelige for irritation - et tegn på en overaktiv immunrespons.
- Muskelsmerter
- Stakåndet
- Hjertebanken
- Ødem (vandretention) og vægtøgning
Kontraindikationer
Fordi immunterapi er så ny, findes der endnu ikke klinisk forskning, der med sikkerhed indikerer, hvem der ikke skal modtage den til kræftbehandling på grund af farlige eller livstruende bivirkninger. Men læger lærer.
For eksempel kan immunterapi øge risikoen eller sværhedsgraden af tuberkulose, men disse tilfælde har været utroligt sjældne. I et andet tilfælde udviklede en 47-årig kvinde spontant type 1-diabetes hos voksne tre uger efter at have modtaget en enkelt immunterapibehandling. Men igen var dette et isoleret tilfælde.
Hvis der gives tid til ordentlig forskning og observation, vil almindelige kontraindikationer, hvis der er nogen, komme i fokus i de kommende år.
Et ord fra Verywell
Faget immunterapi er spændende, men det er i sin barndom, og der er meget, der stadig er at lære. Det er vigtigt at anerkende nogle af begrænsningerne ved immunterapi på dette udviklingsstadium.
Når det er sagt, har nogle patienter fået positive resultater. Hvis du modtager en kræftdiagnose, vil din onkolog være i stand til at afgøre, om du måske er kandidat til immunterapi, og i så fald hvilken slags.