Scleromalacia perforans er en sjælden, men alligevel alvorlig form for skleritis, en inflammatorisk sygdom, der påvirker den hvide ydre belægning af øjet, kaldet sclera. Også kendt som nekrotiserende skleritis uden betændelse, er scleromalacia perforans generelt asymptomatiske (uden symptomer), men kan forårsage smertefri øjenirritation og rødme. Over tid kan scleromalacia perforans dog få det indre øjetryk til at stige unormalt, hvilket fører til synsforstyrrelser og i meget sjældne tilfælde spontant brud i øjet.
Kreative RF / Getty ImagesScleromalacia perforans ses mest hos ældre mennesker med langvarige autoimmune sygdomme, såsom reumatoid arthritis. Hvis plettet tidligt, kan scleromalacia perforans behandles med immunsuppressive midler og antiinflammatoriske lægemidler, selvom reaktionen på behandlingen i bedste fald er variabel.
Symptomer
Hos de fleste er scleromalacia perforans fuldstændig asymptomatiske og genkendes kun af udviklingen af gullige eller gråfarvede pletter eller knuder på scleraen (typisk i begge øjne).Mennesker med sygdommen klager ofte over øjenrødme, tørhed og irritation, men ellers oplever de ikke noget synstab.
Efterhånden som sygdommen skrider frem, kan knuderne dog medføre, at underliggende væv dør, en tilstand kaldet skleral nekrose. Med tiden begynder sclera-vævet at adskille sig og kaste sig, hvilket efterlader det underliggende vaskulære lag i øjet (kaldet uvealvævet) udsat.
Når dette sker, kan scleromalacia perforans manifestere sig med en kaskade af øjenproblemer, herunder:
- Astigmatisme (ændringer i øjenformen)
- Staphyloma (buler ved det svage punkt i øjeæblet)
- Fremre uveitis (betændelse i det midterste lag i øjet, kaldet uvea)
- Katarakt (uklarhed i øjet)
- Glaukom (øget indre øjetryk)
Nogle af disse komplikationer, såsom grå stær og glaukom, opstår som et resultat af langvarig kortikosteroid brug hos mennesker med autoimmune sygdomme.
Cirka 60% af mennesker med scleromalacia perforans vil opleve en vis grad af synstab.
I ekstremt sjældne tilfælde kan udtynding af øjenlagene forårsage spontan brud på øjeæblet, kaldet global perforering. Selvom dette mest ses hos mennesker med svær glaukom, kan det også meget sjældent forekomme med kun mindre traumer på grund af sårbarheden i det tyndere øjenvæv.
Hvis det ikke behandles korrekt, kan global perforering hos mennesker med scleromalacia perforans ikke kun resultere i blindhed, men også et tab af øjet.
Årsager
Scleromalacia perforans ses mest hos ældre kvinder med langvarig reumatoid arthritis (en autoimmun form for arthritis). Andre autoimmune tilstande tæt knyttet til sygdommen inkluderer ankyloserende spondylitis, lupus, gigt og granulomatose med polyangiitis.
Årsagen til scleromalacia er stadig ukendt, men antages at være resultatet af den gradvise ophobning af immunkomplekser i øjet. Immunkomplekser er unormale klynger af molekyler forårsaget af binding af autoimmune antistoffer til antigener i væv (i dette tilfælde scleralt væv).
Opbygningen af immunkomplekser kan forårsage strukturelle ændringer i sclera såvel som den gradvise obstruktion af små blodkar i det underliggende choroid. Det er den permanente obstruktion af disse kar, der forårsager vævsdød.
Selvom scleromalacia perforans i vid udstrækning anses for at være en ældre persons sygdom, antyder den langsomme progression af lidelsen parret med manglen på bemærkelsesværdige symptomer, at den kan starte langt inden 50 år.
Mindre almindeligt er scleromalacia perforans forbundet med infektioner og tilstande, der direkte skader sclera, herunder herpes zoster ophthalmicus, okulær syfilis og graft-versus-host sygdom (GvHD).
Diagnose
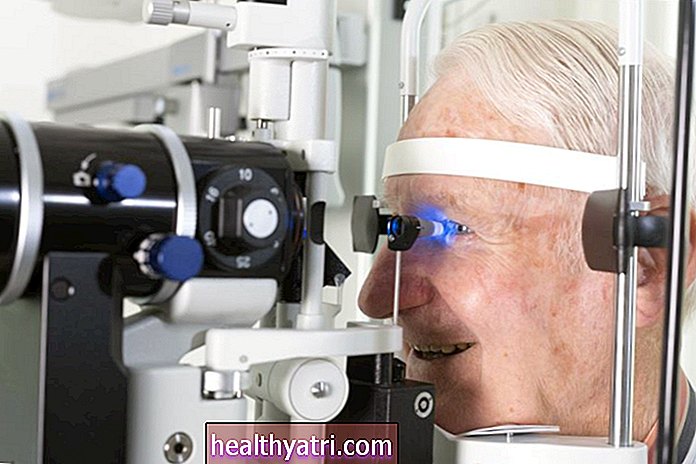
Scleromalacia perforans ses mest af et familiemedlem, når man ser sig selv i spejlet eller under en rutinemæssig øjenundersøgelse. De gullige eller grålige pletter kan undertiden vige for en blålig sort udbulning, da skleriet af sklervæv afslører det underliggende koroidale lag.
Scleromalacia perforans kan diagnosticeres af en øjenlæge med kombinationen af en fysisk undersøgelse af øjet og en spaltelampe (et mikroskop, der visualiserer det indre af øjet med en lysstyrke med høj intensitet). Spaltelampen afslører generelt en reduktion i antallet og størrelsen af blodkar på bagsiden af øjet, hvilket giver vævene et næsten porcelæn-hvidt udseende.
I de fleste tilfælde kan scleromalacia perforans diagnosticeres ud fra kliniske symptomer alene, især hvis der har været en langvarig historie med autoimmun sygdom.
Lab-tests
Hvis årsagen er usikker, kan der udføres blodprøver for at udelukke andre mulige årsager. Disse inkluderer et antal hvide blodlegemer, C-reaktivt proteintest og erythrocytsedimenteringshastighed (ESR). Forhøjede niveauer af nogen af disse antyder, at en infektion eller inflammatorisk proces er involveret, hvoraf ingen iboende er forbundet med scleromalacia perforans.
På den anden side, hvis en person med symptomer på scleromalacia perforans ikke har nogen historie med autoimmun sygdom, bør der udføres en serum autoantistofskærm for at afgøre, om en udiagnosticeret autoimmun lidelse er involveret.
Der er ingen blodprøver, der kan diagnosticere scleromalacia perforans.
Billedstudier
Nogle gange kan der bestilles en computertomografi (CT), hvis en øjenundersøgelse ikke giver tilstrækkelig dokumentation for sygdommen. Scanningen afslører normalt forkalkningsområder (kalkaflejringer), hvor sklervæv er blevet kaste og udtyndet.
Fluorescein-angiografi, en teknik, der bruges til at kortlægge blodkar med et injiceret fluorescerende farvestof, kan hjælpe med at bestemme, om der er permanent vaskulær obstruktion, eller om tilstanden kun er midlertidig.
Behandling
Behandlingen af scleromalacia perforans kan være udfordrende, især da det normalt kun diagnosticeres, når sygdommen er fremskreden, og der er allerede opstået uoprettelig skade på øjnene. Alligevel kan visse behandlinger bremse eller stoppe sygdommens progression.
Almindeligt anvendte behandlinger og procedurer inkluderer følgende.
- Ikke-steroide antiinflammatoriske lægemidler (NSAID'er): Selvom scleromalacia perforans er ikke-inflammatorisk, er mange af årsagerne og komplikationerne af sygdommen inflammatoriske. NSAID'er som Advil (ibuprofen), Ocufen (flurbiprofen) og Tivorbex (indomethacin) er blandt de lægemiddelindstillinger, der ofte bruges.
- Immunomodulatorer: Fordi scleromalacia perforans i vid udstrækning er drevet af autoimmunitet, kan immunmodulatorer bruges til at dæmpe den autoimmune respons og forhindre sygdomsprogression. Valgmuligheder inkluderer Cytoxan (cyclophosphamid), methotrexat, Imuran (azathioprin) og CellCept (mycophenolatmofetil) såvel som biologiske lægemidler som Enbrel (etanercept), Remicade (infliximab), Rituxan (rituximab) og Kineret (anakinra).
- Aktuelle stoffer: Scleromalacia perforans er kendetegnet ved tørhed i øjnene, rødme og irritation og har generelt fordele ved at smøre øjendråber. Nogle læger ordinerer natriumversenat øjendråber for at forhindre forringelse af kollagen i sclera og langsom udgydelse (skønt de faktiske fordele ved behandlingen forbliver ukendte). Det samme gælder topisk cyclosporin A.
- Scleral transplantatoperation: I det sjældne tilfælde, hvor global perforering opstår, kan der udføres kirurgi for at lappe det briste område med scleralt væv fra en transplantationsdonor. Fordelene ved operationen skal afvejes mod mulige konsekvenser i betragtning af den øgede risiko for yderligere nekrose og udtynding.
Prognose
Som med behandlingen af scleromalacia perforans kan sygdommens prognose variere enormt, informeret om alt fra en persons alder og generelle helbred til de mange risikofaktorer, der påvirker astigmatisme, grå stær, glaukom og andre øjenlidelser. De fleste mennesker med komplikationer på et senere tidspunkt vil opleve en gradvis nedsættelse af synet på grund af astigmatisme.
Sandsynligvis er den større bekymring den underliggende autoimmune lidelse, der driver sygdommen. Ofte er progressionen af scleromalacia perforans et signal om, at den underliggende sygdom også skrider frem.
Et sådant eksempel er reumatoid arthritis, hvor akkumulering af immunkomplekser i hele kroppen kan føre til reumatoid vaskulitis (betændelse og indsnævring af blodkar). Symptomatisk scleromalacia perforans går ofte forud for reumatoid vaskulitis og kan tjene som et rødt flag for svær sygdom.
Hvis de ikke behandles med immunmodulatoriske lægemidler, vil mellem 36% og 45% af mennesker med skleritis og reumatoid arthritis dø inden for tre år (sammenlignet med kun 18% af mennesker med kun reumatoid arthritis). Dødsårsagen er normalt den vaskulitis, der er fælles for begge tilstande.
Et ord fra Verywell
Scleromalacia perforans er en sjælden, men alvorlig tilstand, især hos ældre voksne, der allerede har en øget risiko for synstab. Som med de fleste sygdomme er tidlig påvisning af scleromalacia perforans forbundet med bedre resultater.
Som sådan bør du aldrig ignorere misfarvning af det hvide i øjnene eller betragte dem som en "normal del af aldring." Få dem tjekket af en øjenlæge (snarere end en optiker eller optiker), selvom du ikke har nogen risikofaktorer for sygdommen, såsom ældre alder, kvindeligt køn eller autoimmun sygdom.