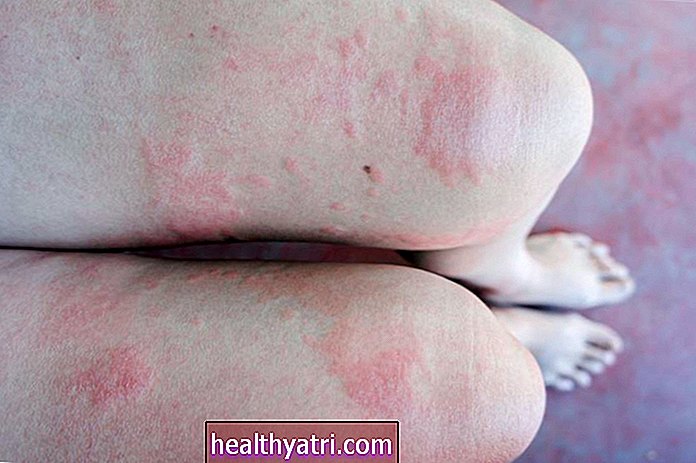
Der er ingen kur mod atopisk dermatitis (eksem), men der er behandlinger, der kan hjælpe med at håndtere denne almindelige inflammatoriske hudtilstand. Mildt eksem kan ofte kontrolleres med blødgørende fugtighedscreme og over-the-counter hydrocortison cremer. Moderat til svære tilfælde kan kræve receptpligtig medicin og specialterapi. Uanset sygdomsstadiet er selvpleje vigtig for at lindre aktuelle symptomer og forhindre fremtidige episoder sammen med hudinfektioner.
Eksem kan være svært at håndtere, så mange patienter finder behovet for at prøve forskellige behandlingsmuligheder eller endda ændre deres behandlingsregime over tid. Din læge kan hjælpe dig med at guide dig og vil sandsynligvis bruge en trinvis tilgang og se, om nogle muligheder virker, før du prøver andre, der kan have flere risici.
I nogle tilfælde kan det være nødvendigt med andre specialister - som hudlæge, allergiker eller ernæringsekspert - for at låse den rigtige kombination af behandlinger op for dig som person.
GARO / Getty Images
Hjemmemedicin og livsstil
Eksem kan udløses eller forværres af ting, du er følsom over for (som pollen eller visse fødevarer eller en ændring i vejret - koldt vejr er ofte en udløser) såvel som ting du gør (som at ridse eller blive stresset). Valg af livsstil og personlig pleje spiller en central rolle i din evne til at forhindre eller håndtere akutte episoder med eksem, kaldet blusser.
Undgåelse af udløsere
Der er en bred vifte af udløsere, der kan igangsætte en eksemflare. Disse kan variere fra person til person og kan omfatte:
- Stress
- Meget tør hud
- Sæber og rengøringsmidler til husholdninger
- Dufte
- Fødevareallergener
- Metaller, især nikkel
- Cigaret røg
- Koldt, tørt vejr
- Varmt, fugtigt vejr
- Forkølelse og influenza
- Slibestoffer, især uld og polyester
- Antibakterielle salver som neomycin og bacitracin
Desværre er det ofte svært at vide, hvilke udløsere der forårsager dine blusser. Hvis dette er tilfældet for dig, kan du eventuelt føre en udløserdagbog for at registrere eksponeringer for mistænkte udløsere, især når dit eksem begynder at blusse.
At undgå udløsere er ofte lettere sagt end gjort. Det indebærer buy-in fra din familie og et klart sæt regler for at undgå utilsigtede eksponeringer. Dette inkluderer læsning af ingrediensetiketter, hvis du har følsomhed, klæder dig passende til vejret og bruger stresshåndteringsteknikker for at reducere din risiko for blusser.
Hudrensere og kropsvask
Hvis du har eksem, er en af de værste ting, du kan gøre, at vaske med traditionelle bar sæber. De er ikke kun hårde, men kan fjerne mange af hudens naturlige olier (kendt som en naturlig fugtighedsfaktor eller NMF), der er beregnet til at beskytte den.
Vælg en eksemvenlig sæbe eller sæbe, der er designet specielt til tør, følsom hud. Der er et stadigt voksende sortiment til rådighed i butikshylderne, hvoraf det bedste bærer acceptstemplet fra National Eczema Association.
For spædbørn, småbørn og små børn kan du vælge at undgå renseprodukter og kun vælge almindelige vandbade. Ældre børn, teenagere og voksne kan også drage fordel af at sæbe hænder, armhuler og lysken frem for hele kroppen.
Antibakterielle geler er ideelle til rengøring af hænder, da alkoholbasen ikke binder med NMF.
"Soak and Seal" bade
Vand fordamper konstant fra de dybere lag i huden, en virkning kendt som transepidermalt vandtab (TEWL). Når du overmætter huden forstærkes denne effekt, der trækker endnu mere vand ud og efterlader den tæt og tør.
For mennesker med eksem er disse bekymringer mere end kosmetiske. Selvom badning klart er gavnligt - at løsne hudvægte og reducere kløe - skal det udføres sikkert i det, der er kendt som "blødgør og forsegler" -teknikken. At gøre dette:
- Tegn et lunkent (ikke varmt) bad, og blød i ikke mere end 10 minutter.
- Brug et mildt rengøringsmiddel i stedet for hård sæbe.
- Undgå at skrubbe.
- Håndklæde forsigtigt ved at blotte (ikke gnide) huden.
- Anvend aktuelle medicin, du muligvis bruger.
- Påfør fugtighedscreme, mens huden stadig er fugtig og porøs.
- Lad fugtighedscremen absorbere i flere minutter, før du klæder dig på.
Hvis du oplever en alvorlig bluss, kan det være en god idé at undgå rensemidler helt og bare bruge vand.
Blegemiddelbade
Hvis dit eksem er alvorligt, kan et fortyndet blegemiddelbad to gange ugentligt hjælpe med at kontrollere symptomerne, især hvis du har tilbagevendende hudinfektioner. Selvom forskningen stadig er opdelt på dens effektivitet, betragtes et blegemiddelbad generelt som sikkert og kan hjælpe med at neutralisere bakterier og andre infektiøse stoffer på huden.
Et blegemiddelbad kan laves med 1/4-kop til 1/2-kop 5% husholdningsblegemiddel til 40 liter lunkent vand. Du bør ikke bløde i mere end 10 minutter og fugte straks efter skylning og håndklæde. Nedsænk aldrig dit hoved i et blegemiddelbad, og skyl straks øjnene, hvis du får vand i dem.
Et blegemiddelbad må aldrig bruges til børn uden din børnelæge godkendelse. Mennesker med svær revner vil måske undgå blegebade, da de kan være smertefulde, hvis huden er brudt.
Soleksponering
Mange mennesker med eksem hævder, at sollys hjælper med at forbedre milde til moderate symptomer på sygdommen. Det menes, at dette øger produktionen af D-vitamin i huden, hvilket igen frigiver antiinflammatoriske forbindelser (kaldet cathelicidiner), der reducerer lokal rødme og hævelse.
Naturligt sollys betragtes generelt som sikkert, hvis det er begrænset til ikke mere end 10 til 30 minutters eksponering flere gange om ugen. Ved første start kan fem minutter være nok til at måle, hvor godt du tåler sollys. Hvis der ikke er rødme, prikken eller smerte, kan du gradvist øge din tid i solen i løbet af dage og uger.
Når det kommer til soleksponering, er mere ikke altid bedre. For meget sol kan have en modstridende virkning, der udløser eksembluss, samtidig med at risikoen for solskader og hudkræft øges.
Når du er udendørs, skal du altid bære solcreme med en SPF-vurdering på 15. eller højere. Dette tillader tilstrækkelig ultraviolet (UV) stråling til at trænge ind i huden, så den kan have en terapeutisk effekt, men ikke nok til at forårsage forbrænding.
Der er nogle tegn på, at zinkoxid, der anvendes i nogle naturlige solcremer, kan være gavnligt for den eksemhud. Hvis din hudtilstand er alvorlig, skal du bruge solcreme beregnet til følsom hud eller babyer.
OTC-terapier
Den vigtigste OTC-behandling for eksem er fugtighedscreme. Fugtighedscreme er to gange dagligtvigtigtil eksembehandling, uanset hvor alvorlig din sag er.
Tilføjelse af en medicin kan anbefales, hvis fugtgivende alene ikke forbedrer din hud. Mildt til moderat eksem kan ofte håndteres med receptpligtig medicin.
Fugtighedscreme
Kløe og tør hud (xerose) karakteriserer eksem på alle stadier af sygdommen. Samtidig kan tør hud udløse en blænding, hvis den ikke behandles.
Ikke kun klør tør hud, men det kompromitterer hudens barrierefunktion, hvilket giver bakterier, svampe og vira nem adgang til sårbare væv. Selvom disse mikrober ikke etablerer en aktiv infektion, kan de tilskynde til den nødvendige betændelse for at udløse en opblussen.
Rutinemæssigt fugter med den rigtige salve, creme eller lotion kan hjælpe med at rehydrere huden og gendanne dens barrierefunktion:
- Salver har tendens til at være det bedste valg for alle, men især alvorlige tilfælde af eksem, da de er "federe" og giver en længerevarende fugtbarriere. Mange indeholder ingredienser som vaselin eller mineralolie.
- Cremer er gode for mennesker med mildt til moderat eksem og foretrækkes af mange, fordi de absorberer bedre end salver.
- Lotioner (primært sammensat af vand) kan være OK for dem med mildt eksem.
Blandt de brede kategorier af hudfugtighedscreme kan du vælge mellem:
- Fugtighedscreme til skællende eksem er et godt valg, hvis du har flager, men ingen brud eller revner i huden. De kan forårsage stikkende, hvis huden er brudt.
- Blødgørende fugtighedscreme er ideelle, hvis du er midt i en akut blænding. De er ikke irriterende og danner en vandtæt forsegling på det yderste lag af hudceller.
- Ceramid fugtighedscreme har tendens til at være dyrere, men er fremragende muligheder, fordi de glatter hudenogfremme heling.
Undersøgelser har også vist, at fugtighedscreme med ceramider og urinstof også kan være gavnlige for mennesker med eksem, da de ser ud til at forbedre hydrering og helbredelse af et aktivt eksemudslæt.
Uanset hvilken mulighed du bruger, undgå fugtighedscreme med dufte og farvestoffer, som kan være irriterende. Undgå også kosmetik, mens du heler, eller vælg produkter, der er duftfrie og allergivenlige. Fugt inden makeup, og påfør fugtighedscreme igen efter behov.
Fugt mindst tre gange dagligt, påfør produktet i et tykt lag og gnid i en nedadgående bevægelse. Undgå at gnide i cirkler eller op og ned, da dette kan generere varme og irritere betændt hud.
Hydrocortison-creme
Hvis dit eksem ikke forbedres med fugtighedscremer, kan en OTC-hydrokortisoncreme med lav styrke hjælpe med at behandle udslæt og reducere betændelse i huden. Hydrocortison er en type topisk steroid, der hjælper med at reducere kløe og hævelse ved at undertrykke inflammatoriske kemikalier produceret af immunsystemet.
OTC-hydrokortison sælges i apoteker i styrker på 0,5% og 1%. Efter rensning påføres et tyndt lag på den berørte hud og gnides forsigtigt ind. En fugtighedscreme kan derefter påføres for at låse fugt i.
I USA klassificeres topiske steroider efter styrkeniveauer fra 1 (højest) til 7 (laveste). Både 0,5% og 1% hydrokortison hører til klasse 7.
Almindelige bivirkninger inklusive stikkende, brændende, rødme og tørhed. Akne, folliculitis ("hårstød"), strækmærker, misfarvning og hudatrofi (udtynding) kan også forekomme, især når hydrocortison er overforbrugt.
Selvom det er teknisk sikkert at bruge i ansigtet, er OTC-hydrokortisoncreme kun beregnet til lejlighedsvis kortvarig brug og bør bruges med ekstrem forsigtighed omkring øjnene. De fleste mennesker oplever ikke nogen bivirkninger, hvis en hydrocortison med lav styrke er creme brugt i mindre end fire uger.
Antihistaminer
På trods af hvad nogle måske fortæller dig, lindrer antihistaminer ikke i sig selv kløe hos mennesker med eksem. Antihistaminer virker ved at blokere et kendt kemisk histamin, som immunsystemet producerer, når det konfronteres med et allergen (som pollen eller skæl til kæledyr). Da histamin ikke er en vigtig aktør i eksemkløe, kan fordelene ved antihistaminer variere fra person til person.
For eksempel, hvis eksem udløses eller forværres af en allergi (såsom fødevareallergi eller høfeber), en antihistaminkanundgå en blænding eller reducere dens sværhedsgrad. På den anden side, hvis en allergi ikke er involveret, kan en antihistamin muligvis ikke have nogen virkning.
Antihistaminer anbefales oftest, hvis kløe holder dig oppe om natten. Ældre generation af antihistaminer som Benadryl (diphenhydramin) har en beroligende virkning, der kan hjælpe dig med at hvile og kan dæmpe systemisk betændelse.
Hvis der er behov for et antihistamin i løbet af dagen, skal der anvendes en ikke-døsig formulering, såsom:
- Allegra (fexofenadin)
- Claritin (loratadin)
- Zyrtec (cetirizin)
Aktuelle antihistaminer bør undgås, da de kan irritere huden og fremkalde eksembluss.
Recepter
I nogle tilfælde kan receptpligtig medicin være passende som den første behandling, du prøver. I andre betragtes de kun, hvis eksem symptomer forværres eller ikke reagerer på konservativ behandling. Disse stoffer bruges undertiden alene eller i kombination med andre behandlinger.
Aktuelle steroider
Aktuelle steroider er beregnet til kortvarig behandling af akutte eksemsymptomer. De bruges ikke til at forhindre blusser eller som erstatning for en fugtighedscreme.
Disse lægemidler er tilgængelige som salver, lotioner og cremer, såvel som specialiserede løsninger til hovedbund og skægområder.
Valget af et aktuelt steroid er styret af placeringen af eksem, brugerens alder og udslætets sværhedsgrad. Steroider med lavere styrke bruges typisk, hvor huden er tyndest (som ansigtet og bagsiden af hænderne), mens en steroid med høj styrke kan være nødvendig for tyk hud (såsom fødderne).
Eksempler på aktuelt anvendte steroider er:
- Styrke klasse 6: Desonex gel (0,05% desonid)
- Styrke klasse 5: Dermatop creme (0,1% prednicarbat)
- Styrke klasse 4: Synalar (0,025% fluocinolonacetonid)
- Styrke klasse 3: Lidex-E creme (0,05% fluocinonid)
- Styrke klasse 2: Elocon salve (0,05% halobetasol propionat)
- Styrke klasse 1: Vanos creme (0,1% fluocinonid)
Disse lægemidler skal altid bruges med den laveste effektive styrke i den korteste tid for at undgå bivirkninger. Hvis det bruges uhensigtsmæssigt, kan du have en højere risiko for bivirkninger, herunder hudatrofi, let blå mærker, strækmærker og edderkopvener (telangiectasia). Som sådan ordineres stærkere topiske steroider typisk kun i førstelinjebehandling af moderat til svær eksem.
Overforbrug eller langvarig brug af topiske steroider kan have potentielt alvorlige konsekvenser, herunder irreversibel hudatrofi, pustulær psoriasis og tilbagetrækning af kortikosteroider.
Aktuelle Calcineurin-hæmmere
Hvis topiske steroider ikke giver lindring, kan en klasse lægemidler kaldet topiske calcineurinhæmmere (TCI'er) ordineres. TCI'er virker ved at blokere et protein kaldet calcineurin, der stimulerer produktionen af inflammatoriske cytokiner.
Elidel (pimecrolimus) og Protopic (tacrolimus) er de to TCI'er, der i øjeblikket er godkendt til brug ved behandling af eksem. De bruges som andenlinjeterapi til moderat til svær eksem hos voksne eller børn på 2 år og derover.
I modsætning til topiske steroider absorberes Elidel og Protopic ikke i dybere væv og forårsager ikke hududtynding eller misfarvning. Som sådan kan de bruges sikkert på ansigtet og anden delikat hud. Almindelige bivirkninger inkluderer hudrødme, hovedpine, acne, kvalme, folliculitis og influenzalignende symptomer.
I 2006 udsendte FDA en sort boks, der advarede sundhedspersonale og forbrugere om, at Elidel og Protopic kan øge risikoen for hudkræft og lymfom, men denne advarsel er dog lidt kontroversiel, da flertallet af de seneste store undersøgelser ikke viser dette forhold skal være sandt.
Orale steroider
I sjældne tilfælde kan et kort forløb af orale steroider ordineres for at kontrollere en alvorlig eksemflare. Disse anbefales generelt kun, hvis eksemsymptomer er resistente over for andre terapier eller behandlingsmuligheder er begrænsede. Få læger vil nogensinde overveje at bruge en oral steroid til børn med eksem, uanset hvor alvorlig.
Der skal udvises ekstrem forsigtighed, da langvarig brug af steroider (30 dage eller mere) kan øge risikoen for sepsis, tromboembolisme og knoglebrud. Det kan også forårsage en "rebound-effekt", hvor symptomer vil dukke op igen voldsomt, når behandlingen er stoppet. For at undgå dette ville steroiddosis gradvist blive tilspidset i løbet af uger eller måneder.
Prednison, hydrokortison og Celestone (betamethason) er blandt de orale steroider, som læger kan overveje. De virker ved at undertrykke immunsystemet som helhed og er kun beregnet til kortvarig brug.
Stærkere orale immunsuppressiva som cyclosporin, methotrexat og Imuran (azathioprin) er også blevet forsøgt, selv om der ikke er meget solid dokumentation for, at de anvendes til dette formål.
Antibiotika
I nogle tilfælde kan eksem kompromittere huden og lade bakterier etablere en infektion. Sekundære bakterielle hudinfektioner er almindelige blandt mennesker med eksem (isærStaphylococcus aureusinfektioner) og kan behandles med topiske eller orale antibiotika.
Aktuelle antibiotika er normalt nok til at behandle mindre lokale infektioner, mens orale antibiotika kan være nødvendige til infektioner, der involverer større hudområder. Cephalosporiner, nafcillin og vancomycin er blandt de mest anvendte antibiotika.
Behandlingsvarigheden kan variere afhængigt af symptomernes sværhedsgrad, men overstiger normalt ikke 14 dage på grund af risikoen for antibiotikaresistens.
Antibiotika kan kun behandle bakterielle infektioner. Svampeinfektioner som ringorm kan behandles med svampedræbende lægemidler (som miconazolcreme), mens virusinfektioner som herpes simplex kan behandles med antivirale midler (som acyclovir).
Risikoen for sekundære hudinfektioner kan reduceres kraftigt ved at vaske dine hænder grundigt, inden du anvender aktuelle behandlinger eller fugtighedscreme på huden.
Leukotrien-hæmmere
Leukotrienhæmmere, såsom Singulair (montelukast) eller Accolate (zafirlukast), er mindre almindeligt anvendte til behandling af eksem, men kan overvejes, hvis symptomerne er svære og resistente over for enhver anden form for behandling.
I henhold til deres navn virker leukotrienhæmmere ved at blokere en inflammatorisk forbindelse kendt som leukotrien, som forårsager rødme og hævelse karakteristisk for dermatitis. De bruges mere almindeligt til behandling af astma og svær sæsonbetinget eller allergi året rundt.
Taget en gang dagligt gennem munden, kan leukotrienhæmmere forårsage feber, hovedpine, ondt i halsen, kvalme, mavesmerter, diarré og øvre luftvejsinfektion. Selvom det anvendes off-label til behandling af eksem, er fordelene ved en sådan anvendelse endnu ikke klarlagt.
Specialdrevne procedurer
Der er en håndfuld procedurer, der kan gavne mennesker med alvorlige, tilbagevendende eller behandlingsresistente eksemsymptomer. Disse bruges ikke alene, men kombineres typisk med andre behandlinger.
Fototerapi
Fototerapi, også kendt som lysterapi, fungerer på samme måde som soleksponering og involverer kontrollerede udbrud af UV-A eller UV-B-stråling, der leveres enten på et hudlæge-kontor eller på en specialklinik. Fototerapi føjes typisk til behandlingsplanen, når topiske terapier viser sig at være mindre effektive.
Fototerapi kan reducere kløe og betændelse forbundet med eksem og kræver normalt flere behandlinger. Almindelige bivirkninger inkluderer hudtørhed, rødme og mild solskoldning. I sjældne tilfælde kan fototerapi forårsage hududbrud, leverpletter (lentiginer) og genaktivering af en herpesinfektion.
Fototerapi kan være yderst effektiv hos nogle mennesker, men brugen af den er ofte begrænset af omkostninger, tilgængelighed og ulemper. Kulstjære eller lyssensibiliserende lægemidler som psoralen bruges undertiden til at forbedre virkningen af fototerapi.
Våd indpakningsterapi
Våd wrap-terapi anbefales undertiden til mennesker med svær, svær at behandle eksem. Målet med våd wrap-terapi er at hjælpe med at rehydrere huden, samtidig med at absorptionen af topiske lægemidler forbedres. Et vådt bundlag giver jævn hydrering, mens et øverste tørt lag hjælper med at låse fugt ind.
Wet wrap-terapi er individualiseret, men involverer typisk følgende trin:
- Huden gennemblødes i varmt vand i 15 til 20 minutter og klappes tørt.
- Aktuelle lægemidler anvendes.
- Huden er pakket med et lag våd gaze og dækket med en elastisk bandage eller andet tørt stof.
- Omviklingen efterlades på plads i to til seks timer.
Mens behandling med våd wrap kan udføres derhjemme, skal den altid bruges som anvist af en læge eller hudlæge. Det er ikke passende for alle, især dem med brudt hud, hvor risikoen for bakteriel infektion er høj.
Immunterapi
Immunterapi er beregnet til at minimere virkningerne af allergi. De fleste typer eksem erikke allergier, men symptomer kan blusse, når du er omkring ting, der forårsager en allergisk reaktion.
Immunterapi virker ved at desensibilisere dig for allergener, der udløser angreb. Ved at udsætte dig for trinvist stigende doser lærer dit immunsystem ikke at reagere overdrevent. Efter at allergisymptomer er kontrolleret, kan det være nødvendigt med igangværende behandlinger for at opretholde kontrollen.
Af de to typer, der ofte bruges i immunterapi:
- Allergi skud har vist sig at være en beskeden effektiv add-on tilgang og kan bidrage til at reducere hyppigheden eller sværhedsgraden af eksemblusser. Proceduren kræver typisk skud en eller to gange ugentligt i flere måneder efterfulgt af vedligeholdelsesskud hver anden til fjerde uge .
- Allergidråber, også kendt som sublingual immunterapi, er generelt mindre effektive end skud, men kan være egnede til mennesker, der er bange for nåle. Proceduren for at administrere dem er mere eller mindre den samme som allergisk skud, men bruges mest off-label, da den ikke formelt er godkendt af U.S. Food and Drug Administration (FDA).
For at bestemme, hvilke skud eller dråber du har brug for, udfører en allergolog en hudprikstest for at identificere dine specifikke allergener. Allergiskud kan ikke behandle fødevareallergi.
Selvom det undertiden bruges til behandling af eksem, er en 2016 gennemgang af undersøgelser offentliggjort iCochrane-database med systematiske anmeldelserkunne ikke finde noget overbevisende bevis for, at allergisk skud eller dråber var effektive til at reducere symptomerne på tilstanden hos børn eller voksne.
Supplerende og alternativ medicin (CAM)
Selvom der ikke er meget i vejen for videnskabelig dokumentation, der understøtter brugen af komplementære og alternative behandlinger til eksem, er der få, der har vist løfte.
Kokosolie
Kokosolie bruges undertiden som en naturlig fugtighedscreme til eksem og ser ud til at have en okklusiv virkning (hvilket betyder, at den forsegler vandmolekyler, så de bevares i huden). Det er også skånsomt mod huden og har antiinflammatoriske og antimikrobielle egenskaber, der kan være nyttige til behandling af sygdommen.
En undersøgelse fra 2014 offentliggjort iInternational Journal of Dermatologyfandt ud af, at børn med eksem oplevede forbedret hudhydrering og færre symptomer efter påføring af kokosolie på huden i otte uger.
Andre olier, som solsikke og sheasmør, har også fugtighedsgivende egenskaber. Olivenolie kan på den anden side tørre huden og yderligere mindske dens barrierefunktion.
D-vitamin
D-vitamin spiller en central rolle i virkningen af soleksponering på eksem. Det giver derfor mening, at vitamin D-tilskud, der tages oralt, også kan hjælpe med at lindre eksemsymptomer.
En 2016 gennemgang af undersøgelser offentliggjort i tidsskriftetNæringsstofferstøttede hypotesen og demonstrerede, at D-vitaminmangel var mere almindelig hos mennesker med eksem, og at tilskud hos dem med mangel resulterede i en ca. 40% forbedring af symptomerne.
Mens andre undersøgelser har vist ringe fordel ved tilskud, betyder høje niveauer af D-vitaminmangel i USA (svæver omkring 40%), at det kan være gavnligt, selvom det ikke forbedrer eksemsymptomerne.
Probiotika
Probiotika er levende bakterier, der sælges i supplementform og findes naturligt i gærede fødevarer som yoghurt, miso og kefir. De hjælper med at støtte sund tarmflora og hjælper med fordøjelsen.
Ifølge en gennemgang af undersøgelser offentliggjort iJAMA Pædiatri,brugen af probiotiske kosttilskud i mindst otte uger forbedrede eksem hos børn 1 år og ældre. Kosttilskud indeholdende blandede bakteriestammer viste sig at være mere effektive end dem med en enkelt stamme.
Mens andre undersøgelser har vist ringe eller ingen effekt, ser brugen af probiotika ikke ud til at forårsage nogen skade og kan endda hjælpe med at forbedre mælkeallergisymptomer (en almindelig eksemudløser) hos nogle børn.
Tal med din læge, inden du prøver supplerende behandling for at sikre, at den er sikker og ikke forstyrrer din behandling eller nogen af dine medikamenter.
Et ord fra Verywell
Selvom eksem ikke kan helbredes, kan det med succes kontrolleres med den rigtige kombination af behandlinger. Korrekt hudpleje med en ensartet fugtighedsrutine er en stor del af behandlingsplanen. Medicin, både OTC og receptpligtig, kan bruges til at hjælpe med at behandle eksembluss. Udholdenhed og tålmodighed er nøglen til at finde det regime, der fungerer bedst for dig.













-is-diagnosed.jpg)